АТЕРОСКЛЕРОЗ. Причины, диагностика и лечение атеросклероза
Атеросклероз известен человечеству на протяжении более чем 500 лет, как патологическое состояние – более 150 лет. Однако самые значительные открытия, связанные с раскрытием патогенетических механизмов атерогенеза, обоснованием его профилактики и лечения произошли за последние 25 – 30 лет.
Ключевые слова: атеросклероз, диагностика атеросклероза, факторы риска атеросклероза, факторы риска сердечно-сосудистых заболеваний, диагностика атеросклероза, лечение атеросклероза.
Список сокращений: ХС – холестерин, ОХС – общий холестерин, ЛПНП – липопротеиды низкой плотности, ЛПОНП – липопротеиды очень низкой плотности, ЛПВП – липопротеиды высокой плотности, ТГ – триглицериды, ССЗ – сердечно-сосудистые заболевания, ЛПД – дислипидемии, ИБС – ишемическая болезнь сердца, АГ – артериальная гипертензия, СД – сахарный диабет, ИМ – инфаркт миокада, апоЛП – аполипопротеин.

До недавнего времени атерогенез ранее рассматривался как медленный дегенеративный процесс в сосудистой стенке, сопровождающийся накоплением в ней липидов, клеточных элементов, отложением кальция и фибрина, в основном, сопутствующий старению, вызывающий механическое препятствие кровотоку, способствующий таким образом тромбообразованию и развитию инфарктов (наиболее часто, кардиальных и церебральных).
Результаты современных экспериментальных исследований на молекулярно-клеточном уровне убедительно доказывают: атерогенез – комплексный динамический процесс, обусловленный дисбалансом в липидном обмене и дисфункцией эндотелия, развивающийся с вовлечением ряда иммунопатологических, воспалительных, аутоиммунных реакций, приводящий к поражению артериальных сосудов крупного и среднего калибра с образованием липидных отложений в стенке сосуда, формированием атеросклеротической бляшки и клиническими проявлениями ишемии соответствующих органов.
Несмотря на значительное количество проведенных экспериментальных и клинических исследований, до настоящего времени не сформирована общепринятая теория атерогенеза. Наиболее популярными и доказанными на сегодня являются:
– теория «ответа на повреждение»;
– воспалительная (в том числе, инфекционно-воспалительная).
Возможно, данные теории не исключают, а дополняют друг друга, характеризуя атерогенез как иммуно-воспалительный процесс, развивающийся на фоне дисфункции эндотелия и оксидативного стресса, активации провоспалительных цитокиновых систем (туморнекротического фактора альфа, интерлейкинов – IL-1, IL-6), макрофагов, Т-лимфоцитов. Возможно, одним из этиопатогенетических факторов является воздействие липопротеидных компонентов антигенов некоторых микроорганизмов (Ch. Pneumoniae, Helicobacter pillory), вирусов (герпесвирусы, цитомегаловирус). Обе теории подтверждают развитие дисфункции эндотелия в результате воздействия эндогенных и экзогенных повреждающих факторов как основной механизм, запускающий стадийное развитие атеросклеротического процесса в дальнейшем.
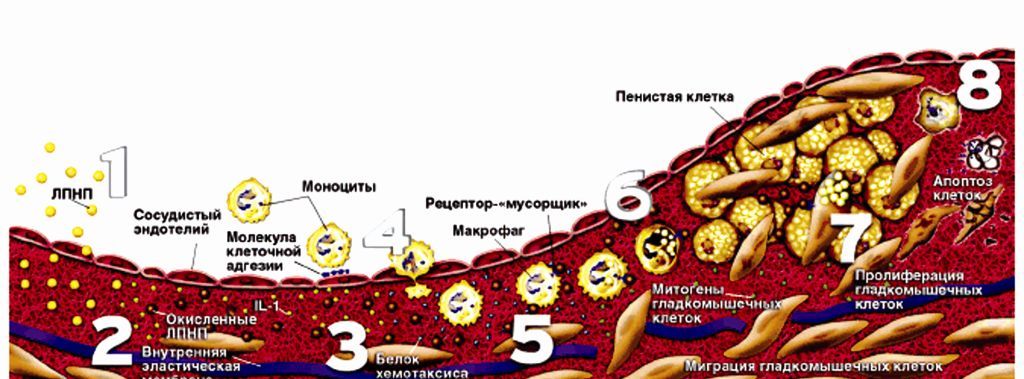
Рис.1. Стадии развития атеросклеротической бляшки (из Circulation, 2004; 109:2617-2625)
Стадии 1 и 2: проникновение липопротеидов низкой плотности (ЛПНП) в субэндотелиальное пространство, их оксидация макрофагами и гладкомышечными клетками.
Стадии 3 и 4: выделение факторов роста и цитокинов, активирующих проникновение в стенку сосуда макрофагов. Образование «пенистых» клеток.
Стадии 5 – 7: накопление в интиме сосуда «пенистых» клеток, пролиферация гладкомышечных клеток, формирование бляшки.
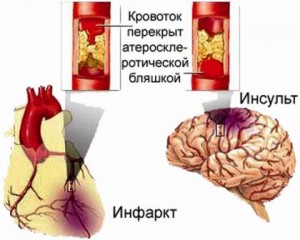
Огромное медико-социальное значение атеросклероза определяется его патогенетической ролью в развитии сердечно-сосудистой патологии (в частности, ИБС), являющейся основной причиной смертности в большинстве стран мира (США, Европа, большинство стран Азии). В 2004 г. в странах Европы ССЗ были непосредственной причиной более чем 4 млн смертей (43% всех случаев смерти среди мужчин и 55% – среди женщин независимо от возраста). Благодаря реализации ряда национальных и общеевропейских программ по профилактике и лечению атеросклероза в странах Западной Европы (кроме Испании) с 1970 г. наблюдается постепенное снижение смертности от ССЗ и инсульта в средней и старшей возрастной группах. В то же время, в странах Восточной Европы, в том числе в Украине, наблюдается, к сожалению, неуклонный рост заболеваемости и смертности от заболеваний, патогенетически связанных с развитием атеросклероза. Так, с 2000 по 2003 год распространенность и заболеваемость ИБС в Украине увеличились, соответственно, на 24,0% и 6,1%; острого инфаркта миокарда – на 0,6% и 1,2%. Во всех возрастных группах смертность от ССЗ среди населения Украины превышает показатели стран Западной Европы. Например, смертность от ИБС в трудоспособном возрасте среди украинцев в 10 раз превышает таковую среди населения Франции. Заболевания системы кровообращения в Украине занимают первое место в структуре распространенности заболеваний, обуславливают более половины всех случаев смерти населения и треть причин инвалидности. Медико-социальное значение заболеваний сердечно-сосудистой системы также заключается в их существенном влиянии на продолжительность жизни украинцев, которая в последние годы в среднем на 10 лет меньше, чем в странах Евросоюза, с максимальной негативной тенденцией среди сельского мужского населения.
Для улучшения создавшейся ситуации в Украине требуется немедленное внедрение в практику первичного звена здраво- охранения национальных программ по профилактике и лечению атеросклероза с целью снижения заболеваемости и смертности от кардиоваскулярной и цереброваскулярной патологии, увеличения продолжительности и улучшения качества жизни украинцев на основе реализации государственных социальных программ.
ФАКТОРЫ РИСКА АТЕРОСКЛЕРОЗА
1. Атерогенные дислипидемии
2. Курение
3. Малоподвижный образ жизни
4. Сахарный диабет
5. Артериальная гипертензия
Липидные факторы риска атеросклероза
Атерогенные дислипидемии (ДЛП) – в основном первичные полигенные ДЛП, развитие которых обусловлено взаимодействием рисковых факторов образа жизни (курение, нарушения питания, малоподвижный образ жизни) и полигенной предрасположенности; реже – наследственные моногенные ДЛП, обуславливающие ранний семейный атеросклероз.
Классификация гиперлипидемий (ВОЗ, 1970)
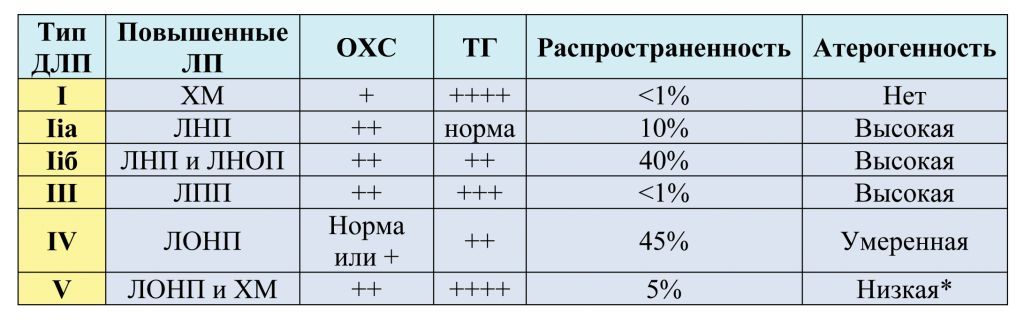
*IV тип ГЛП является атерогенным, если ему сопутствуют другие нарушения: снижение концентрации ЛПВП, инсулинорезистенстность, гипергликемия.
Степень атерогенности ЛП зависит от их размеров и концентрации. Наименьшие по размеру ЛПВП свободно проникают в стенку артерии и также легко покидают ее, не вызывая атеросклероза. В то же время ЛПНП и ЛПОНП, также обладая небольшими размерами, проникают в субэндотелиальное пространство и, подвергаясь оксидации, задерживаются там, постепенно инициируя атеросклеротический процесс.
Наибольшей атерогенностью обладают ЛПОНП и ЛПНП; атерогенность их доказана в эпидемиологических и клинических исследованиях; эти же показатели являются основными факторами риска развития ССЗ, ИБС и ИМ независимо от возраста и пола, исходного состояния здоровья человека. Антиатерогенным эффектом обладают ЛПВП, реализующие обратный транспорт холестерина в печень.
В настоящее время липидными факторами риска атеросклероза признаны:
– ОХС > 5,0 ммоль/л;
– ХС ЛПНП >3,0 ммоль/л;
– ХС ЛПВП < 1,0 ммоль/л (мужчины); < 1,2 ммоль/л (женщины);
– ТГ плазмы крови >1,2 ммоль/л;
– соотношение ОХС/ХС ЛПВП > 5 (индекс атерогенности – фактор риска развития ССЗ).
Оптимизация показателей липидного обмена (снижение ЛПНП и связанное с ним снижение ОХС) – основная задача первичной и вторичной профилактики атеросклероза.
Классификация уровней основных показателей липидного обмена у практически здоровых взрослых людей
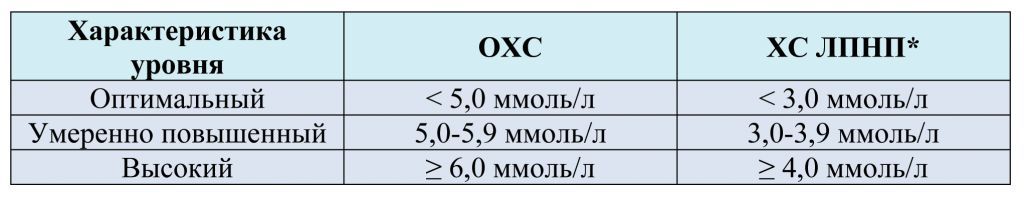
* концентрация ХС ЛПНП рассчитывается по формуле Фридвальда (W. Friedwald, 1972): ХС ЛПНП (моль/л) = ОХС – ХС ЛВП – ТГ/2,2
У больных ИБС, атеросклерозом периферических и сонных артерий, аневризмой аорты, СД оптимальные уровни основных показателей липидного обмена должны быть ниже: ОХС до 4,5ммоль/л, ХС ЛПНП до 2,2моль/л.
В клинической практике следует также учитывать достаточно частую встречаемость вторичных ДЛП, причинами которых являются:
– сахарный диабет 2-го типа;
– нефротический синдром;
– ХПН;
– гиперурикемия;
– ожирение;
– холестаз;
– злоупотребление алкоголем;
– гипотиреоз;
– липодистрофия;
– анорексия;
– лекарства: кортикостероиды, эстрогены, неселективные β-блокаторы, тиазидные диуретики.
Нелипидные факторы риска атеросклероза
Наличие ДЛП необходимо оценивать в комплексе с другими факторами риска развития атеросклероза для определения (стратификации) индивидуального риска развития ССЗ и их фатальных осложнений.
«Традиционные» факторы риска атеросклероза
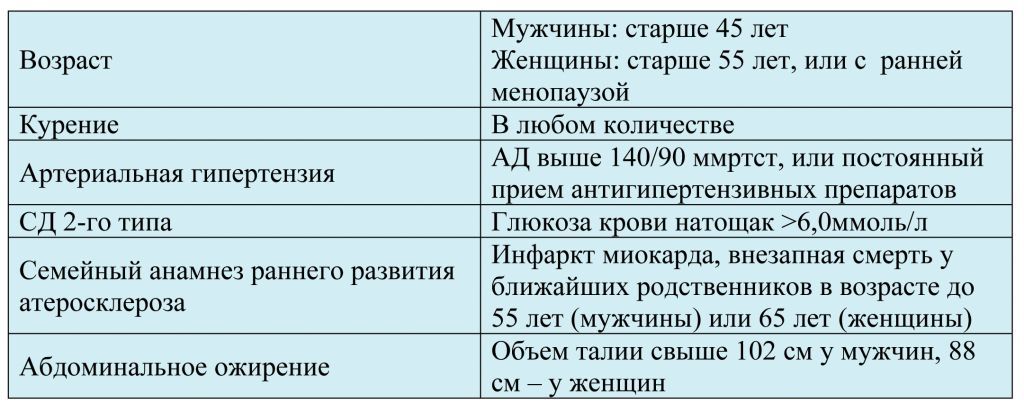 В последние годы активно изучается роль «нетрадиционных» факторов риска – концентрации С-реактивного белка (>2 г/л), апоЛПа (>30 г/л), фибриногена, гомоцистеина в плазме крови. Установлено, что увеличение их концентрации является независимым фактором риска развития ССЗ, в частности, ИБС и ИМ.
В последние годы активно изучается роль «нетрадиционных» факторов риска – концентрации С-реактивного белка (>2 г/л), апоЛПа (>30 г/л), фибриногена, гомоцистеина в плазме крови. Установлено, что увеличение их концентрации является независимым фактором риска развития ССЗ, в частности, ИБС и ИМ.
Кроме того, можно расценивать как дополнительные факторы риска развития ССЗ выявление у бессимптомных пациентов объективных признаков наличия атеросклероза (увеличение толщины комплекса интима-медиасонных артерий, обнаружение атеросклеротических бляшек и кальцинатов в сосудах при проведении УЗИ сосудов, рентгенографии, МРТ, КТ).
Для выявления целевых групп пациентов и проведения эффективной профилактики атеросклероза и связанных с ним заболеваний необходимо определять риск развития этих заболеваний (в основном, ССЗ) у всех обратившихся к врачу пациентов (не имеющих установленного диагноза ССЗ). Для оценки риска у этого контингента пациентов используется специальная система количественной оценки степени риска летального исхода в течение ближайших 10 лет от ССЗ (SCORE – Systemic Coronary Risk Evaluation). Система SCORE базируется на результатах многочисленных международных проспективных исследований, в которых оценивалось влияние основных факторов риска на развитие фатальных исходов ССЗ. В данной системе учитываются следующие факторы риска: пол, возраст, курение, систолическое АД и уровень ОХС. Суммарный риск выражается в процентах и определяется по специальным таблицам в зависимости от комбинации вышеуказанных факторов у каждого пациента индивидуально. Очень высокий риск смерти от ССЗ в течение ближайших 10-ти лет: показатель SCORE >10%, средний риск – 5-9%, умеренный риск – 1 – 4%, низкий риск <1%. Система SCORE принята в Европе в двух редакциях: для стран с высоким социально-экономическим уровнем развития и для стран с низким уровнем. Для Украины применима и рекомендована Украинской Ассоциацией кардиологов вторая редакция.
Таким образом, для подсчета суммарного риска у бессимптомных пациентов без ССЗ требуется лишь одно лабораторное обследование – определение ОХС. Скринирование пациентов для определения концентрации ОХС рекомендуется проводить у всех мужчин в возрасте старше 35 лет и женщин – от 45 лет. Если концентрация ОХС нормальная, повторять определение нужно не реже, чем 1 раз в 5 лет, одновременно выявлять наличие других факторов риска (образ жизни) и консультировать пациента по их модификации. Если при первом определении ОХС превышает 5ммоль/л, необходимо определить другие показатели липидного обмена: ЛПВП, ЛПНП, ТГ, индекс атерогенности и подсчитать риск согласно системе SCORE, дать рекомендации по коррекции образа жизни и, при необходимости, назначить медикаментозное лечение для улучшения показателей липидного обмена.
Для определения суммарного риска смерти от ССЗ в других группах пациентов используется следующий подход:
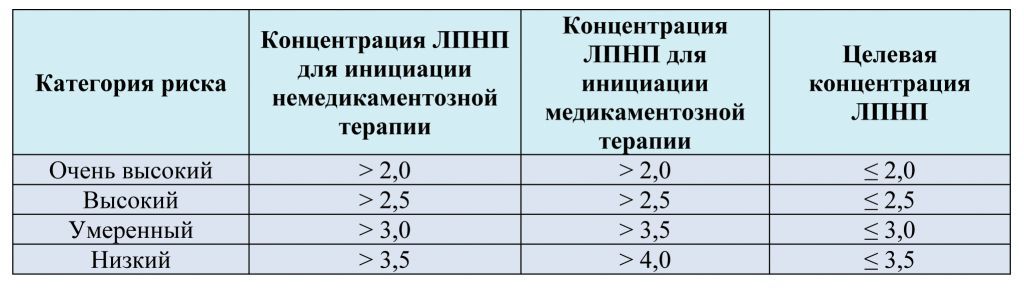
Категория очень высокого риска:
1. Больные острым коронарным синдромом;
2. Больные после операций на коронарных артериях, аорте, церебральных и периферических артериях;
3. Пациенты, имеющие риск, рассчитанный по системе SCORE более 10%.
Категория высокого риска:
1. Больные с любыми неострыми проявлениями ИБС или ее эквивалентов по степени риска: клинически выраженный атеросклероз сонных артерий и/или периферических артерий, аневризма брюшной аорты, СД 2-го типа, СД 1-го типа с микроальбуминурией;
2. Пациенты без ССЗ, имеющие расчетный риск SCORE 5-9%.
Категория умеренного риска:
1. Пациенты, имеющие риск по системе SCORE 1-4% без ССЗ;
2. Пациенты без ССЗ, имеющие семейные факторы риска (ранняя ИБС у ближайших родственников).
Категория низкого риска:
Пациенты без ССЗ, имеющие 1 фактор риска и расчетный риск по SCORE менее 1%.
Для пациентов, имеющих СД, АГ, семейные факторы риска, несколько индивидуальных факторов риска рекомендуется проводить определение всех показателей липидограммы при первом обращении, независимо от возраста.
Определение категории риска для каждого пациента позволяет определить дальнейшую тактику его ведения и целевые уровни ОХС и ЛПНП. Чем выше категория риска, к которой относится больной, тем более выраженным будет позитивное влияние реализации лечебно-профилактической программы на продолжительность и качество его жизни.
Пациентам с низким и умеренным риском рекомендуется индивидуальное консультирование по липидоснижающей диете, физическим нагрузкам, здоровому образу жизни. Если пациент придерживается врачебных рекомендаций, но через 3 месяца показатели липидного обмена не достигают рекомендованных целевых уровней, рекомендуется назначение медикаментозной липидоснижающей терапии (обязательно на фоне соблюдения всех рекомендаций по здоровому образу жизни!).
Больным высокой и очень высокой категорий риска рекомендуется одновременная коррекция образа жизни и немедленное назначение медикаментозной терапии ДЛП.
Рекомендованные концентрации ЛПНП (для инициации терапии и целевой уровень, ммоль/л) в зависимости от категории риска
Коррекция образа жизни
(немедикаментозные вмешательства):
1. Диета
2. Физические нагрузки
3. Отказ от курения
4. Нормализация массы тела
Для оценки позитивного влияния медицинских вмешательств и определения риска возможного вреда от их применения приводим международную характеристику уровней доказательности.
Классификация силы рекомендаций
I класс. Рекомендуемое вмешательство получило достоверные подтверждения о его полезности и должно применяться.
ІІ класс. Данные о пользе (эффективности) данного вмешательства противоречивы.
ІІ-а класс. Данные в пользу эффективности данного вмешательства перевешивают противоположное утверждение.
ІІ-б класс. Данные в пользу эффективности данного вмешательства противоречивы.
ІІІ класс. Польза (эффективность) данного вмешательства не подтверждена исследованиями, его применение может принести вред.
Классификация уровня доказательности рекомендаций:
А. Данные подтверждены результатами нескольких рандомизированных хорошо контролируемых исследований (РКИ).
В. Данные подтверждены результатами одного РКИ или нескольких исследований, не отвечающих требованиям РКИ.
С. Данные рекомендации базируются на мнении экспертов, стандартах оказания медицинской помощи, отдельных исследованиях.
1. Диетические рекомендации
– диетические рекомендации даются всем пациентам с учетом количества ОХС и ЛПНП и наличия других факторов риска ССЗ: ожирения, АГ, СД;
– рацион должен быть максимально разнообразным, в соответствии с культурными традициями семьи/пациента; рекомендуемая калорийность суточного рациона должна способствовать нормализации или поддержанию нормальной массы тела (индекс массы тела – ИМТ=18,5-25,0 кг/м2);
– количество потребляемого за сутки жира (животного и растительного) должно покрывать не более 30% общего калоража, при этом доля насыщенных жиров не должна превышать 7% (ІВ);
– рекомендуется ограничить потребление насыщенных (животных) жиров и трансизомеров жирных кислот (твердые маргарины) в пищу, заменяя их на растительные жиры и мягкие маргарины; ограничить поступление ХС с пищевыми продуктами до 300 мг у пациентов низкой и умеренной категорий риска ССЗ и до 200 мг у больных высокой и очень высокой категории риска (ІВ);
– ежедневное потребление овощей и фруктов (кроме картофеля) – не менее 400 г;
– рекомендуется потребление жирных сортов рыбы (минимум 2 раза в неделю), тощего мяса, обезжиренных молочных продуктов, хлебных изделий из муки грубого помола, каш из цельного зерна, диетических продуктов, обогащенных омега 3-ненасыщенными жирными кислотами;
– рекомендуется ограничение потребления поваренной соли до 6 г в сутки (1 чайная ложка) с учетом соли, содержащейся в готовых продуктах; для больных с АГ и СН – более строгие ограничения.
Следует помнить, что даже строгое соблюдение диетических рекомендаций позволяет снизить уровень ОХС в плазме крови не более чем на 10%.
2. Нормализация массы тела
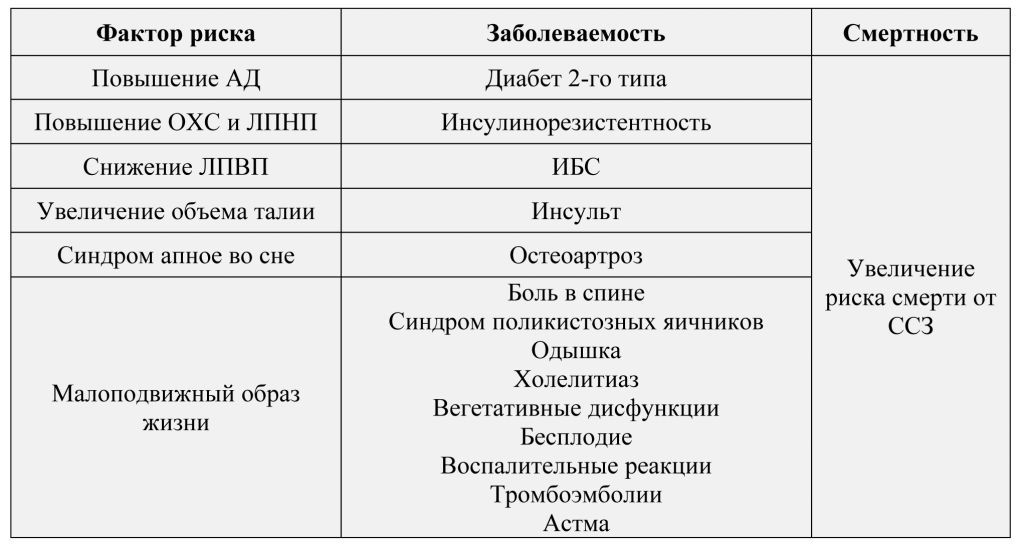
Доказано, что избыточная масса тела (ИМТ 25,5-29,5кг/м2) и ожирение (ИМТ>30кг/м2) (особенно абдоминальное ожирение, определяемое измерением объема талии) увеличивают риск развития ССЗ.
Влияние избыточной массы тела и ожирения на факторы риска ССЗ, заболеваемость и смертность
Рекомендуется диета для снижения веса (в том числе, после консультации диетолога) совместно с увеличением физической активности для:
– пациентов с ИМТ>=30 кг/м2;
– мужчин с объемом талии >=102 см, женщин – >=88 см.
Следует обсудить возможность снижения массы тела у пациентов с ИМТ 25 – 30 кг/м2, объемом талии для мужчин 94 – 101 см, у женщин 80 – 87 см.
При невозможности достичь идеальной массы тела необходимо приложить максимум усилий для снижения массы тела на 10% от исходного или до ИМТ 27кг/м2 .
Для большинства пациентов риск от применения лекарственных препаратов для снижения веса превышает возможную пользу. Во всех случаях применения лекарств для похудения (орлистат, сибутрамин) необходимо соблюдение диеты и режима физических нагрузок под наблюдением врача.
3. Физические нагрузки
Низкая физическая активность увеличивает риск развития ИБС, потенцирует выраженность липидных нарушений.
Практически любое увеличение физической активности, даже незначительное, имеет позитивный эффект.
Пациентам без ССЗ рекомендуются физические нагрузки минимум 5 раз в неделю (оптимально – ежедневно) в течение минимум 40 минут, такой интенсивности, при которой достигается ЧСС 60 – 75% от максимальной. Максимальная ЧСС рассчитывается по формуле: 220 – возраст /мин.
Больным ССЗ рекомендуется постоянный режим аэробных динамических физических нагрузок (изометрические нагрузки – поднятие тяжестей, бодибилдинг не рекомендуются, а некоторым больным – противопоказаны) с учетом общего состояния здоровья и результатов нагрузочных тестов (велоэргометрия, тредмил).
Оптимальным видом физической нагрузки является ходьба.
Следует рекомендовать пациентам использовать любые возможности к расширению уровня физических нагрузок: ходить по лестнице, реже пользоваться автомобилем, выполнять работу по дому, играть в подвижные игры с детьми.
4. Прекращение курения
Активное и пассивное курение являются доказанными факторами, увеличивающими заболеваемость и смертность от ССЗ. Следует рекомендовать полный отказ от курения всем категориям пациентов членам их семей.
Рекомендуется выполнение следующей программы в отношении курильщиков:
– активно выявлять курильщиков путем опроса пациентов;
– оценить готовность пациента избавиться от вредной привычки, предоставить полную информацию о вреде активного и пассивного курения;
– настоятельно советовать пациентам полный отказ от курения, в том числе, с помощью специалистов и никотинзаместительной терапии;
– регулярно наблюдать курильщика, поддерживать его в решении бросить курить, поощрять достижения пациента.
Следует помнить, что основными факторами, которые препятствуют прекращению курения, являются:
– низкий социально-экономический уровень пациента;
– низкий образовательный уровень пациента;
– отсутствие семьи;
– стрессовый образ жизни;
– депрессия, озлобленность, тревожность пациента.
5. Употребление алкоголя
Установлено, что умеренное употребление алкоголя снижает смертность от ИБС, что связано со способностью алкоголя повышать концентрацию ЛПВП, улучшать реологические показатели крови и рядом других эффектов. Однако зависимость между потреблением алкоголя и смертностью от ИБС имеет вид J-образной кривой. Это значит, что высокий риск смерти имеют совсем непьющие, риск уменьшается в умеренно пьющих и достигает максимума у тех, кто злоупотребляет алкоголем.
Безопасное для здоровья потребление алкоголя у мужчин, употребление не более 210 мл чистого алкоголя в неделю (не более 30 г в сутки) и 140 мл – для женщин (не более 20 мл в сутки). В то же время, международные эксперты не рекомендуют давать больным советы умеренно употреблять алкоголь, поскольку его роль в профилактике невелика, а риск развития зависимости – довольно значительный.
Не рекомендуется употребление алкоголя больным подагрой, АГ, ожирением.
Следует помнить, что эффективное врачебное консультирование по модификации образа жизни является одной из наиболее сложных задач, которую, в основном, должны решать врачи первичного звена здравоохранения – врачи общей практики – семейной медицины, участковые терапевты.
Для повышения эффективности такого консультирования рекомендованы следующие подходы:
1. Выделяйте достаточно времени для консультации.
2. Разговаривайте с пациентом на понятном ему языке.
3. Формируйте устойчивое сотрудничество с пациентом.
4. Выясните сильные и слабые стороны пациента в его намерении изменить образ жизни.
5. Убедитесь, что пациент правильно понимает взаимосвязь между заболеванием и образом жизни.
6. Дайте возможность пациенту высказать его собственный взгляд на заболевание, поделиться тревогами и взглядами на их преодоление.
7. Информируйте пациента, что изменение образа жизни – трудный и длительный процесс, что следует настроиться на длительные постоянные усилия. Достигайте согласия с пациентом по планируемым изменениям.
8. Привлекайте пациента к определению категории его риска и выявлению возможных препятствий к реализации модификации образа жизни.
9. Привлекайте других специалистов для работы с пациентом и улучшения его результатов.
10. Убедитесь, что пациент правильно понял ваши рекомендации и совместно составленный план действий.
11. Будьте реалистичны и поддерживайте желание пациента измениться на каждом визите. Мониторируйте достижения пациента и утверждайте его в желании достичь большего.
12. Для больных высокой и очень высокой категорий риска привлекайте к консультированию психологов и других специалистов, максимально индивидуализируйте рекомендации.
Медикаментозная терапия ДЛП
Медикаментозная терапия ДЛП должна быть назначена больным высокой и очень высокой категорий риска одновременно с немедикаментозной терапией при первом посещении (ІА).
Для пациентов с низким и умеренным риском смерти от ССЗ возможно назначение лишь немедикаментозных вмешательств с последующим контролем концентрации липидов 1 раз в 3–12мес. Однако, при неэффективности немедикаментозной коррекции факторов риска (в течение 3-х месяцев), появлении новых факторов риска рекомендовано сразу же рассмотреть необходимость инициации медикаментозной липидоснижающей терапии.
Группы лекарств, влияющих на липидный обмен:
1. Ингибиторы ГМГ-КоА редуктазы (статины).
2. Секвестранты желчных кислот – СЖК (ионно-обменные смолы).
3. Производные фиброевой кислоты (фибраты).
4. НК (ниацин).
5. Омега-3 полиненасыщенные жирные кислоты.
1. Статины
– рекомендуются для лечения ДЛП ІІа, ІІб, ІІІ типов, в том числе у больных ОКС, АГ, СД;
– эффективность статинов для снижения ОХС, ЛПНП доказана в ряде РКИ: 4S, WOSCOPS, AF CAPS/Tex CAPS, LIPID, CARE. В исследовании REVERSAL продемонстрирована возможность стабилизации, а в исследованиях ASTEROID и ESTEBLISH – обратного развития атеросклеротических бляшек в коронарных артериях при применении розувастатина и аторвастатина;
– на сегодня в Украине зарегистрированы все основные производимые в мире статины: ловастатин, правастатин, симвастатин, флувастатин, аторвастатин, розувастатин. Первые статины (ловастатин, правастатин, симвастатин) были выделены из культуры грибов Aspergillus terrens, более современные препараты – получены синтетическим путем. Симвастатин и ловастатин – липофильные препараты, флувастатин – обладает промежуточной липофильностью, розувастатин, аторвастатин, правастатин – менее липофильны, что определяет их способность проникать через клеточные мембраны, в частности, печеночных и мышечных клеток;
– период полувыведения статинов – 2 – 3 часа (кроме розувастатина и аторвастатина, для которых этот показатель равен 12-ти часам);
– механизм действия всех статинов обусловлен подавлением основного фермента, участвующего в синтезе ХС – ГМГ-КоА редуктазы, в результате чего в печеночных клетках развивается дефицит ХС. В ответ на это клетки увеличивают на своей поверхности рецепторы, связывающие ЛПНП, таким образом снижая их концентрацию в плазме крови;
– основные эффекты статинов: снижение ХС ЛПНП (на 20 – 60%), снижение ТГ (на 10-20%), повышение ЛПВП (на 5 – 15%). Кроме того, статины оказывают противовоспалительное, гипокоагуляционное действие, нормализуют функцию эндотелия. Длительный прием эффективных доз статинов (несколько лет) снижает риск осложнений ИБС и других ССЗ на 25 – 40%. Максимальный липидоснижающий эффект статинов развивается через 2 – 3 недели приема, модификация риска начинается через 9 – 10 месяцев лечения;
– статины относятся к группе наиболее безопасных лекарств для длительного применения. Наиболее часто встречаются боли в животе, запоры; у 1 – 3% пациентов может развивать повышение АлТ, АсТ в плазме крови, что редко может привести к отмене препарата. Наиболее серьезными побочными эффектами являются: миопатия и рабдомиолиз. Развитие последнего требует срочной госпитализации больного;
– статины назначаются 1 – 2 раза в сутки (при назначении 1 раз в сутки – лучше на ночь). До инициации терапии статинами и весь период ее применения необходимо контролировать эффективность (липидный спектр) и безопасность (АлТ, АсТ, креатинфосфокиназа – КФК) их применения. При увеличении концентрации АлТ, АсТ более 3-х раз от верхней границы нормы рекомендуется уменьшить дозу препарата; повышение количества КФК свыше 5 норм свидетельствует о миопатии и, возможно, рабдомиолизе, что требует отмены препарата;
– суточные дозы статинов: ловастатин – 20-80 мг, симвастатин – 20 – 80 мг, флувастатин – 20 – 80 мг, аторвастатин – 10 – 40 мг, розувастатин – 10 – 40 мг.
2. Секвестранты желчных кислот – СЖК
– используются для лечения ДЛП в течение около 30-ти лет, являются дополнением к лечению у пациентов с ДЛП типа ІІа, принимающих статины, а также могут применять для лечения специальных групп больных – например, беременных женщин, детей с семейными ДЛП;
– доказано снижают риск развития осложнений ССЗ;
– механизм действия СЖК – связывание жирных кислот, содержащих ХС в тонком кишечнике и увеличение его выведения с фекалиями. СЖК не всасываются в кишечнике и не обладают системным действием;
К СЖК относятся: холестирамин, колестипол, колесевелам. Наиболее часто назначаемым препаратом является холестирамин, обладающий наиболее приемлимыми органолептическими свойствами. Холестирамин назначается в дозе 8–24 г/сутки, колестипол – 5–30 г/сутки. Растворяя порошок в жидкостях (чай, кисель); колесевелам – в дозе 3 таблетки в сутки (1 таблетка – 625 мг);
– СЖК снижают ОХС и ЛПНП на 15–30% и повышают уровень ЛПВП на 5%, применение СЖК противопоказано при ІІІ и IV типах ДЛП в связи с тем, что повышают концентрацию ТГ;
– основные побочные эффекты (регистрируются у 50% больных) – метеоризм, запоры. Из-за неприятного вкуса многие больные отказываются принимать СЖК.
– СЖК могут нарушать всасывание других лекарств, поэтому нужно рекомендовать промежуток между их назначением 1 – 4 часа.
3. Фибраты
– производные фиброевой кислоты, имеющие сложный механизм дейстия при ДЛП, реализующийся через активацию нуклеарных рецепторов и гидролиз атерогенных ЛП;
– РКИ доказали снижение смертности от ССЗ на 25% при использовании фибратов для первичной профилактики у пациентов с гипертриглицеридемией;
– рекомендуется применение фибратов при значительном повышении концентрации ТГ и снижении ЛПВП. Терапия фибратами достоверно уменьшает количество ТГ (на 20-50%) и повышает количество ЛПВП (5-20%);
– наиболее часто применяемые фибраты: клофибрат (суточная доза 1000 мг), фенофибрат (суточная доза 200 мг), гемфиброзил (суточная доза 600–1200 мг). В последние годы применение клофибрата ограничено из-за полученных доказательств его провоцирующей роли в развитии холелитиаза;
– побочные эффекты при лечении фибратами достаточно частые (развиваются у 5–10% пациентов), в основном, гастроинтестинальные: боли и вздутие живота, диарея.
При сочетании со статинами возрастает риск развития гиперферментемии и миопатии. В редких случаях возможно развитие панкреатита, тромбоэмболии на фоне длительного лечения фибратами.
4. Никотиновая кислота (НК)
– относится к витаминам группы В, однако дозы, необходимые для реализации липидоснижающего эффекта НК, значительно превышают дозу витаминов;
– рекомендовано применение НК у больных с триглицеридемией и снижением концентрации ЛПВП и при типе ДЛП ІІб);
– снижает синтез в печени ЛПОНП, что приводит к последующему снижению синтеза всех других атерогенных липидов;
– суточная доза НК для обеспечения потребности организма в витаминах – 1–5 мг, доза 1 г – повышает уровень ЛПВП, для снижения концентрации ЛПОНП необходима суточная доза 2–6г НК. Обычно назначают кристаллическую НК в суточной дозе 2–4 г, разделенной на 2–3 приема;
– применение НК снижает уровень ТГ на 20-50%, ЛПНП – на 20-30%, повышает уровень ЛПВП на 15-35%;
– применение НК ограничено достаточно частыми побочными эффектами (у 5-10% больных), среди которых наиболее частыми являются покраснение и зуд кожи, ощущение жара, гипотензия. Для уменьшения вероятности развития и выраженности нежелательных явлений рекомендуется постепенное увеличение дозы НК от 50 мг/сутки на фоне приема аспирина. Кроме того, применение высоких доз НК (более 3 г) ассоциируется с поражением печени, развитием инсулинорезистентности. НК также может провоцировать гиперурикемию; 20% пациентов имеют гастроинтестинальные симптомы на фоне приема НК, вплоть до развития язв.
5. Омега-3-ненасыщенные жирные кислоты (омега-3 ПНЖК)
– рекомендуются к применению для вторичной профилактики атеросклероза у больных ИБС, перенесших инфаркт миокарда, имеющих повышение концентрации ТГ (IV, V типы ДЛП); в РКИ GISSI продемонстрировано снижение смертности от ССЗ на 30%, риска ВС – на 40% в этой категории больных при применении омега-3 ПНЖК;
– рекомендуемая доза: 2-4 г/сутки;
– побочные эффекты: при длительном приеме возможны гастроинтестинальные осложнения.
В рекомендациях Всероссийского общества кардиологов 2007 г. приведен еще один препарат, который может использоваться для лечения ДЛП, – эзетимиб – препарат нового класса ингибиторов абсорбции ХС в кишечнике. Препарат рекомендован, в основном, в комплексном лечении ДЛП совместно со статинами. Препарат подавляет всасывание ХС в кишечнике, не влияет на всасывание лекарств и витаминов. При монотерапии ДЛП в дозе 10 мг/сутки снижает уровень ЛПНП на 17–19%, повышает уровень ЛПВП до 1,5% . При одновременном приеме со статинами обуславливает дополнительное снижение ЛПНП на 20–30%. Принимается 1 раз в сутки в дозе 10 мг (1 таблетка), независимо от приема пищи. Препарат, в основном, хорошо переносится; возможны артралгии, боли в спине. Предполагается, что более широкое применение эзетимиба совместно со статинами позволит увеличить эффективность и безопасность липидоснижающей терапии за счет снижения суточной дозы статинов.
При невозможности применения лекарственных препаратов или недостаточной эффективности для лечения ДЛП, рекомендуется применение эффекрентных методов лечения – плазмафереза и ЛП-афереза. Эти процедуры рекомендуются при резистентности к медикаментозному лечению, у больных с тяжелыми ДЛП (чаще семейными), после операции по реваскуляризации миокарда.
Выбор гиполипидемических препаратов и комбинированная терапия ДЛП
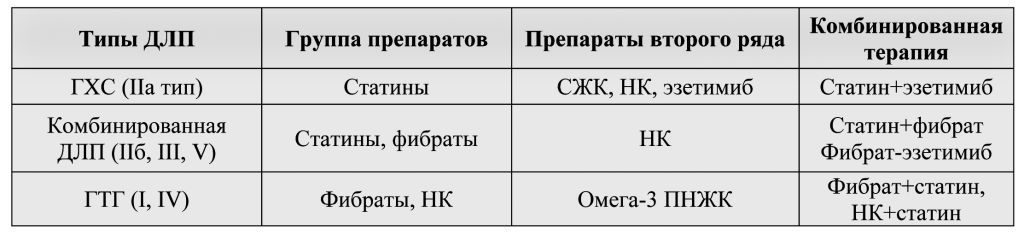
Рекомендации для отдельных категорий пациентов
1. Женщины.
– не рекомендуется назначение статинов и СЖК беременным и планирующим беременность женщинам;
– лечение женщин после наступления менопаузы – по общим принципам;
– помнить о том, что гормонозаместительная терапия не уменьшает заболеваемость и риск смертности от ССЗ.
2. Больные старше 70 лет.
– всем пациентам этой группы необходимо рекомендовать липидоснижающую диету и здоровый образ жизни;
– в этой группе чаще развиваются побочные эффекты медикаментозной терапии, поэтому лечение всегда следует начинать с минимальных доз (IB), постепенно повышая дозу до эффективной под контролем печеночных ферментов не реже 1 раза в месяц.
3. СД 2-го типа.
– пациенты с СД и ИБС нуждаются в наиболее активной липидоснижающей терапии, для достижения целевого уровня ЛПНП ниже 2–2,5 ммоль/л. При достижении целевого уровня ЛПНП в этой группе пациентов достигается максимальное снижение смертности от ССЗ;
– для пациентов с СД без ИБС целевой уровень ЛПНП – 2,5 ммоль/л;
– при значительной гипертриглицеридемии сначала назначают фибраты для ее коррекции, затем (совместно с фибратами) – статины для снижения ЛПНП.
4. Дети и подростки.
– рекомендуется определение показателей липидного обмена у детей в семьях с ранним атеросклерозом, высоким риском ССЗ;
– не рекомендуется назначение диеты и лечения у детей с семейными ДЛП младше 2-х лет;
– лечение должно начинаться в специализированном стационаре;
– при тяжелых семейных ДЛП используется медикаментозная терапия и плазмаферез.
Людмила ХИМИОН
Оксана ЯЩЕНКО
Светлана ДАНИЛЮК
Кафедра семейной медицины НМАПО имени П.Л. Шупика
ХОТИТЕ ЗНАТЬ БОЛЬШЕ – ПРОЧТИТЕ:
1. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Рекомендации ВНОК III пересмотра (2007 г) /Приложение к журналу «Кардиоваскулярная терапия и профилактика», 2007.-с.1-26.
2. Серцево-судинні захворювання. Методичні рекомендації з діагностики та лікування /За ред. чл-кор. АМНУ проф. В.М. Коваленка, проф. М.І. Лутая.-Здоров’я України.-Київ, 2005.-542 с.
3. В.К. Казимирко. Атеросклероз.-Київ, 2007.-198 с.
4. European guidelines on cardiovascular disease prevention in clinical practice: executive summary/Atherosclerosis.-N147.-2007.-p.1-45.
5. Atherosclerotic vascular disease conference. Writing group III: pathophysiology/Circulation.-N109.-2004.-p.2617-2625/