Лёгочно-сердечная реанимация. Алгоритм проведения сердечно-лёгочной реанимации
К смерти привыкнуть нельзя, особенно к смерти внезапной. В практике семейного врача бывают случаи, когда он, сталкиваясь с критическими состояниями, должен уметь оказать своевременную и адекватную медицинскую помощь. Это дело трудное и психологически, и физически, особенно врачу, который нечасто сталкивается с критическими состояниями.
С другой стороны, методики реанимационной помощи со временем изменяются, появляются новые рекомендации. Предлагаемый материал, не претендуя на полноту, возможно, поможет врачу общей практики – семейной медицины повысить уровень готовности к оказанию реанимационной помощи.*
_____________________________________________________________________________
*Автор этих строк 15 лет профессионально занимался анестезиологией и реаниматологией.
Легочно-сердечная реанимация – это мероприятия в комплексе, которые направлены на возвращение к жизни организма через воздействия на дыхательную систему и сердце.
Попытки оживления человека после наступления смерти имеют давнюю историю: от работ А.Везалия и Т.Парацельса до наших дней. В 1767 году было организовано Голландское общество спасения утопающих – первая в мире организация по реанимации людей. Первые попытки оживления людей, в отсутствие научного обоснования, носили сугубо эмпирический характер.
Патриархи науки оживления – академик Владимир Александрович Неговский, Питер Сафара заложили основы современной реаниматологии, название которой предложил В.А. Неговский в 1961 г. на международном конгрессе травматологии в Будапеште.
Появилась первая научная терминология:
• Intensive care (1950 г.) – интенсивный уход (помощь).
• Реаниматология (1961 г.);
• Critical care medicine (1970 г.) – медицина критических состояний.
Исторически первым появился термин Intensive care, который возник после создания нейрохирургами Dandy Cushing (перед Второй мировой войной) первых посленаркозных восстановительных палат, с круглосуточным дежурством медицинских сестёр.
В последующем термин закрепился после создания в Дании (1952 г.), в связи с эпидемией полиомиелита, первого отделения интенсивной терапии – Intensive Care Unit (ICU).
В Советском Союзе первое отделение реанимации и интенсивной терапии (ОРИТ) было организовано в 1956 г. в Боткинской больнице г. Москвы В.А.Неговским.
В США первое ICU было организовано П.Сафаром в 1958 г., в Балтиморском городском госпитале, а в 1965 г. при организации второго в США ICU при Питтсбурском университете, П.Сафар ввел термин «интенсивист», обозначающий врача (анестезиолога, хирурга, терапевта), работающего в ICU.
В последующем П.Сафар обосновал необходимость специальной подготовки врачей для работы в сфере интенсивной медицины – реаниматологии.
Боимся мы смерти, презираем её,
думаем о ней – всё равно
войдём в неё.
Д.Данин.
В 1964 г. M.Weil и H.Shubin впервые ввели термин «критическое состояние». В последующем появился термин – «медицина критических состояний» (МКС) «с целью улучшения помощи пациентам с острыми, угрожающими жизни состояниями и травмами, а также содействия разработке оптимальной технологии такой помощи» (в английской транскрипции – ССМ – Critical Care Medicine).
МКС (ССМ) изначально включала следующие действия:
• Реанимация.
• Неотложная помощь при угрожающих жизни состояниях.
• Интенсивная терапия.
(Safar P./Critical Care Medicine – quo vadis. Critical Car Medicin.–1974–V.2, № 1 – Р.1-5).
В 60-х годах прошлого века первые успехи (и неуспехи!) реанимации были настолько впечатляющими, что она стала общественной и государственной системой, медицинские аспекты которой постепенно отошли на задний план, существенно потеснённые организационными проблемами. Тогда казалось, что внезапная смерть побеждена, и секретарь редакции журнала Der Anaesthesist взял интервью у папы Римского, чтобы узнать: не кощунствуют ли врачи, столь нагло реанимируя больных, когда Бог забрал их жизнь?
Как это часто бывает (и не только в медицине), после такого триумфа реанимации ажиотаж начал постепенно спадать, сменяясь разочарованием. В чем же причина таких перемен? Обратимся к показателям весьма достоверных исследований.
В обзоре 1993 года (обобщение исследований 14-ти коллективов) после проведения сердечно-лёгочной реанимации (СЛР) сообщается, что восстановить кровообращение удалось только у 17,4 – 58,0% пациентов, но из больницы выписались живыми лишь 7,0 – 24,3%.
Спустя 10 лет исследование, проведённое с 1999 по 2003 гг. (B.S.Abella, N.Sandbo с соавт.) показало, что из пациентов, успешно реанимированных вне больницы, выжили только от 1 до 6%, а из больных, реанимированных в стационаре – 17%. Появилась необходимость решения проблемы постреанимационной болезни.
По данным исследований 2000 г. (T.W.Zoch , N.A.Desbiens) из всех пациентов, реанимированных после клинической смерти в больнице, выжили 61,2%, но только 32% из них удалось выписать из больницы, причем, в первый год умерли 24,5%, 18,5% выписанных больных прожили более 7 лет.
Данные V.J.Mayo (2005) не способствуют росту оптимизма: ежегодно внезапная кардиальная смерть уносит около 400 тысяч жизней американцев, и лишь 5% из них удаётся реанимировать во внебольничных условиях.
В процессе становления и развития любой науки определение понятий проясняет пути и границы научно-практического поиска решения проблемы.
А.П.Зильбер в 1977 г. дал такое определение понятия «РЕАНИМАТОЛОГИЯ»:
РЕАНИМАТОЛОГИЯ – это наука о механизмах угасания и методах управления, искусственного замещения и восстановления жизненно важных (витальных) функций организма, находящегося в условиях агрессии такой степени, которая превышает возможность его ауторегуляции.
В данном определении акцентируется внимание на наличие:
• механизмов угасания витальных функций организма;
• их дезинтеграции, нарушении саморегуляции гомеостаза;
• показана направленность разработки методов реанимации для протезирования витальных функций, восстановления интегративных ауторегуляторных процессов.
...Как души смотрят с высоты
На ими брошенное тело.
Ф.И.Тютчев.
В 1979 г. Г.А.Рябов так определил понятие «критическое состояние»: «Критическое состояние – это крайняя степень любой патологии, при которой наблюдаются расстройства физиологических функций и нарушение деятельности отдельных систем, которые не могут спонтанно корегироваться путём саморегуляции и требуют частичной или полной коррекции или искусственного замещения».
В.А. Неговский в 1966 определил термин «терминальное состояние»: «Под терминальными состояниями понимают последние стадии жизни (пограничными между жизнью и смертью): преагония, агония, клиническая смерть».
Ряд авторов рассматривают термины «критическое состояние» и «терминальные состояния» как синонимы, в то же время Е.С.Золотокрылина указывает, что в определении понятия «критическое состояние» отсутствует стадийность развития этого процесса в отличие от термина «терминальное состояние». (Золотокрылина Е.С. Постреанимационная болезнь: этиология, патогенез, клиника, лечение // Реаниматология и интенсивная терапия. – 1999,№1 – С. 8-18.).
Л.В.Усенко с соавт. (2006) считают правомерным использование обоих этих терминов, обозначающих следующих друг за другом последовательных этапов, означающих переход от патогенеза заболевания к танатогенезу.
Рассмотрим терминологию с позиций практического врача, вынужденного диагностировать «критические», «экстремальные» и «терминальные» состояния в условиях дефицита времени и оказывать адекватную медицинскую помощь.
В воздаянии по заслугам –
величие и ценность человеческой смерти.
Б.Рассел.
На наш взгляд, «критическое состояние» (crisis – решение, исход) – это: угрожающее жизни пострадавшего (больного) состояние, при котором расстроены или угнетены жизненно важные функции организма – сознание, дыхание, кровообращение с дезинтеграцией регуляторных процессов гомеостаза. («Дезинтеграция регуляторных процессов» говорит о прогрессивном ухудшении состояния вплоть до необратимости его).
Экстремальное состояние (extremitas–край) – это критическое состояние, вызванное устранимыми в принципе, повреждающими факторами (внешними и внутренними).
Терминальное состояние (termin-конец) – критическое состояние, вызванное неустранимыми в принципе повреждающими факторами, не совместимыми с жизнью повреждениями.
Из этих определений следует тактика врача, оказывающего медицинскую помощь:
• В случае экстремального (крайнего) состояния по возможности прекращают действие повреждающего фактора (устранимого на догоспитальном или госпитальном этапах) и протезируют жизненно важные функции организма: мозговая, сердечно-лёгочная реанимация. Действия врача направлены на спасение жизни пациента. Прогноз: оживление принципиально возможно.
• В случае терминального (конечного) состояния устранение повреждающего фактора невозможно в принципе из-за повреждений (патологических процессов), не совместимых с жизнью. Действия врача должны быть направлены на облегчение страданий пациента.
Такая терминология удобна для практического врача, так как определяет алгоритм оказания соответствующей помощи.
При таком подходе к терминологии, безусловно, возникают морально-нравственные и юридические проблемы, от которых всё равно не отмахнуться, которые нужно разрабатывать и решать. Они, прежде всего, связаны с адекватностью диагностики, вердикта врача-реаниматора. Понятно, что с развитием медицинских технологий круг «терминальных» состояний будет сужаться.
Основным методологическим принципом реаниматологии является синдромный подход, который исходит из представления о неспецифичности клинической манифестации синдрома.
Можно полностью согласиться с мнением Г.А.Рябова в том, что «сейчас мы имеем основание говорить, что формирование синдромологии – это, пожалуй, и есть философия медицины критических состояний, которая не до конца объясняя сущность болезни ... позволяет найти общее в несхожем и может подсказать рациональные пути и последовательность лечебных решений» (Рябов Г.А. Логика развития интенсивной терапии критических состояний//Анестезиология и реаниматология.–1999. – №1. – С.10-13).
Безусловно, центральным пунктом реаниматологии всегда будет один из основных её разделов – сердечно-лёгочная и церебральная реанимация (СЛЦР). Крайне важной организационной проблемой является стандартизация СЛЦР на основе разработанных международных рекомендаций, обучения на их основе медицинского персонала, непрофессионалов- «парамедиков», и обеспечение неукоснительного выполнения алгоритмов СЛЦР в медицинских учреждениях.
В настоящее время разработкой и систематизацией стандартов СЛР занимаются Американская ассоциация кардиологов, Европейский совет по реанимации, Международный объединённый комитет по реанимации. Современные позиции проведения СЛР основаны на рекомендациях Европейского совета по реанимации ERC 2005 года.
Рекомендации европейского совета по реанимации
Реаниматология представляет собой
науку и практику, сочетающихся
со здравым смыслом и
состраданием к больному.
Базовая поддержка жизнедеятельности
Базовой поддержкой жизнедеятельности (БПЖ) называют обеспечение проходимости дыхательных путей, а также поддержку дыхания и кровообращения без помощи специального оборудования. БПЖ – комплекс мероприятий, направленных на поддержку и/или восстановление жизнедеятельности организма во внебольничных условиях либо до прибытия специализированной бригады специалистов-реаниматологов со специальным оборудованием и оснащением для проведения специализированных реанимационных мероприятий.
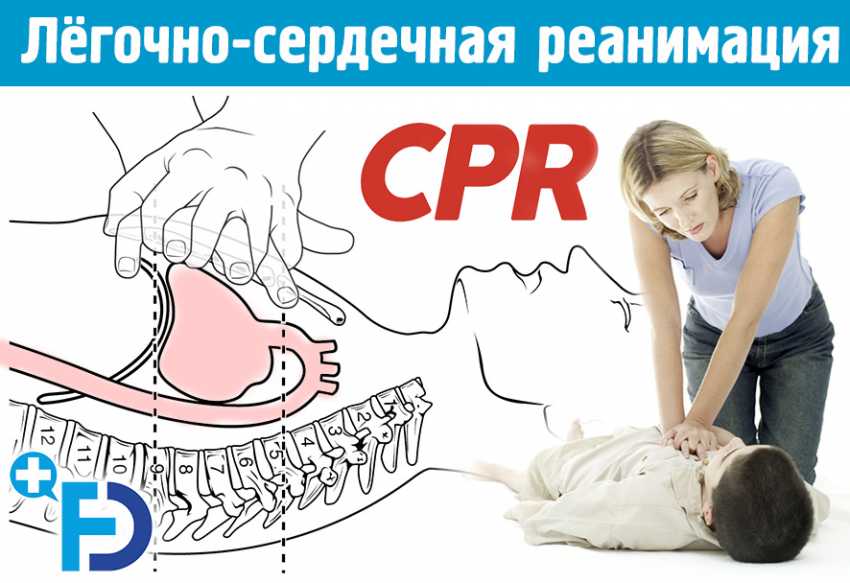
Алгоритм проведения сердечно-лёгочной реанимации (СЛР) на догоспитальном этапе:
Шаг 1
Позвонить 103. Четко, спокойно, коротко доложить обстановку.
Шаг 2
Разогнуть голову, вывести вперёд нижнюю челюсть, проверить дыхание.
Шаг 3
Выполнить два вдоха.
Шаг 4
Установить руки по центру грудины.
Шаг 5
Провести 30 компрессий на глубину 4–5 см.
 БПЖ состоит из следующих последовательных действий:
БПЖ состоит из следующих последовательных действий:
1. Уложить потерпевшего на спину, обеспечить проходимость дыхательных путей с помощью следующего приёма:
• одна рука располагается на лбу, наклоняя голову назад; при этом большой и указательный пальцы свободны для закрытия носовых отверстий на случай необходимости ИВ;
• вторая рука охватывает подушечками пальцев подбородок, поднимая его вверх, открывая тем самым дыхательные пути.
2.Оценить дыхание потерпевшего по экскурсии грудной клетки, дыхательному шуму и ощущению выдоха на своей щеке, цвету кожных покровов (губы, уши, ногти). Время оценки эффективности дыхания – до 10 сек. При малейшем сомнении в эффективности дыхания следует действовать так, как при его отсутствии или неадекватности.
Важнейшими клиническими признаками частичной обструкции дыхательных путей являются:
• Затруднённые дыхательные движения живота и грудной клетки;
• Отсутствие потока воздуха у рта или носа;
• Свистящие, хрипящие или клокочущие шумы, сопровождающие дыхание.
При полной обструкции дыхательных путей возникает так называемое «маятниковое дыхание» в виде парадоксальных движений брюшной стенки и грудной клетки.
Человек смертен, с этим трудно спорить.
Ещё хуже то, что иногда человек внезапно смертен.
М. Булгаков.
Аускультация лёгких – основной критерий диагноза обструкции дыхательных путей.
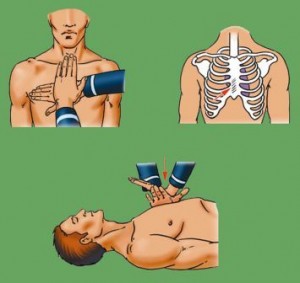
 3. При более или менее адекватном самостоятельном дыхании следует уложить потерпевшего в устойчивое положение «на боку», используя подручный материал для фиксации (валики), вызвать бригаду скорой помощи, наблюдать за состоянием. При неадекватном дыхании необходимо немедленно начать компрессии грудной клетки:
3. При более или менее адекватном самостоятельном дыхании следует уложить потерпевшего в устойчивое положение «на боку», используя подручный материал для фиксации (валики), вызвать бригаду скорой помощи, наблюдать за состоянием. При неадекватном дыхании необходимо немедленно начать компрессии грудной клетки:
• Положение пострадавшего «на спине».
• Положение реаниматора «на коленях», сбоку от пострадавшего.
• Ладонь одной руки на грудине в центре грудной клетки.
• Ладонь второй руки поверх первой, пальцы сложены «в замок».
• Наклонитесь над пострадавшим вертикально, руки в локтевых суставах выпрямлены.
• Компрессии грудной клетки совершаются с частотой не менее 100 раз в минуту. Для взрослых глубина компрессии составляет 4–5 см.
• После каждой компрессии грудная клетка должна возвращаться в первоначальное положение, при сохранённом контакте с руками реаниматора.
• Длительность компрессии и расслабления должны быть примерно равны.
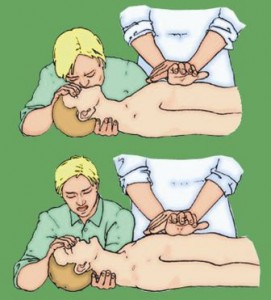
4. Грудные компрессии следует чередовать с искусственной вентиляцией лёгких:
• После 30 компрессий следует обеспечить проходимость верхних дыхательных путей, используя прием, описанный в п.1;
• Большим и указательным пальцами руки, лежащей на лбу, зажать ноздри пациента.
• Открыть потерпевшему рот, удерживая подбородок поднятым кверху.
• Сделать обычный вдох и спокойно выдохнуть в рот пострадавшего. Длительность выдоха – 1 сек, объём воздуха – 400–600 мл.
• Убедиться в наличии пассивного выдоха, обеспечивая проходимость дыхательных путей.
• Повторить манипуляцию ещё раз и перейти к компрессии груди в соотношении 30 компрессий: 2 дыхания.
В процессе реанимационных мероприятий нужно одновременно звать помощников, т.к. это очень тяжелая работа – вдвоем с помощником будет легче.
По поводу так называемого «прекардиального удара». Прекардиальный удар (ПУ) наносится в случае, если реаниматор непосредственно наблюдает остановку кровообращения, а дефибриллятор в данный момент недоступен. В такой ситуации ПУ наносится немедленно, но только медицинским работником, владеющим этой техникой. Удар наносится тыльной поверхностью крепко сжатого кулака в нижнюю часть грудины с расстояния 20 см, причем в виде резкого импульса. Наиболее вероятно, что ПУ прервёт желудочковую тахикардию и вызовет синусовый ритм. Менее вероятно купирование фибрилляций желудочков. В любом случае, рассчитывать на успех можно тогда, когда ПУ предпринимается в первые 10 секунд с момента остановки кровообращения.
 Полезным будет ознакомление со следующим материалом:
Полезным будет ознакомление со следующим материалом:
ПРИКАЗ МИНЗДРАВА РФ ОТ 4 МАРТА 2003 г. № 73
Приложение
Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий.
(Журнал «Медицина неотложных состояний» № 4, 2006, стр.16).
I. Общие сведения.
II. Констатация смерти человека.
III. Прекращение реанимационных мероприятий.
I. Общие сведения.
1. Смерть человека наступает в результате гибели организма как целого. В процессе умирания выделяют стадии:
• агонию;
• клиническую смерть;
• смерть мозга;
• биологическую смерть.
Агония характеризуется прогрессивным угасанием внешних признаков жизнедеятельности организма (сознания, кровообращения, дыхания, двигательной активности, рефлексов).
При клинической смерти патологические изменения во всех органах и системах носят полностью обратимый характер.
Смерть мозга проявляется развитием необратимых изменений в головном мозге, а в других органах и системах – частично или полностью обратимых.
Биологическая смерть выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер.
 2. Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки:
2. Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки:
2.1. Функциональные признаки:
а) отсутствие сознания;
б) отсутствие дыхания, пульса, артериального давления;
в) отсутствие рефлекторных ответов на все виды раздражителей.
2.2. Инструментальные признаки:
а) электроэнцефалографические;
б) ангиографические.
2.3. Биологические признаки:
а) максимальное расширение зрачков;
б) бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов;
в) снижение температуры тела.
2.4. Трупные изменения:
а) ранние признаки (трупные пятна, снижение температуры тела);
б) поздние признаки (трупное окоченение).
II. Констатация смерти человека.
3. Констатация смерти человека наступает при смерти мозга или биологической смерти человека (необратимой гибели человека).
Биологическая смерть человека устанавливается на основании наличия трупных изменений (ранние признаки, поздние признаки).
Диагноз «смерть мозга» устанавливается в учреждениях здравоохранения, имеющих необходимые условия для констатации смерти мозга.
Смерть человека на основании смерти мозга устанавливается в соответствии с Инструкцией по констатации смерти человека на основании диагноза смерти мозга, утверждённой приказом Минздрава РФ от 20.12.2001 № 460 «Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга».
III. Прекращение реанимационных мероприятий.
4. Реанимационные мероприятия прекращаются только при признании этих мер абсолютно бесперспективными или констатации биологической смерти, а именно:
• При констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни.
• При неэффективности реанимационных мероприятий, направленных на восстановление и поддержание жизни;
• При неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение 30 минут.
5. Реанимационные мероприятия не проводятся:
а) при наличии признаков биологической смерти;
б) при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий травмы, несовместимой с жизнью.
Таким образом, следует ещё раз напомнить, что реанимационные мероприятия «на фоне прогрессирования достоверно установленных неизлечимых заболеваний» заведомо не эффективны, и действия врача должны быть направлены не на спасение жизни, а на облегчение страданий пациента.
Предвижу вопрос многоопытного читателя: «Коллега! Вам легко рассуждать, работая в онкологическом диспансере, вдали от родственников и соседей. Семейный врач (как и врач скорой помощи) должен считаться с мнением и оценками окружающих!».
Отвечу: верно! Это большая, очень важная проблема, которую необходимо обсудить с позиций психологии и психотерапии потерь в контексте паллиативной медицины. Как говорится – дай нам Бог здоровья и сил!
Виктор ДАРЧИНОВ, врач-онколог Черкасского онкодиспансера
Советуем прочесть:
1. С.А Дубров, Ф.С. Глумчер, Н.А. Семянкин. Легочно-сердечная реанимация//Новости медицины и фармации. №20 (262), ноябрь, 2008. С. 12-16.
2. Л.В.Усенко с соавт. Сердечно-лёгочная и церебральная реанимация: новые рекомендации Европейского совета по реанимации 2005 г. и нерешенные проблемы реаниматологии в Украине.//Медицина неотложных состояний. №4, 2006, стр. 17 – 22.