Реактивный артрит
КЛИНИКО-ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ И ТАКТИЧЕСКИЕ ПОДХОДЫ ВРАЧА ОБЩЕЙ ПРАКТИКИ
Известно, что заболевания опорно-двигательного аппарата занимают ведущее место среди всех причин первичной инвалидности взрослого населения, однако, по свидетельству многих исследователей, начало заболевания приходится на детский возраст. Исходя из этого, проблему своевременной диагностики и рационального лечения заболеваний опорно-двигательного аппарата и, в частности, патологии суставов, относят к одной из наиболее актуальных в деятельности врача общей практики.
Реактивный артрит (РеА) – это острый негнойный артрит, который развивается после определенных видов инфекции и тесно связан с антигеном гистосовместимости НLА-В27 [М.Б.Джус, 2004; В.В. Жеребкин и соавт. 2008].
В настоящее время РеА относят к группе спондилоартропатий, которые представляют большой интерес для врачей-ревматологов, ортопедов, травматологов, врачей общей практики, что связано со значительным ростом урогенитальной патологии, венерических заболеваний, болезней кишечника, вирусных и инфекционных болезней.
Реактивные артриты встречаются 0,5-1,2% популяций, имеющих носительство генов гистосовместимости НLА-В27 [Т.Бенца, 2005]. Развитие реА отмечается у 2-6% больных, перенесших дизентерию, у 1-3% лиц, перенесших уретрит, связанный с хламидийной инфекцией [А.М.Лила, 2002]; РеА поражают мужчин и женщин в одинаковой мере, преимущественно в возрасте 20-40 лет и значительно реже встречаются у пожилых пациентов и детей [Р.П.Загреба, 2004], хотя среди ревматических болезней в детском возрасте наиболее распространенными являются именно реактивные артриты [Л.Ф. Богмат и соавт., 2004].
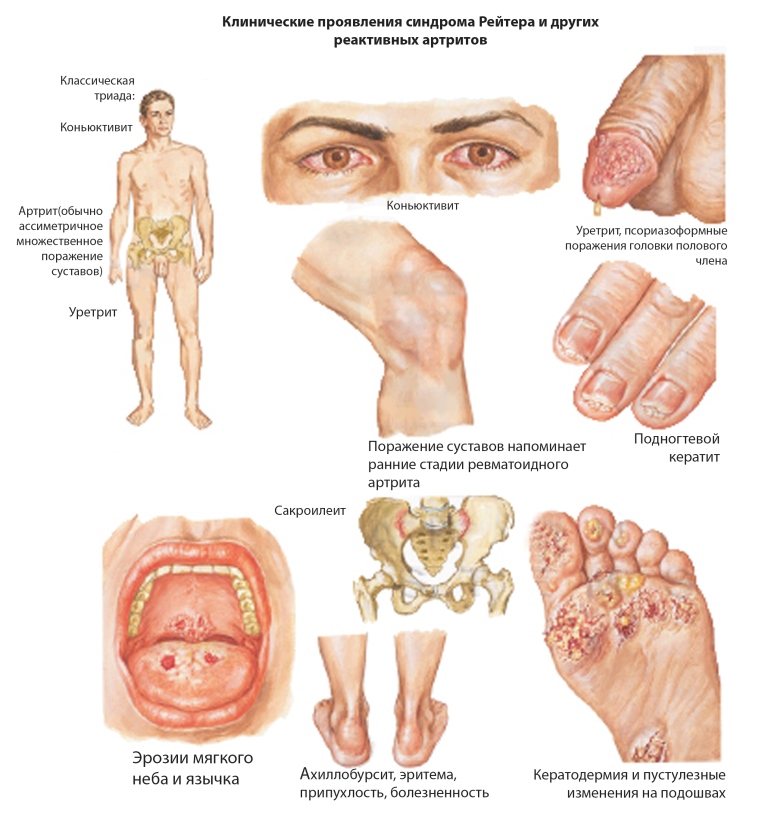
В клинике РеА обращают на себя внимание:
1. Ассиметричный артрит нижних конечностей, особенно голеностопных и коленных суставов, реже – плечевых, грудинно-ключичных, височно-нижнечелюстных;
2. Энтезопатии, тендиниты, тендовагиниты, мышечные боли, боли в пятках;
3. Урогенитальные воспалительные заболевания (уретрит, простатит, цистит, баланит) или энтероколитические проявления;
4. Воспаления глаз (увеит, конъюнктивит);
5. Поражение кожи и слизистых оболочек – безболезненные эрозии слизистой полости рта, половых органов (кольцевидный баланит), кератодермия (псориазиформные изменения на пятках), поражения ногтей (ониходистрофия);
6. Висцеральные проявления: поражение почек в виде небольшой протеинурии, микрогематурии, асептической инфекции; очень редко встречается гломерулонефрит и IgA-нефропатия.
Следует отметить, что у детей и подростков превалируют поражения суставов в виде симптома «спирали», т.е. отмечается перекрестное вовлечение в патологический процесс суставов снизу вверх (28,3%), причем достаточно частым является поражение двух суставов различной локализации, в то время как симптом «лестницы» (последовательное поражение суставов снизу вверх) наблюдается редко – менее, чем в 2% случаев.
Поражение сердечно-сосудистой системы наблюдается редко, чаще всего в виде перикардита и миокардита с нарушением ритма и проводимости сердца.
Изменения со стороны нервной системы – радикулит, периферический неврит, энцефалопатия.
Диагностика реактивного артрита
 В диагностике РеА весьма важны данные исследований:
В диагностике РеА весьма важны данные исследований:
1. Периферической крови (в острой фазе РеА определяется нейтрофильный лейкоцитоз со сдвигом влево до палочкоядерных нейтрофилов, увеличение СОЭ, в хронической фазе – нормохромная анемия);
2. Мочи (может быть протеинурия, лейкоцитурия, гематурия, цилиндрурия);
3. Синовиальной жидкости (низкая вязкость, плохое образование муцинового сгустка, лейкоцитоз с преобладанием сегментоядерных лейкоцитов, увеличение белка и комлемента);
4. Мазков и соскобов из уретры, цервикального канала, конъюнктивы; копрокультур для идентификации этиологического фактора.
Кроме этого, широко применяют иммуноферментный анализ и анализ полимеразных цепных реакций, культуральный, цитологический, прямой и непрямой иммунофлюоресцентный метод исследования.
Инструментальные методы исследования включают рентгенологические и ультразвуковые методы, сцинтиграфию, артроскопию и др.
Однако, несмотря на большое количество информации в предполагаемых возбудителях РеА, в настоящее время у 30-50% больных, в том числе пожилых, не удается определить первичный инфекционный агент [А.В.Глазунов, 2003].
Систематизация результатов клинических, лабораторных и инструментальных методов исследования позволяет использовать в практике следующие диагностические критерии реА:
1. Типичные поражения суставов (периферические, ассиметричные, олигоартикулярные) нижних конечностей, особенно коленных и голеностопных суставов;
2. Типичный анамнез (диарея, уретрит) и/или клинические проявления инфекции входных ворот;
3. Прямое определение возбудителя у входных ворот (соскоб с уретры или цервикального канала на хламидии);
4. Выявление специфических агглютинирующих антител с достоверным повышением титров (например, при определении энтеропатических возбудителей);
5. Наличие НLА-В27 антигена гистосовместимости;
6. Выявление субстрата возбудителя при помощи метода ПЦР либо специфических моноклональных антител.
Достоверный реактивный артрит устанавливается при наличии критериев 1 плюс 3, или 4, или 6. Вероятный РеА определяется при наличии критериев 1 плюс 2 и/или плюс 5; возможный РеА предполагается при наличии критерия 1.
По течению РеА классифицируется как острый (до 6 мес.), затяжной (6-12 мес.) и хронический (более 12 мес.) [А.В.Глазунов и соавт., 2008]. Необходимо отметить, что у детей острое течение РеА чаще отмечается в возрасте от 1 до 5 лет [Л.Ф. Богмат и соавт., 2004]. Клиника заболевания отличается яркой симптоматикой (интоксикация, суставный синдром с преобладанием процессов экссудации, отечность периартикулярных тканей, гиперемия кожных покровов над пораженным участком, выраженный болевой синдром [Н.С.Черкасов и соавт., 2007].
Дифференциальный диагноз проводят с группой инфекционных артритов, ревматоидным, псориатическим, подагрическим артритами, анкилозирующим спондилоартритом, болезнью Бехчета и другими заболеваниями. У детей и подростков дифференциальный диагноз РеА часто бывает затруднительным, при этом наиболее распространенной патологией, требующей дифференциальной диагностики с РеА, является ортопедическая патология и различные формы ювенильного идиопатического артрита [Е.С.Жолобова и соавт., 2007].
Следует все же отметить, что единого мнения о наиболее рациональной терапии РеА у детей до сих пор нет. Тактика лечения реактивного артрита в настоящее время определяется как терапия суставного синдрома в контексте лечебных мероприятий основного заболевания. Вместе с тем, по мнению Л.Ф. Богмат и соавт. [2004], именно с учетом основного заболевания наиболее эффективным чаще оказывается сочетание антибактериальных и противовирусных препаратов – при такой тактике уже к 10-14 дню от начала лечения отмечается нормализация клинической картины.
Лечение реактивных артритов
Лечение взрослых больных РеА проводится с применением антибактериальных средств, нестероидных противовоспалительных препаратов (НПВП), глюкокортикостероидов (ГКС), базисных препаратов, экстракорпоральных методов лечения, методов восстановления функции суставов (лечебная физкультура, физиотерапевтические процедуры, массаж, санаторно-курортное лечение).
Антибактериальная терапия проводится в зависимости от этиологического фактора и с учетом чувствительности к антибиотикам [А.В.Глазунов, 2003, 2008].
В последние годы для лечения РеА хламидийной этиологии применяют препараты тетрациклинового ряда, макролиды, фторхинолоны.
Ориентировочные схемы лечения:
Тетрациклины: (суточная доза)
тетрациклин 2 г в 4 приема
метациклин 0,4 г в 3 приема
доксициклин 0,3 г в 3 приема
моноциклин 0,2 г в 2 приема
Макролиды:
эритромицин 2 г в 4 приема
спиромицин 9 млн ЕД в 3 приема
азитромицин 1 г в 1 день, затем 0,5 г 1 прием
рокситромицин 0,3 г в 2 приема
кларитромицин 0,5 г в 2 приема
Фторхинолоны:
офлоксацин 0,6 г в 2 приема
ципрофлоксацин 1,5 г в 2 приема
пефлоксацин 0,8 г в 2 приема
ломефлоксацин 0,4-0,8 г в 1 или 2 приема
Сроки лечения антибиотиками урогенитальных артритов являются в настоящее время важным и сложным вопросом.
Выделено несколько схем антибактериальной терапии:
• 10-14 дней временное подавление активной инфекции в очаге воспаления;
• 4-8 недель достижение стойкой ремиссии, которая сохраняется в течение 2-х лет;
• 8-12 недель лечение рассматривается в качестве болезньмодифицирующего воздействия при РеА.
В настоящее время рекомендованы также прерывистые схемы лечения: 3 курса по 10 дней с перерывом в 10 дней между курсами.
Рецидивы РеА могут быть обусловлены повторным инфицированием. Необходимо обследование половых партнеров больных и при необходимости – проведения у них соответствующей антибактериальной терапии.
В острых случаях энтерального варианта РеА антибиотики (тетрациклиновый ряд или макролиды) назначаются в стандартных суточных дозах в течение 2-х недель.
НПВП применяются для подавления воспалительной активности и уменьшения болевого синдрома и лихорадки (предпочтительно применение НПВП, ингибирующих преимущественно ЦОГ-2); при хроническом течении артрита необходимо комбинировать и чередовать прием ингибиторов ЦОГ-1 и ЦОГ-2.
Назначение ГКС препаратов показано при высокой активности процесса, поражении внутренних органов, неэффективности НПВП, затяжном и хроническом течении РеА, особенно с поражением внутренних органов (до 40 – 60 мг в сутки), после достижения терапевтического эффекта дозу препарата снижают до полной отмены. При необходимости в лечении РеА применяют пульс-терапию (в условиях специализированных стационаров).
При затяжном и хроническом течении РеА, особенно с высокой степенью активности и висцеральными поражениями, прибегают к базисной, или болезньмодифицирующей терапии – применяют сульфаса-лазин в дозе 2 г в сутки 6-12 мес, метотрексат (7,5-15 мг в неделю) или азатиоприн 1-2 мг/кг в сутки 6-12 месяцев. Для повышения эффективности терапии больных РеА применимы препараты системной энзимотерапии. В комплексной терапии РеА при недостаточной эффективности проводимого лечения применимы экстракорпоральные методы лечения (плазмаферез, гемосорбция, криоплазмосорбция, ультрафиолетовое облучение крови).
В период затихания воспалительного процесса назначаются физиотерапевтические процедуры:
• ультрафиолетовое облучение суставов (УФО);
• фонофорез различных лекарственных средств;
• электромагнитные поля ультра- и сверхвысотных частот дециметрового (СВЧ-ДМВ) или сантиметрового диапазона (СВЧ-СМВ);
• магнитолазеротерапия;
• амплипульстерапия.
Несколько слов о тактике и роли врача общей практики в лечении больных РеА. При первичном обращении к врачу больных РеА с высокой степенью активности необходима госпитализация в стационар, а при низкой степени активности следует провести клинико-лабораторные обследования, назначить патогенетическую терапию. Кроме этого, врач общей практики осуществляет динамическое наблюдение за больными на амбулаторном этапе лечения, контролирует проведение лечения базисными средствами, проводит назначение физиотерапевтических методов лечения.
 Показания для направления больного к ревматологу:
Показания для направления больного к ревматологу:
• первичные больные с подозрением на РеА;
• проведение дифференциальной диагностики с другими заболеваниями суставов;
• необходимость проведения диагностической или лечебной пункции суставов;
• контроль эффективности и необходимости замены базисных средств;
• появление побочных эффектов лечения (гастропатия, нефропатия, лейкопения и др.).
Санаторно-курортное лечение больных хроническими формами РеА проводится в стадии ремиссии; применяются родоновые, сероводородные ванны, при пролиферативных изменениях и функциональных контрактурах – грязевые аппликации.
В прогностическом аспекте врачу общей практики необходимо помнить, что первая атака длится 2-3 месяца, но иногда длится до года; рецидивы чаще всего связаны с реинфицированием больных. Хроническое течение развивается у 20-50% больных (чаще при болезни или синдроме Рейтера). Следует подчеркнуть и то, что появление признаков утраты трудоспособности отмечается у 15% больных, а неблагоприятный прогноз заболевания связан с развитием амилоидоза почек или тяжелыми поражениями сердца.
Таким образом, санация всех очагов хронической инфекции, своевременная диагностика РеА и адекватное, комплексное лечение больных могут быть не только превентивным фактором в развитии осложнений заболевания, но и способствовать их полному выздоровлению.
Юрий БУРМА, КЛариса ЗЕНИНА, Николай ЗЕНИН, Галина НАТАЛЬЧЕНКО, Лариса ЧЕРЕПАХИНА, Виталий КОВАЛЕВ, Виктория БЫЛИНО
Луганский государственный медицинский университет, кафедра семейной медицины ФПО