Позаматкова вагітність, її діагностика. Ознаки, симптоми і наслідки
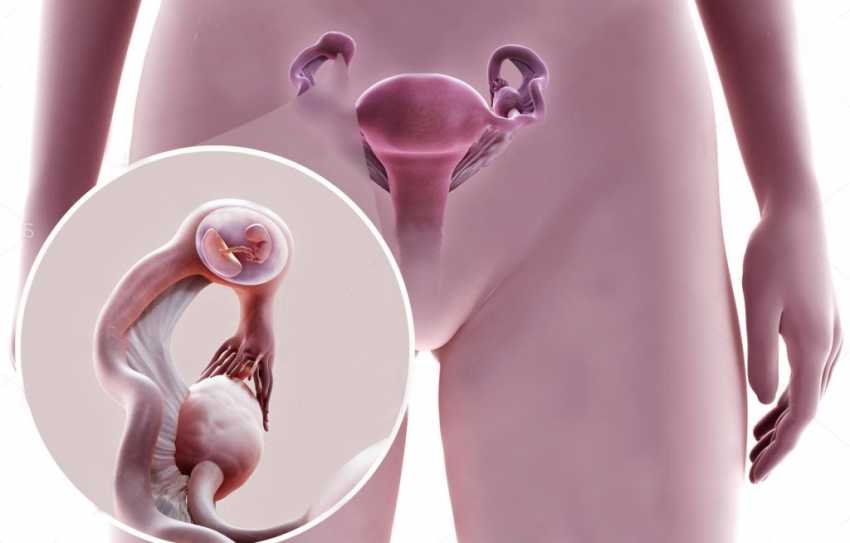
Позаматкова, або ектопічна, вагітність (graviditas exstrauterina s. ectopica) – це імплантація плідного яйця поза порожниною матки. В нормі бластоциста імплантується в ендометрій порожнини матки і розвивається внутрішньоматкова вагітність. Частота позаматкової вагітності (ПМВ) становить від 1 до 3% усіх пологів, причому в 7 – 15% випадків вона є повторною. Ризик смерті матері внаслідок ПМВ у 10 разів вищий, ніж при спонтанних пологах, і в 50 разів більший, ніж у випадках індукованих викиднів.
Крім того, для жінок, які мали хоча б одну позаматкову вагітність, особливо першу після 30 років, значно погіршується прогноз успішної вагітності.
СХЕМАТИЧНЕ ЗОБРАЖЕННЯ ВАРІАНТІВ ІМПЛАНТАЦІЇ
ЗАПЛІДНЕНОЇ ЯЙЦЕКЛІТИНИ В РАЗІ ПОЗАМАТКОВОЇ ВАГІТНОСТІ

Класифікація позаматкової вагітності:
1. трубна вагітність (понад 95% випадків ектопічної вагітності);
2. яєчникова вагітність (0,5%);
3. черевна вагітність – 1:15000;
4. шийкова вагітність – в 0,3-0,4%;
5. внутрішньозв’язкова вагітність (в широкій зв’язці матки) – дуже рідко;
6. у рудиментарному розі матки – також дуже рідко.
Поєднання маткової і позаматкової вагітностей (комбінована, мультифетальна, гетеротопічна вагітність) можливе в 1:(17000–30000) випадків, що є дуже рідкісним варіантом.
Щодо трубної вагітності, то найчастіше вона локалізується у ділянці ампули маткової труби (55% випадків); в 25% – в ділянці перешийка (істмічний відділ), в інтерстиціальному (інтрамуральному) відділі – в 17% випадків. Дуже рідко діагностується двобічна ектопічна вагітність.
Етіопатогенез. Основні причини, які мають значення у розвитку ПМВ, полягають у механічному порушенні проходження яйцеклітини в маткову трубу або вже заплідненої яйцеклітини в матку. Зазвичай, це пов’язано з хронічним запальним процесом у маткових трубах та матці (сальпінгіт, ендометрит), з наявністю навколотрубних спайок, що виникають унаслідок перисальпінгіту. У клінічному плані це жінки, які є чи були носіями внутрішньоматкового контрацептиву, які мали численні попередні індуковані викидні та артифіциальні аборти, які перенесли післяпологову інфекцію, мали операції на маткових трубах (реканалізація, стерилізація), ті, у яких вже була ектопічна вагітність.
Причиною також може стати зовнішній ендометріоз, особливо з ураженням маткового кута, перенесений деструктивний апендицит та панкреатит.
Виникненню ПМВ можуть сприяти пухлини та пухлиноподібні утворення матки та придатків, а також аномалії розвитку маткових труб (гіпоплазія, дивертикули). ПМВ може виникнути внаслідок застосування допоміжних репродуктивних технологій.
Друга група факторів, що призводять до ПМВ, це функціональні порушення. До них можна віднести порушення скоротливої функції маткових труб унаслідок порушення продукування естрогенів і прогестерону; зростання чутливості рецепторів слизової оболонки маткових труб до заплідненої яйцеклітини; зміну кількості й активності адренергійних рецепторів у слизовій оболонці маткових труб.
У клінічному плані такі порушення мають місце у жінок з генітальним інфантилізмом, іноді – при тривалому застосуванні чисто прогестинових оральних контрацептивів, при ендокринних розладах, під час підвищення активності трофобласту.
Клінічна картина трубної вагітності залежить від локалізації плідного яйця в трубі.
Варіанти перебігу трубної вагітності: прогресуюча та порушена ПМВ.
Своєю чергою, порушену трубну вагітність класифікують як таку, що:
а) перервалася за типом трубного аборту у разі імплантації плідного яйця в ампулярному відділі;
б) за типом розриву маткової труби, коли імплантація плідного яйця була в істмічному відділі;
в) з порушенням інтерстиціальної (інтрамуральної) вагітності, коли кровотеча може стати фатальною.
У випадку виникнення трубної вагітності імплантація зиготи відбувається в епітелії слизової оболонки труби, а інвазія проліферуючого трофобласту – у м’язову оболонку труби з пенетрацією ним материнських судин.
У разі прогресування вагітності в матковій трубі остання збільшується з ростом плідного яйця і набуває веретеноподібної форми.
В разі прогресуючої черевної вагітності має місце затримання значної частини плаценти в трубі, а плідне яйце виштовхується з маткової труби, прикріплюється до будь-якого органа і деякий час розвивається в черевній порожнині. Відомі випадки навіть доношеної черевної вагітності.
Інтрамуральна вагітність
Інтрамуральна (інтерстиціальна) вагітність – це пенетрація заплідненої яйцеклітини в стінку матки (частіше в ділянці кута матки). Найбільш небезпечна локалізація трубної вагітності внаслідок можливої фатальної кровотечі.
Однак, незважаючи на локалізацію плідного яйця поза маткою, у слизовій оболонці матки також виникають зміни, властиві для ранньої маткової вагітності (децидуальна реакція). У такої жінки відмічаються ознаки вагітності (затримка або нетипова менструація, зміна апетиту, нудота, слинотеча, набрякання молочних залоз, ціаноз піхви і шийки матки).
Іноді пацієнтка скаржиться на незначні кров’янисті виділення з матки. Вони пов’язані з дегенерацією і відділенням маткової відпадної (децидуальної) оболонки. Затримка менструації від кількох днів до 2–3 тижнів або незначні кров’янисті піхвові виділення зустрічаються в 60–80% випадків.
Під час дворучного гінекологічного обстеження виявляється деяке збільшення і розм’якшення матки, але розміри матки відстають від терміну вагітності, яка має бути на даний час. Поряд із цим виявляється пухлиноподібне утворення збоку і позаду матки.
Прогресуюча трубна вагітність перебігає, переважно, безсимптомно. Однак її порушення відбувається у ранні терміни (4 – 6 тижнів) унаслідок відсутності умов для розвитку плідного яйця в матковій трубі.
У разі розриву маткової труби виникають: раптовий значний біль внизу живота у клубовій ділянці з поширенням на пряму кишку, ключицю (100% випадків); такий біль обумовлений подразненням діафрагмального нерву кров’ю, яка виливається в черево.
Поряд із цим з’являються ознаки шоку (больового, гіповолемічного – 60% випадків) – холодний піт, блідість шкіри, гіпотонія, короткочасна втрата свідомості, тахікардія, блювота, гикавка, інколи – олігурія. У разі невеликої кровотечі артеріальний тиск може залишатися нормальним або бути дещо підвищеним. Хвора адинамічна, малоконтактна. Біль у порожнині тазу посилюється в разі спроби піднятися або повернутися.
Живіт роздутий, майже не бере участі в акті дихання; при пальпації – болісний. У низці випадків визначається позитивний симптом Кулєнкампфа, коли є ознаки подразнення очеревини за умови відсутності локального м’язового напруження у нижніх ділянках живота. У разі значного гемоперитонеума визначається слабкопозитивний симптом Щьоткіна-Блюмберга, скорочення перкуторного звуку в нижніх фланках живота. Можуть бути метеоризм, разова діарея.
За вагінального обстеження визначаються незначні кров’янисті виділення з каналу шийки матки, збільшення та пом’якшення матки, яка нібито «плаває» (підвищення рухливості), в ділянці ураженої маткової труби визначається пастозність або пухлиноподібне утворення тістуватої консистенції (20% випадків), заднє склепіння звисає у піхву. Відмічається різкий біль при спробі змістити шийку матки наперед та пальпації заднього склепіння вагіни з ірадіацією цього болю в пряму кишку («крик Дугласа», 75% випадків).
Температура тіла може бути нормальною або зниженою, але може бути й гіпертермія, пов’язана з розвитком гемоперитонеуму. Протягом перших годин після гострої кровотечі внаслідок порушення трубної вагітності виявляється зменшення рівня гемоглобіну, еритроцитів і гематокриту. Кількість лейкоцитів є нормальною у 50% випадків; може виникати лейкоцитоз (30x109 /л).
При трубному викидні плідне яйце виділяється в черевну порожнину через ампулу фалопієвої труби. Клінічна картина даного захворювання прямо залежить від інтенсивності кровотечі в черевну порожнину. Частіше вона продовжується, поки плідне яйце залишається в матковій трубі, при цьому кров стікає в прямокишково-маткову заглибину з утворенням позаматкової гематоми. В ряді випадків внаслідок закупорки ампули маткової труби утворюється гематосальпінкс. При незначній кровотечі стан хворої тривалий час залишається задовільним, що пов’язане з тромбоутворенням в кровоносних судинах і припиненням кровотечі. Однак у будь-який час кровотеча знову може розпочатися. Після неповного трубного викидня рештки плаценти або оболонок можуть залишитися в стінці маткової труби і (після відкладення в них фібрину) перетворитися на плацентарний поліп (так само, як у разі неповного маткового викидня).
У разі черевної вагітності кожного другого випадку у плода мають місце вроджені вади розвитку. Діагностика черевної вагітності часто є ретроспективною. За великих розмірів плід, зазвичай, займає косе або поперечне положення, під час пальпації не відчувається підвищення тонусу, як при матковій вагітності. Шийка матки часто розміщується ексцентрично. Результати ультразвукового дослідження часто є незадовільними; вони істотно допомагають у визначенні діагнозу, якщо голова плода розташована поруч із сечовим міхуром матері, але без зв`язку з тканиною матки.
Діагностика ПМВ складна. До жінок, підозрілих на цей діагноз, можуть бути віднесені такі, у яких мають місце порушення менструального циклу на тлі болю внизу живота та/або явищ гіповолемії, якщо вони мали статеві стосунки з чоловіками протягом останнього року.
Жінку з підозрою на ПМВ необхідно обов’язково госпіталізувати для уточнення діагнозу. Рання діагностика допомагає зменшити кількість ускладнень і надає можливість застосовувати альтернативні методи лікування.
Значна роль у встановленні діагнозу ПМВ відводиться правильному та ретельному збиранню анамнезу. Так, зокрема, необхідно з’ясувати усі можливі причини її виникнення, в т.ч. наявність абортів, запалень придатків матки, ускладнених та оперативних пологів, непліддя, хірургічних втручань на придатках матки та органах черевної порожнини, порушень менструальної функції.
Деталізуються скарги хворої – біль та кров’янисті виділення, з’ясовується їх характер. Треба пам’ятати, що відсутність чергової менструації не є обов’язковою при позаматковій вагітності. Тобто, пацієнтка може помилково прийняти патологічні кров’янисті виділення з піхви за менструацію.
Кров’янисті виділення з’являються, зазвичай, після нападу болю, не проходять ані після протизапального лікування, ані після вишкрібання порожнини матки, бо пов’язані з відторгненням децидуальної оболонки матки.
Діагностика позаматкової вагітності
Найбільш важливими методами діагностики ПМВ є такі:
1. Якісний і кількісний тест на хоріонічний гонадотропін людини (ХГЛ). У випадках ектопічної вагітності рівень ХГЛ, зазвичай, нижчий, ніж за очікуваної маткової вагітності. Більш точним методом є визначення сироваткового рівня b-субодиниці ХГЛ (критичний рівень 2000-6000 мМО/мл). Якісне визначення ХГЛ у сечі можливе в будь-якому закладі охорони здоров’я, тоді як кількісний аналіз b-ХГЛ у сироватці крові виконується у медичних закладах ІІІ рівня.
2. За даними ультразвукового дослідження при ПМВ визначають відсутність плідного яйця у порожнині матки; водночас можлива візуалізація ембріону поза порожниною матки або утворення неоднорідної структури в ділянці проекції маткових труб; значної кількості вільної рідини у дугласовому просторі. Слід відмітити, що ідентифікація плідного яйця в матковій трубі за даними ультрасонографії є складною, але визначення його в порожнині матки в більшості випадків спростовує діагноз ПМВ. Перевагою трансвагінальної ультрасонографії над трансабдомінальною є відсутність потреби наповнення сечового міхура, що має велике значення за даного стану пацієнтки. Цей метод дає змогу діагностувати вагітність, починаючи від 1,5 тижня після запліднення (округле утворення діаметром 4 – 5 мм). Скорочення серця ембріона спостерігаються на 3–4-му тижні після запліднення.
Найчутливішим методом діагностики вагітності ранніх термінів є трансвагінальна ультрасонографія разом із кількісним визначенням сироваткового рівня b-ХГЛ (у крові).
Комплекс таких ознак, як відсутність плідного яйця в матці, позитивний тест на вагітність, наявність рідини в прямокишково-матковій заглибині і збільшення придатків матки з одного боку, найчастіше свідчить про ПМВ. За відсутності підвищення рівня b-ХГЛ через 48 годин (у разі маткової вагітності рівень ХГ подвоюється) у поєднанні з «порожньою маткою» під час ультрасонографії діагноз ектопічної вагітності може бути ймовірним.
3. Додатковими методами діагностики ПМВ є також кульдоцентез, діагностичне вишкрібання матки та кольпотомія.
Кульдоцентез (пункція черевної порожнини через заднє склепіння) виконують для діагностики внутрішньочеревної кровотечі. Якщо кров, отримана під час аспірації, не зсідається, діагноз внутрішньочеревної кровотечі є достовірним. Якщо під час пункції голка входить у судину, то отримана кров легко згортається. Результати кульдоцентезу можуть бути незадовільними у жінок з попереднім сальпінгітом або пельвіоперитонітом і облітерацією прямокишково-маткової заглибини. У разі клінічних ознак внутрішньочеревної кровотечі пункція черевної порожнини через заднє склепіння піхви не проводиться – затримка часу початку лапаротомії.
Вишкрібання порожнини матки (кюретаж) допомагає провести диференціальну діагностику між неповним трубним викиднем і трубною вагітністю. За наявності плідних або плацентарних елементів у матці діагноз ПМВ рідко ймовірний. Про ектопічну вагітність свідчать відсутність плідних або плацентарних елементів в порожнині матки, тоді як, навпаки, в децидуальній оболонці виявляються клітини з гіперхроматичними гіперпластичними фрагментованими ядрами і вакуолізацією цитоплазми (феномен Аріаса-Стеллі). Треба пам’ятати, що відсутність децидуальної тканини не заперечує ПМВ, а у випадку повного спонтанного викидня децидуальна тканина все ще може залишатися в матці. Діагностичне вишкрібання стінок порожнини матки виконується за відсутності апарату для ультрасонографічного обстеження та за умови поінформованої згоди пацієнтки на цю маніпуляцію.
4. Гістеросальпінгографія для діагностики ПМВ не використовується. Якщо таке трапляється, то в матковій трубі визначається порожнина, заповнена контрастною речовиною, що має серпоподібну форму.
5. Лапароскопія є не лише найважливішою діагностичною, але й лікувальною процедурою, особливо у випадках непорушеної ПМВ, і дає змогу виконати органозбережувальну операцію. Діагностичними ознаками ектопічної вагітності в такому разі є ретортоподібне потовщення маткової труби багряно-синюшного кольору; розрив маткової труби; кровотеча з ампулярного отвору або з місця розриву маткової труби; наявність у черевній порожнині і в дугласовому просторі крові у вигляді згортків або у рідкому стані; наявність у черевній порожнині елементів плідного яйця. Лапароскопія може бути неінформативною внаслідок запального процесу органів малого таза, кровотечі або прогресуючої трубної вагітності невеликого терміну навіть за повної візуалізації маткової труби. Лапаротомію виконують переважно при порушеній ектопічній вагітності. Затримка в проведенні операції може призвести до катастрофічних наслідків.
Диференційну діагностику ПМВ необхідно проводити з гострим або хронічним сальпінгітом; загрозою викидня або неповним викиднем при матковій вагітності; розривом жовтого тіла або фолікулярної кісти з внутрішньочеревною кровотечею (апоплексією яєчника); перекручуванням кісти яєчника; апендицитом, гастроентеритом, непрохідністю кишок, виразкою шлунка, холециститом, нирковою колькою; дискомфортом в разі наявності внутрішньоматкового контрацептиву.
Лікування при трубній вагітності
Лікування при трубній вагітності є комплексним і включає операцію, протишокову та інфузійну терапію, відновне лікування, реабілітаційні заходи щодо репродуктивної функції. Послідовність цих заходів залежить від клінічної картини перебігу ектопічної вагітності, характеру переривання трубної вагітності, тяжкості стану хворої на час надходження до стаціонару, віку пацієнтки, супутніх соматичних та гінекологічних захворювань, а також реалізованої репродуктивної функції хворої.
Головне, що необхідно знати як акушеру-гінекологу, так і лікареві загальної практики, це те, що оптимальним методом лікування трубної вагітності є оперативне (лапароскопія або лапаротомія), яке повинно бути виконано негайно після встановлення даного діагнозу.
На догоспітальному етапі у разі порушеної трубної вагітності обсяг невідкладної допомоги визначається загальним станом хворої та величиною крововтрати. Так, при значній крововтраті слід негайно провести реанімаційні заходи, за необхідності – штучну вентиляцію легень, визначення групи крові та резус-фактора, підготовку до гемотрансфузії сумісною кров’ю залежно від тяжкості стану жінки та об’єму крововтрати. Тяжкий стан хворої, наявність виражених гемодинамічних порушень (гіпотонія, гіповолемія, гематокрит менше 30%) – це абсолютні показання до лапаротомії задля зупинки кровотечі шляхом накладення затискачів на мезосальпінкс та матковий кут труби з прошиванням їх судин і видаленням труби (радикальна операція).
Якщо клінічна картина трубної вагітності стерта, у жінки немає ознак гіповолемії та внутрішньої кровотечі, все одно обов’язковими є госпіталізація, ультрасонографія органів малого тазу та лапароскопія з метою оперативного втручання.
Лапароскопічне лікування показано у разі непорушеної трубної вагітності, а також при трубному викидні, коли крововтрата незначна. Переваги лапароскопічних методик полягають у скороченні тривалості операції та післяопераційного періоду; зменшення кількості рубцевих змін передньої черевної стінки та наявність косметичного ефекту.
В неускладнених кровотечею випадках можна проводити органозберігальну (консервативну) операцію як лапаротомним, так і лапароскопічним доступом. Такі операції мають кращий прогноз, якщо їх виконують до розриву маткової труби у жінок віком до З0 років, з високим паритетом, у яких в анамнезі не було неплідності, сальпінгіту, операцій на маткових трубах.
У зв’язку з певним ризиком розвитку в подальшому трофобластної хвороби унаслідок неповного видалення з маткової труби і черевної порожнини трофобласту, рекомендують ретельний туалет черевної порожнини 2–3 літрами фізіологічного розчину і разове введення метотрексату у дозі 75–100 мг внутрішньом’язово в першу та другу добу після операції. Доцільне також дослідження рівня ХГЛ через 2 – З тижні після операції для порівняння з його попереднім рівнем.
Операції, які застосовують у разі трубної вагітності:
1. Сальпінготомія (туботомія) – консервативна. Виконується подовжня сальпінготомія. поздовжній розтин уздовж вільного краю маткової труби над плідним яйцем. Плідне яйце видаляють за допомогою щипців або обережно відсмоктують; розкриту трубу промивають розчином Рінґер-лактату (не ізотонічним розчином натрію хлориду!) для ідентифікації кровотечі і контролю за нею. Місце розтину ушивають або лишають незашитим.
2. Сегментарна резекція маткової труби (консервативна). Видаляють сегмент маткової труби, де знаходиться плідне яйце (частіше в ділянці перешийку), після чого виконують анастомоз двох кінців труби.
3. Сальпінгектомія – видалення маткової труби (радикальна). Її виконують у разі порушеної трубної вагітності, що супроводжується значною кровотечею. Операцію і гемотрансфузію у такому разі проводять одночасно. Під час цієї операції намагаються залишити не більше третини інтерстиційного відділу, щоб запобігти рецидиву ектопічної вагітності або розриву матки в разі маткової вагітності.
На сьогодні можливе консервативне лікування прогресуючої трубної вагітності метатрексатом в умовах закладів охорони здоров’я III рівня, де є можливість визначення β-ХГЛ у сироватці крові та проведення ультрасонографії трансвагінальним датчиком. При цьому метатрексат можна призначати, якщо діаметр плідного яйця не більше 3,5 см в ділянці придатків матки у разі рівня β-субодиниці ХГЛ понад 1500 МЕ/л за відсутності плідного яйця у порожнині матки.
Однак цей метод рідко використовується як самостійний. Частіше метотрексат призначається після органозберігальної операції на матковій трубі, виконаної з приводу прогресуючої позаматкової вагітності при підвищеному рівні β-субодиниці ХГЛ у сироватці крові; а також у разі стабілізації і підвищення рівня β-субодиниці ХГЛ у сироватці крові протягом 12 – 24 годин після фракційного діагностичного вишкрібання матки або вакуум-аспірації, якщо розмір плідного яйця в ділянці придатків матки не перевищує 3,5 см.
Лікування доношеної черевної вагітності полягає у розродженні черевним шляхом. Спроби відділення плаценти супроводжуються профузною кровотечею. Тому перед операцією заготовляють не менше 2 л крові й починають інфузію розчинів у дві вени. Операція часто супроводжується вивільненням кишок від зрощень з плацентою і плідними оболонками. Якщо повністю видалити плаценту неможливо, її залишають у черевній порожнині з подальшою терапією метотрексатом, який сприяє швидшому руйнуванню плаценти. При цьому в черевній порожнині можуть накопичуватися некротичні тканини, що підвищує ризик інфікування. У післяопераційному періоді можуть виникати вторинні кровотечі, гіпофібриногенемії, непрохідність або перфорація кишок, перитоніт, розвиток хоріокарциноми.
Для профілактики Rh-ізоімунізації резус-негативним несенсибілізованим пацієнткам, які бажають зберегти репродуктивну функцію, рекомендується вводити антирезусний імуноглобулін.
Реабілітація після хірургічного переривання позаматкової вагітності
Реабілітація. Щодо відновлення менструального циклу у жінок з трубною вагітністю, то після хірургічного переривання ПМВ у 14% жінок овуляція відбувається не пізніше 19-го дня; у 64% – через 24 дні. Через 30 днів після операції у 75% пацієнток відновлюється овуляція. Тому приймання контрацептивних засобів (бажано комбінованих оральних) слід починати відразу після операції. В цілому, з 4 – 5-го дня після операції починається неспецифічна терапія, що включає загальнозміцнювальні засоби, гемостимулювальні та десенсибілізуючі препарати. Потім проводять фізіотерапію. На півроку рекомендуються комбіновані оральні контрацептиви, а в подальшому – санаторно-курортне лікування.
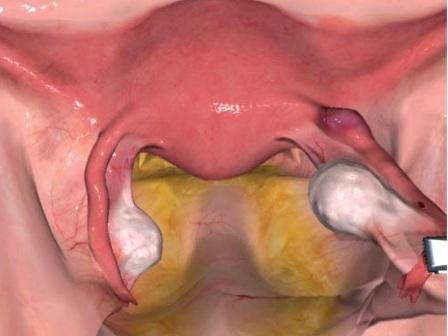
Прогресуюча інтерстиціальна правобічна трубна вагітність
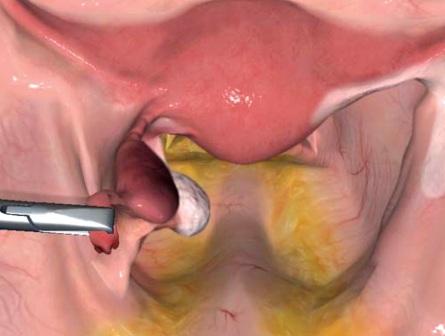
Прогресуюча лівобічна трубна вагітність в істмічному відділі
Хочете знати більше – прочитайте:
1. Айламазян Э.К., Рябцева И.Т. Неотложная помощь при экстремальных состояниях в гинекологии. – Н.Новгород: Изд-во НГМА, 2003. – 171с.
2. Избранные лекции по акушерству и гинекологии /Под ред. А.Н.Стрижакова. – Ростов-на-Дону: «Феникс», 2000. – 506 с.
3. Костючек Д.Ф., Рыжова Р.К., Жигулина Г.А. Практикум по неотложной помощи в гинекологии / Под ред. Д.Ф. Костючек. – СПб: СПбГМА им. И.И. Мечникова, 2005. – 96 с.
4. Мартинова Л.І. Сучасні методи діагностики ектопічної вагітності // Педіатрія, акушерство та гінекологія. – 2003. – №1. С. 86-88.
5. Наказ МОЗ України «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги» № 676 від 31.12.2004 /Позаматкова вагітність. – Київ, 2004.
Наталія УДОВІКА
доцент кафедри акушерства, гінекології та перинатології
Луганського державного медичного університету
В'ячеслав КЛАДІЄВ
лікар-акушер-гінеколог вищої категорії
Луганського міського пологового будинку