Цукровий діабет 2 типу. Симптоми діабету та його лікування
Згідно з новою класифікацією, відсутній інсулінзалежний і інсуліннезалежний цукровий діабет, оскільки інсулін широко використовують в разі діабету і І, і ІІ типу.
У світі налічують близько 150 млн хворих на діабет, і кількість ця до 2025 року збільшиться до 300 млн.
Що таке діабет 2-го типу?
Діабет 2 типу (Д2T) – це комплексне захворювання обміну речовин, яке асоціюється з відносно недостатньою секрецією інсуліну одночасно зі зниженою чутливістю до нього тканин (iнсулінорезистентність). У клініці можна зустріти пацієнтів з нормальною і зниженою вагою, у яких домінує недостатня секреція інсуліну (у таких хворих завжди є підозра на повільний розвиток діабету I типу) і набагато частіше зустрічаються пацієнти з ожирінням, у яких домінує інсулінорезистентність.
Метаболічний синдром
Метаболічний синдром (MС) – це більше концепція, ніж діагноз. Визначення МС запропоноване ВООЗ. Діагностичними критеріями МС згідно з ВООЗ є:
Один з наступних:
 Інсулінорезистентність у практиці визначити складно, але клінічно вона спостерігається у жінок з полікістозом яєчників, у пацієнтів з «acantosis nigricanse» (наявні плями переважно великих розмірів, коричневого кольору в підпахвинних ділянках, на спині як оксамитова коричнювата шкіра).
Інсулінорезистентність у практиці визначити складно, але клінічно вона спостерігається у жінок з полікістозом яєчників, у пацієнтів з «acantosis nigricanse» (наявні плями переважно великих розмірів, коричневого кольору в підпахвинних ділянках, на спині як оксамитова коричнювата шкіра).
Діагноз діабет 2-го типу
Діагноз діабет 2-го типу встановлюється:
І. Глюкоза крові натщесерце <5.5 ммоль/л – діабету немає.
ІІ. Якщо глюкоза крові натщесерце 5.5 – 6.0 ммоль/л – необхідно зробити цукрове навантаження i через 2 години перевірити показники:
1) якщо глюкоза крові <7.8 ммоль/л – діабету немає;
2) якщо глюкоза крові 7.8 – 11.0 ммоль/л – це свідчить про послаблення толерантності до глюкози, так званий предіабет;
3) якщо глюкоза крові > або дорівнює 11.1 ммоль/л – без сумніву, маємо справу з діабетом.
ІІІ. Глюкоза крові натщесерце 11.1 ммоль/л i вище – безперечно, це наявність діабету. І ніяких додаткових тестів не потрібно.
В практиці сімейного лікаря багато пацієнтів не мають симптомів діабету, тому бажано активно перевіряти глюкозу у наступних контингентів населення, яке ви обслуговуєте:
Кого сімейні лікарі повинні перевіряти на наявність цукрового діабету ІІ типу (ДІІТ)?
1. Осіб, старших 55 років;
2. Тих осіб, у кого можемо очікувати зниження толерантності до глюкози (предіабет);
3. Пацієнтів з ішемічною хворобою серця;
4. Тих жінок, які мали під час вагітності гестаційний діабет;
5. Тих жінок, які мають полікістоз яєчників;
6. Тих осіб, які мають дві або більше з наступних ознак:
– вік 45 – 55 років;
– ожиріння (індекс маси тіла (ІМТ) > або дорівнює 30) (ІМТ=вага (кг) /зріст).
– родичі першого ступеня родинності (мати, батько, брат, сестра) хворіють на ДІІТ;
7. Осіб з артеріальною гіпертензією (АГ).
Профілактика діабет 2 типу
Епідеміологічні дослідження підтверджують, що найважливіше значення має зміна стилю життя. Збільшення фізичної активності та обмеження харчових калорій частково попереджають розвиток ДІІТ. Декілька досліджень з Америки, Фінляндії (в середньому, три роки спостережень) показали близько 58% зниження частоти розвитку ДІІТ, якщо зменшити вагу на 7% і збільшити помірне фізичне навантаження до 150 – 210 хвилин на тиждень.
Чи можуть медикаменти попередити діабет?
Однозначної відповіді немає, але дослідження з Америки показують позитивний вплив Metformina (31% зниження частоти захворювання), а інгібітор альфа-глюкозидази-Аcarbose показав 25% зниження захворювання на Д2Т.
Втім, загалом на сьогодні немає чітких рекомендацій щодо використання медикаментів для профілактики Д2Т.
Роль сімейного лікаря полягає в ідентифікації осіб з підвищеним ризиком розвитку діабету, підвищення знань пацієнтів щодо діабету і його профілактика та лікування новодіагностованих випадків Д2Т.
Для кожного окремого пацієнта, особливо з групи ризику, профілактичні заходи включають: правильне харчування, припинення куріння і зловживання алкоголем та збільшення фізичної активності.
Ось випадок з моєї практики. 54-річний чоловік прийшов до сімейного лікаря перевірити показники холестерину. Його мати страждає на ДІІТ, і пацієнт запитав, чи потрібно йому перевірити глюкозу крові? Фізичне обстеження: зріст – 175 см, вага – 90 кг (ІМТ=30), ОТ – 107 см (норма до 88), коефіцієнт співвідношення об’єму талія/стегна – 1,2 (норма 0.9).
На сьогодні більш інформативним, ніж ІМТ, є показник об’єм талії (ОТ) та коефіцієнт співвідношення об’ємів талія/стегна, оскільки абдомінальне ожиріння є ознакою більшої схильності пацієнта до ДІІТ.
АТ у пацієнта був 150/90 мм рт ст (норма <140/90). Аналіз на холестерин показав 4.9 mmol/l (норма <5.5), ліпопротеїди високої щільності (HDL) – 0,9 мкмоль/л (N >більше або = 1.2), тригліцериди (TG) – 2,7 (N <2.0). Глюкоза крові натщесерце – 5,8 ммоль/л і глюкозо-толерантний тест (2-годинне навантаження глюкозою) – 9,0 ммоль/l (показала зниження толерантності до глюкози).
Діагноз: Meтаболічний синдром (на основі ослабленої толерантності до глюкози, обдомінального ожиріння, дісліпідемії і гіпертензії).
Запропонований план лікування:
1. «Навчання» пацієнта (пояснення) щодo підвищеного ризику серцево-судинних захворювань.
2. Направлення до дієтолога (з дружиною – вона переважно готує їжу для родини).
3. Розроблення плану фізичних вправ (пацієнт купив тредміл – бігову доріжку та велосипед-тренажер), почав відвідувати басейн – по 30 хвилин щоранку, оскільки він був поруч з його роботою.
6 місяців поспіль: втратив лише 3 кг, але об’єм талії (живота) зменшився на 6 см. АТ – 130/75 мм рт ст, показники холестерину – 4,2, HDL – 1,2 TG – 1,5.
Пацієнт почувався краще. Наступна консультація була призначена ще через 6 місяців.
Лікування діабету 2-го типу
– дієта;
– фізична активність;
– глюкозознижувальні засоби;
– лікування і профілактика мікро- і макросудинних ускладнень діабету.

Дієта при діабеті
1. ДІЄТА (значно ширше розуміння, ніж просто «що можна і чого не бажано або не можна»). Надзвичайно важливо:
1. Якість їжі (глікемічний індекс, правильний баланс вуглеводів, жирів, білків, вміст вітамінів, мікроелементів – все це необхідно для будь-якої людини, яка планує вести здоровий спосіб життя);
2. Кількість їжі (калораж, який залежить від ваги тіла, виду діяльності, кількості фізичної активності кожного пацієнта індивідуально). Калораж, зазвичай, розраховують на ідеальну вагу приблизно 30 ккал на 1 кг ідеальної ваги. В практиці це складно, бо більшість людей вживають багато калорій, і швидке їх зниження викликає негативний настрій. Часто, після декількох «голодних днів» і непомітних втрат ваги, вони повертаються до звичної дієти. Не можна забувати про «рідкі калорії» (цукор і чаї, каву, лимонад, соки та інші цукромісткі напої, які часто є джерелом «зайвих калорій» і призводять до підвищеної ваги.
3. Має значення частота прийомів їжі. У разі нечастого вживання їжі, тенденція до переїдання, вочевидь, існує, і менше енергії витрачається на перетравлювання їжі.
4. Регулярність і, якщо можна, приблизне дотримання регулярності прийому їжі – це особливо важливо для хворих, які отримують інсулін.
Якість, кількість, регулярність і частота становлять основу правильного харчування.
Нагадаю глікемічний індекс: це співвідношення рівня глюкози крові після вживання 100 г продукту (A) і рівня глюкози в крові після вживання 100 г глюкози (B), помножене на 100.
Приклад: A/B x 100 = 60%, глюкоза в цьому разі 60%. Чим нижчий глікемічний індекс, тим краще, хоч вуглеводи з високою глюкозою також необхідні для негайного використання енергії, наприклад, активне фізичне навантаження.
Фізична активність при діабеті
Помірне фізичне навантаження, наприклад, 30 хвилин помірної або швидкої ходи 5 днів на тиждень, плавання, велосипед. Витрата енергії на 1 км ходи i 1 км бігу приблизно однакові. Дуже інтенсивні вправи можуть підвищувати апетит, тому навантаження потрібно збільшувати поступово. 20 хвилин ходи 2 рази на день краще, ніж 30 хвилин один раз, оскільки метаболізм активується двічі і спалюється більше калорій. Якщо пацієнтам дуже важко швидко ходити, важливо почати «ходити за годинами» – 10 хвилин від дому і повернутись. Навіть якщо за ці 10 хвилин пацієнт проходить один квартал із зупинками, то після 2 – 3 тижня такої постійної ходьби за ці 10 хвилин він буде проходити все більшу і більшу відстань. Якщо пацієнту ставити завдання, яке він одразу не зможе виконати (наприклад, ходити 5 км щодня швидкими кроками), він втратить цікавість від непомірної втоми першого ж вечора.
ПРЕПАРАТИ, ЩО ЗНИЖУЮТЬ ГЛЮКОЗУ КРОВІ
Таблетовані препарати:
Бігуаніди: Metformin – єдиний представник бігуанідів, які зараз використовують (торгові назви metformina kuchadiabex, glucophge, metforbel тощо).
Механізм дії – підвищення чутливості тканин до інсуліну (долає інсулінорезистентність). Доза 500 мг 2-3 рази на день, збільшуючи максимум до 1 г 3 рази на день. Є таблетовані форми – 850 мг i тривалої дії 1г, призначають 1–2 г 1 раз на день, зазвичай, увечері.
Побічні ефекти:
– діарея (може залежати від дози, тоді дозу зменшують або замінюють препарат на інший;
– лактацидемічний ацидоз – не можна давати препарат під час серйозних інфекційних захворювань, в т.ч. запаленнях легенів, у разі інфаркту міокарда, інсультів, хронічної ниркової недостатності тощо. Тоді, зазвичай, в умовах стаціонару, Metformin тимчасово замінюється на інсулін, доки людина одужає;
– людям похилого віку дозу Metforminа зменшують;
– протипоказано використання препарата, якщо показники креатиніну крові >0,12 mmol/l або кліренс креатиніну (CK) < 60 мл/хв.;
– не бажано призначати препарат пацієнтам із зниженою вагою.
Препарати сульфонілсечовини: ця група препаратів стимулює викид інсуліну підшлунковою залозою.
Glibenclamide 2.5 – 15 мг в день (від 1.25 мг 2 рази на день – до 5 мг 3 рази на день).
Glimeperide 1 – 4 мг один раз у день.
Glipizide 2,5 – 5 мг 1 раз у день до максимальної дози 20 мг 2 рази на день.
Gliclaside (diamicron) 40 мг 1 раз у день до максимальної дози 160 мг 2 рази в день.
Комбінований препарат: Glucovance (Мetformin/glibenclamide) в наступних дозах: 250/1,25 мг, 500/2,5 мг і 500/5 мг – максимальна доза 3-4 рази в день.
Глітазони (thiazolidinedione): підвищують чутливість печінки і жирової тканини до інсуліну, інший механізм дії, ніж у Мetformina, що дозволяє поєднувати ці два препарати. Їх можна використовувати в разі хронічної ниркової недостатності, за відсутності затримки рідини і набряків.
Pioglitazone 15-45 мг 1 раз у день, максимально до 45 мг в день.
Roziglitazone 4 мг 1 – 2 рази в день, максимально 8 мг в день.
Глітазони можна поєднувати з Мetforminom i препаратами сульфонілсечовини.
Останнім часом ці препарати втрачають популярність, оскільки мають низку побічних ефектів, особливо це стосується затримки рідини, що призводить до декомпенсації серцевої недостатності.
Акарбоза (Glucobay) – комплексний олігосахарид, попереджає швидке всмоктування вуглеводів із стравохідного тракту.
Дозу 50 мг 1 раз у день поступово збільшувати до максимальної 100 – 200 мг 3 рази в день протягом 4 – 6 тижнів. Середня доза – 100 мг 3 рази в день. Цей препарат можна поєднувати з іншими гіпоглікемічними засобами.
Ускладнення – здуття живота, діарея, гіпоглікемія, не можна використовувати препарат у разі хронічної ниркової недостатності.
Нові препарати:
– DPP-4 (dipeptilpeptidasa-4) інгібітори;
– GLP-1 аналоги (подібні до глюкагону) peptid-1.
Механізм дії: інкретін-інтестінальні гормони, які збільшують секрецію інсуліну після навантаження глюкозою і зменшують секрецію глюкагону a-клітинами.
У хворих на ДІІТ рівні GLP-1 знижений, метаболізм (руйнування) GLP-1 дуже швидко відбувається під впливом DPP-4, тому рівень інсуліну знижується в доповнення до інсулінрезистентності.
GLP-1 аналоги отримані від гігантської ящірки Gila Monster Lizard. Доведена ефективність препаратів – глікозильований гемоглобін (HbA1С) знижується близько 0,9% на 3 – 5 кг ваги тіла.
Препарати: Sitagliptin (Januvia) – DPP-4 inhibitor, 25 – 50 мг 1 раз у день, можна поєднувати з Metforminom i препаратами сульфонілсечовини, глітазонами. Дозу препаратів сульфонілсечовини іноді необхідно знижувати через можливість виникнення гіпоглікемії.
Exenatide (Byetta)– GLP-1 аналог, 5-10 mcg – ін’єкційний препарат, тому не є популярним у хворих. Обидва препарати мають досить високу ціну, тому не всі хворі можуть дозволити собі їх отримувати.
Інсулін в лікуванні діабету
 Більшість пацієнтів з діабетом 2-го типу з часом стають інсулінзалежними. Це відбувається з різних причин. У таких хворих з часом спостерігається зниження продукції інсуліну, і тоді до інсулінрезистентності додається інсулінодефіцит. Крім того, протягом хвороби розвиваються макро- і мікроваскулярні ускладнення діабету і протипокази до використання будь-яких оральних медикаментів. Нарешті, просто непереносимість будь-якого препарата (наприклад, діарея в разі вживання метформіну, поява алергії на будь-який препарат) стримують застосування цукрознижувальних ліків у таблетках.
Більшість пацієнтів з діабетом 2-го типу з часом стають інсулінзалежними. Це відбувається з різних причин. У таких хворих з часом спостерігається зниження продукції інсуліну, і тоді до інсулінрезистентності додається інсулінодефіцит. Крім того, протягом хвороби розвиваються макро- і мікроваскулярні ускладнення діабету і протипокази до використання будь-яких оральних медикаментів. Нарешті, просто непереносимість будь-якого препарата (наприклад, діарея в разі вживання метформіну, поява алергії на будь-який препарат) стримують застосування цукрознижувальних ліків у таблетках.
За ефективністю лікування спостерігають через визначення показників глюкози крові (вимірюється рівень глікозильованого гемоглобіну (HbA1C). У здорових і пацієнтів без діабету показник HbA1C в нормі дорівнює 5.5 – 6%.
У хворих на діабет показники HbA1C підвищуються тим більше, чим гірше контролюється глюкоза крові. Метою лікування є підтримка показників HbA1C на рівнях 6 – 7%. Визначають HbA1C один раз на три місяці, а коли стан стабілізується – можна обмежитися дослідженням один раз на 6 місяців.
Часто рівні глюкози крові вранці натщесерце становлять 3,9 – 7,2 ммоль/л, a HbA1C >7%. В такому разі потрібно попросити хворого перевіряти глюкозу крові 3+1 рази в день i обов’язково записувати отримані показники. 3 рази в день перед сніданком, обідом і вечерею + 1 раз через 2 години після будь-якого вживання їжі. Наприклад, у понеділок через 2 години після сніданку, в середу – через 2 години після вечері, в четвер – через 2 години після обіду. Якщо глюкоза крові буде >10,0 ммоль/л після їжі, навіть за нормальних показників глюкози крові перед їжею, необхідно додавати або змінювати цукрознижувальні ліки.
Сучасний алгоритм для призначення інсуліну в разі Діабету 2 типу
Це стандартна, добре перевірена у світі терапія, яка виконується крок за кроком:
1. Зміна способу життя (дієта, фізичні вправи) + Metformin (дозу збільшують до максимальної протягом 1 – 2 місяців).
2. Зміна способу життя + Metformin + Sulfonilurea (препарати сульфонілсечовини) протягом 3 – 6 місяців (збільшуючи дозу Suljfonilurea).
3. Зміна способу життя +Metformin + базальний інсулін протягом 3-6 місяців
4. Зміна способу життя + Metformin + «інтенсивна» інсулінотерапія (маю на увазі тип і дозу інсуліна).
Тут представлена менш перевірена терапія, якою можна користуватися на практиці, особливо якщо хворі «нізащо!» не хочуть починати інсулін і «можна ще щось спробувати», або якщо хворі не можуть застосовувати будь-які цукрознижувальні ліки, або не переносять їх.
1. Зміна способу життя +Metformin.
2. Зміна способу життя +Metformin+Pioglitazon або зміна способу життя +Metformin+GLP-1 аналог.
3. Зміна способу життя +Metformin+Pioglitazone+препарати сульфонілсечовини.
4. Зміна способу життя +Metformin+базальний інсулін.
5. Зміна способу життя +Metformin+інтенсивна терапія інсуліном.
Перехід від першого до наступного кроків здійснюють, зазвичай, через 6 місяців, якщо HbA1C >7%.
Середня потреба в інсуліні 0,5 – 1 од/кг ідеальної ваги на добу.
Для початку терапії інсуліном не потрібна госпіталізація в стаціонар. В амбулаторних умовах можна починати лікування з 0,2 – 0,3 од. інсуліну на 1 кг ідеальної ваги на добу.
Базальний інсулін
Використовують інсулін тривалої дії (Lantus) – починаючи з 10 од. або 0,2 од/кг ваги, зазвичай, на ніч, поступово збільшуючи дозу, поки не досягнемо добре контрольованого цукру крові. Пік дії цього інсуліну – 4 год, потім тримається плавний ефект до 24 год загальної дії. Навіть якщо згідно з рекомендаціями Lantus призначають ввечері, для деяких хворих він краще працює, якщо його призначати вранці. Особливо, коли є небезпека нічної гіпоглікемії. Тоді пік дії припадає на 12 – 13 години, якраз до обіду, і небезпека «низького цукру» елімінується. Мені доводиться це робити часто, особливо людям похилого віку (вони лягають рано), у них вечеря рання (18 год) і велика перерва до сніданку.
Хворий може і сам змінювати дозу, користуючись інструкцією, яку наводжу нижче.
1. Метою є утримати глюкозу крові на показниках 4 – 6,0 ммоль/л вранці натщесерце в разі звичайної дієти.
2. Дозу інсуліну підвищують, за потреби, 1 раз на 3 – 7 днів.
3. Якщо глюкоза крові вранці до сніданку була >10,0 ммоль/л – збільшують дозу на 6 од.; 8 – 10,0 ммоль/л – збільшують дозу нa 4 од.; 6 – 8,0 ммоль/л – нa 2 од.; 4 – 6,0 ммоль/л – залишають попередню дозу інсуліну; < 3,9 ммоль/л – знижують дозу на 4 од.
Дієта повинна бути рівною, в однакові години. Особливо важливим є калораж їжі, оскільки дозу інсуліну «підбирають» до цієї дієти. Якщо пацієнт приймає їжу хаотично, не лише не регулярно, а й різного калоражу, тоді дуже важко підібрати правильну дозу інсуліну i тримати глюкозу крові на стабільному рівні.
Це, звісно ж, досить «сумно» їсти однакову їжу, в однаковій кількості, але якщо їжу розглядати як і медикаментозне лікування (a в разі діабету, практично, так воно і є), то можна шляхом партнерської роботи лікар – пацієнт – медична сестра (в Австралії долучається ще дієтолог, а також Diabetic Educator; це медична сестра, яка пояснює пацієнтам, як колоти інсулін, куди колоти, яку дозу, деталі техніки введення інсуліну тощо). Тримати глюкозу крові під жорстким контролем, що особливо є важливим для попередження ускладнень діабету.
Коли в разі стабільного діабету є (зрідка!) підвищення показників глюкози крові, які можна пояснити (наприклад, день народження зі шматочком торта), то це не повинно впливати на загальну схему лікування.
Техніка введення інсуліну надзвичайно важлива! Потрібно запитати пацієнта, чи струшує він ампулу інсуліну (ми просимо струшувати ампулу, повертаючи її на 180 градусів), оскільки інсулін має тенденцію до осідання великих часточок на дні ампули, і тоді під час набирання інсуліну з верхніх шарів його буде недостатньо, а в ділянці дна ампули інсулін буде більш концентрованим, і глюкоза крові може бути, навпаки, небажано низькою за однієї й тієї ж дози.
Важливо також, чи залишає пацієнт голку на декілька секунд у шкірі після введення інсуліну (ми просимо хворих порахувати до 10, а потім вийняти голку). Іноді так званий «нестабільний діабет» (широкі коливання глюкози крові, і важко підібрати дозу інсуліну) може вирівнятися після простого пояснення пацієнтам правил введення інсуліну і навчанню техніці введення.
Якщо доза інсуліну більше 60 од., то краще вводити інсулін по 30 од. в два різних місця, оскільки «велике депо» інсуліну також може погано всмоктуватися.
Інтенсивне лікування інсуліном включає використання комбінації інсуліну ультракороткої дії – вводиться тричі на день безпосередньо перед їдою. Все стосовно інсуліну тривалої дії, написане вище, залишається в силі.
Кілька слів щодо інсуліну ультракороткої дії. Використання інсуліну ультракороткої дії (у нас це препарат Novorapid), маленькі дози вводять безпосередньо перед їдою. Доза залежить від рівнів глюкози крові перед їдою.
Novorapid має максимальну дію через 30 хвилин після введення і загальну тривалість дії 2 години. Добре контролює підвищення глюкози крові, безпосередньо пов’язане із вживанням їжі.
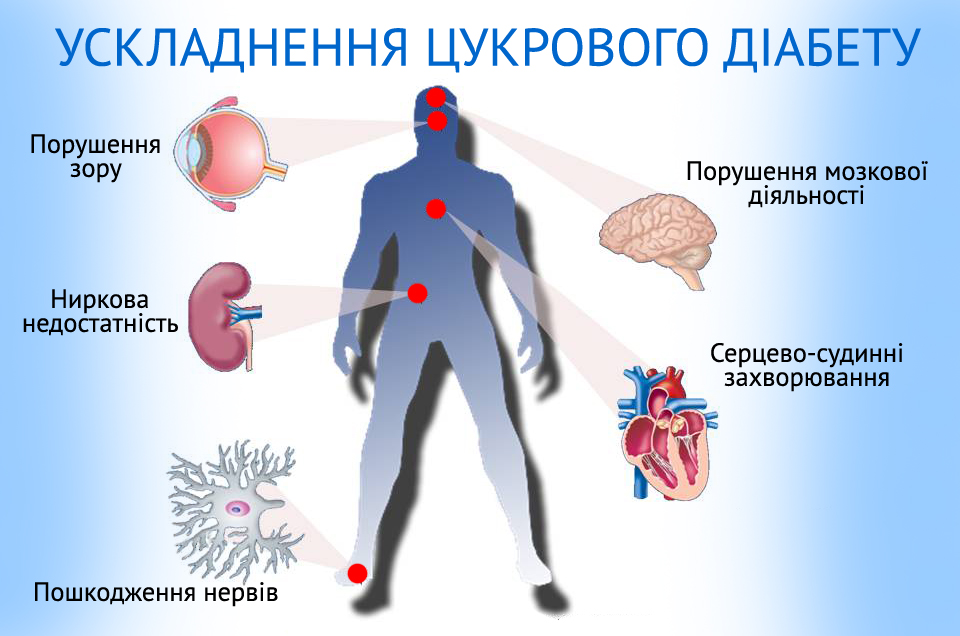
Ускладнення цукрового діабету
Макроваскулярні ускладнення
Близько 2/3 хворих на діабет вмирають від захворювань серця або від інсульту. Ризик виникнення інфаркту міокарда у хворих на діабет у 2 – 4 рази більший, ніж у хворих без цукрового діабету. Підвищений тиск >130/80 спостерігається майже у 3/4 хворих на діабет і рівень холестерину підвищений у більш ніж половини таких хворих. Сліпота (ретінопатія), діабетична нефропатія, атеросклероз периферійних судин, периферійна і автономна невропатія – інші серйозні захворювання, які призводять до серйозних ускладнень і, як наслідок, – інвалідність та передчасна смерть таких пацієнтів.
Всі хворі з ДІІТ повинні проходити скринінг на наявність ускладнень одразу ж після встановлення діагнозу, оскільки невідома тривалість захворювання, і ослаблення толерантності до глюкози також є фактором ризику для вищенаведених ускладнень.
Багатьма дослідженнями підтверджується, що кращим є контроль діабету (тим пізніше і рідше розвиваються його ускладнення).
За допомогою показників HbA1C відбувається контроль за діабетом. Метою лікування є дотримання показників HbA1C на показниках 6 – 7%; перевіряти його слід кожні 3 місяці перед оглядом у лікаря. Контроль глюкози крові ми наводили вище.
1. Aртеріальний тиск (АТ).
АТ потрібно перевіряти у всіх хворих під час консультування через кожні три місяці. Якщо AТ>140/90 під час 2 – 3 випадкових окремих вимірювань, розподілених у часі, показана корекція лікування АТ. Спочатку модифікація стилю життя – втратити вагу, фізичні навантаження, обмежене вживання солі.
Якщо АТ не знижується – потрібно починати медикаментозну терапію.
Якщо у хворого немає серцево-судинного захворювання, використовують переважно монотерапію.
Препаратами вибору є інгібітори ангіотензинконвертуючих ферментів (ІАТФ) – Ramipril, Perindopril тощо) або в разі їх непереносимості – антагоністи рецепторів ангіотензину ІІ (сартани)-Candesartan, Ibesartan тощо. Можна також використовувати блокатори Са каналів (дігідроперідінові-Amlodipine, Felodipine тощо). Вони не впливають на серцевий ритм, як препарати групи діфенілалкіламіна (Verapamil та ін.) або Diltiazem. Монотерапію з b-, a-блокаторами, діуретиками також можна використовувати. За недостатнього контролю діабету застосовують комбіновану терапію з 2 – 3 препаратами.
Якщо у хворих мають місце судинні захворювання, можна використати таку просту схему (алгоритм):
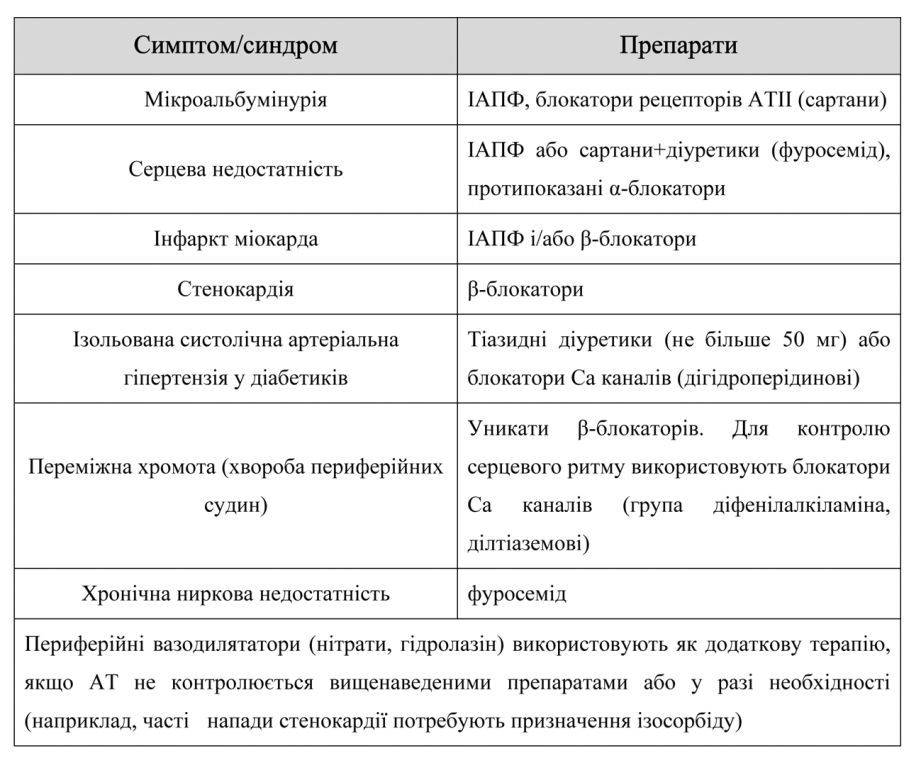
Мета: тримати АТ 130/80 i нижче та 125/75 i нижче в разі наявності протеїнурії >1г/день.
Починають лікування з ІАПФ і сартанів, у разі необхідності додають діуретики, потім b-блокатори.
Головні побічні ефекти антигіпертензивних засобів:
ІАПФ, сартани – гіпотензія після першої дози;
– зниження гломерулярної фільтрації (якщо креатинін росте більше, ніж 20% від початкового, потрібно знизити дозу, іноді – відмінити у разі різкого зростання креатиніну протягом незначного періоду часу;
– сухий кашель (частіше – в разі використання ІАПФ);
– зpостання калію в крові;
– судинний набряк (як набряк Квінке);
– β-блокатори – брадікардія, блокади серця;
– блокатори Са-каналів (діфенілалкіламіна) – блокади, закрепи, рефлюкс-ізофагіт;
– дігідроперідинові – набряки, головний біль, припливи.
У разі підвищеного АТ завжди важливо виключити інші можливі причини підвищеного АТ, частіше вони є ниркового або нирково-судинного походження, через надмірне вживання солі, нестероїдні протизапальні препарати (відбувається затримка рідини, зростає внутрішньосудинний об’єм). Такі фактори ризику, як підвищена вага тіла і апное під час сну є факторами дуже високого ризику виникнення АГ або інсульту під час сну.
Правило однієї третини (1/3):
– 1/3 пацієнтів не приймає призначених медикаментів;
– 1/3 пацієнтів приймають препарати не так, як призначено;
– 1/3 пацієнтів приймають препарати правильно.
Це правило має місце не лише у хворих на діабет, а й у всіх хронічних хворих, яким необхідне постійне медикаментозне лікування. Знаючи про це, лікарі повинні постійно концентрувати увагу пацієнта на тому, як важливо знати i дотримуватися правил приймання ліків, а не просто брати у лікаря рецепт.
2. Дисліпідемія.
Мета: тримати рівень холестерину (ХС) 4,0 ммоль/л i нижче.
Тригліцериди (ТГ) <2,0 ммоль/л;
Ліпопротеїни низької щільності (ЛПНЩ) <2,5 ммоль/л
Деякі джерела рекомендують тримати ЛПНЩ <2,2 ммоль/л або навіть <2,0 ммоль/л.
Дієта з виключенням їжі з високим вмістом холестерину як першочергове лікування (якщо немає серйозних захворювань), але після 3 – 6 місяців, якщо дієта не працює, хворих потрібно лікувати холестеринознижувальними препаратами. Вибір препаратів великий.
Основні групи:
– статини (аторвастатин, сімвастатин, розувастатин тощо);
– фібрати (гемфіброзіл, ліпіділ тощо);
– езітіміб (езетрол).
Вибір препарата залежить від лікаря і пацієнта. 40 мг сімвастатина або 10 мг аторвастатина знижують показники холестерину на 15 – 20%.
Якщо дози подвоїти, то наступне зниження холестерину буде не більше 6%.
Наступний крок – додати Езетрол (Езітіміб), який попереджує абсорбцію холестерину з харчового тракту.
Фібрати добре працюють у разі підвищених показників тригліцеридів, але ризик побічних дій (міотоксична дія – рабдоміоліз) збільшується за поєднання зі статинами.
Міотоксичність (біль, слабкість у м’язах, підвищення креатиніну в крові) спостерігається і в разі тяжких інфекцій, оперативних втручань, травм, гіпотермії, судом, хронічної ниркової недостатності i печінкової недостатності, гіпотиреоідизму, анемій.
Статини в поєднанні з фібратами, макролідними антибіотиками, протигрибковими препаратами також можуть викликати рабдоміоліз. Інші інгібітори цитохромної системи (сік грейпфрута) теж не можна поєднувати зі статинами з тієї ж причини.
Інша побічна дія холестеринзнижувальних засобів – порушення функції печінки, тому перед початком лікування необхідно визначити показники печінкових проб і їх маніторувати протягом лікування. Печінкові проби (АЛТ, АСТ) можуть бути підвищеними у діабетиків і пацієнтів з ожирінням внаслідок жирової дистрофії печінки, тому, знаючи похідні показники, легко розпізнати побічні дії препарату. Якщо АЛТ підвищується – препарат необхідно відмінити. Але це трапляється не так часто.
Гастроінтестинальні ускладнення (нудота, здуття живота, тяжкість у шлунку, блювота) також зрідка спонукають хворого припинити терапію дісліпідемії.
Діабет у вагітних (гестаційний діабет) і підходи до його лікування
Гестаційний діабет (ГД): розвивається під час вагітності. Хaрактерним для нього є інсулінорезистентність (коли тканини не реагують на інсулін).
Інсулінорезистентність виникає у зв’язку з секрецією плаценти «анти»-інсулярних гормонів – естрогени, пролактин, людський хоріонічний соматомамотропін, кортизол, прогестерон). Крім цього, підвищується енергетична потреба організму (ріст плоду).
ГД виникає, коли функція підшлункової залози є недостатньою для подолання інсулінорезистентності. Інсулінорезистентність розвивається переважно під час вагітності, але деякі пацієнтки мали недіагностований ДІІТ або латентну форму ДІТ. У хворих ДІТ у крові мають місце циркулюючі антитіла до клітин острівкового апарату підшлункової залози. Це важливо, оскільки після вагітності недіагностовані форми діабету стають явними, і пацієнтка залишається діабетиком. Якщо це лише ГД, то ризик розвитку ДІІТ близько 25%.
Кого перевіряти на наявність гестаційного діабету? Усіх вагітних у 24 – 28 тижнів вагітності.
Діагностичні критерії Американської Діабетичної Асоціації (AДA): два критерії повинні бути для встановлення діагнозу ГД (навантаження глюкозою – 75 г):
– глюкоза крові натщесерце >5,3 ммоль/л;
– через 1 годину після навантаження 75 г глюкози >10,0 ммоль/л;
– через 2 години після навантаження 75 г глюкози >8,6 ммоль/л.
Критерії ВООЗ – теж використовується навантаження 75 г глюкозою:
– цукор крові натщесерце >6,9 ммоль/л;
– через 2 години після навантаження 75 г глюкози >7,8 ммоль/л.
Для виявлення глюкози крові набирають для аналізу венозну кров (не капілярну!).
Чому важливо встановити своєчасно діагноз і лікувати гестаційний діабет?
 ГД підвищує ризик:
ГД підвищує ризик:
– Polihydramnios;
– макросомії (крупні діти);
– родових травм;
– % пологів, які потребують оперативного втручання (кесарево, вакуум, щипці);
– перенатальної смертності;
– метаболічних ускладнень у дитини (гіпоглікемія, гіпербілірубінемія, гіпокальцемія, ерітремія), а також ризик ожиріння в дитинстві i в перспективі – розвиток ДIIТ.
Лікування ГД
Ретельне дотримання дієти!!!
Вибір продуктів із низьким глікемічним індексом, фізична активність (xoдьба, плавання), регулярна перевірка глюкози крові 3 – 4 рази в день (тричі перед їдою та іноді через 2 години після їди – наприклад, один день після сніданку, другий день – після обіду, третій день – після вечері, щоб мати уявлення щодо коливань глюкози крові. Якщо глюкоза залишається високою (див. критерії ВООЗ), призначають інсулін, головним чином, дуже короткої дії безпосередньо перед їдою (наприклад, Novorapid – пік дії 30 хвилин, тривалість дії 2 години, найбільш наближена до фізіологічної). Жінка проводить перевірку глюкози крові сама за допомогою глюкометра для капілярної крові, інсулін вводить теж сама (необхідне також навчання пацієнтки, про що йшлося вище) i регулярно відвідує лікаря зі спеціальною книжкою-щоденником, де записує всі показники своїх аналізів глюкози крові.
Оральних глюкозознижувальних препаратів жінка не повинна отримувати!!!
Оцінка ризику розвитку серцево-судинних захворювань (ССЗ) у хворих на діабет
Maкроангіопатії – найчастіша причина смерті хворих з ДІІТ. Захворювання серця та iнсульт за статистикою є причинами понад 50% смертей у таких хворих. Ішемічна хвороба серця (ІХС) в 2 – 3 рази частіше зустрічається у чоловіків-діабетиків порівняно із загальною популяцією i в 3 – 4 рази частіше у жінок-діабетиків порівняно із загальною популяцією.
Надзвичайно важливо ідентифікувати хворих з високим ризиком ССЗ.
Відомо, що найважливішими факторами ризику ССЗ є куріння, артеріальна гіпертензія, дісліпідемія, мікроальбумінурія і сімейний анамнез (наявність ССЗ у рідних першого ступеня рідства у віці до 60 років).
Пацієнт з діабетом і одним із вищенаведених факторів ризику має подвійний шанс розвитку ССЗ. Тривалість захворювання на діабет більше 10 років, вік >65 років i погано контрольований діабет (HbA1C>9%) є додатковим фактором ризику розвитку ангіопатії і ССЗ.
Припинення куріння знижує ризик розвитку ССЗ на 36%, водночас зниження HbA1С на 1% або зниження систолічного артеріального тиску (СAТ) на 10 мм рт ст або зниження ліпопротеїдів низької щільності (ЛПНЩ) на 1 ммоль/л знижує цей ризик на 20%.
Підходи до лікування повинні включати модифікацію факторів ризику.
1. Припинити куріння (пацієнт повинен знати, наскільки це важливо, і якщо він сам не може кинути курити, необхідно допомогти йому, призначивши медикаменти, рефлексотерапію тощо);
2. Підтримувати показники холестерину < 4,0 ммоль/л i ЛПНЩ < 2,5 ммоль/л;
3. АТ<130/80 мм рт ст (у положенні сидячи після 5 хвилин відпочинку, у людей похилого віку систолічний допустимий АТ може бути <140 мм рт ст.;
4. HbA1С <7%;
5. Призначити аспірин у низьких дозах для пацієнтів підвищеного ризику в разі відсутності протипоказань.
Це стосується всіх пацієнтів – i тих, у яких уже діагностована IХС або був інсульт чи транзиторні ішемічні атаки, i тих, хто потребує первинної профілактики ССЗ.
Дослідження показують, що лише 30 – 40% хворих досягають бажаного рівня АТ i холестерину, a HbA1C <7% спостерігається лише у 20% хворих.
Особливо, зважаючи на нові рекомендації щодо АТ (<130/80 мм рт. ст.), дуже важко змінити свідомість лікарів і пацієнтів та розпочати лікування пацієнта з так званим «нормальним» або «нормальним за віком» (систолічна гіпертензія) тиском.
Важливо, щоб пацієнт розумів що і з якою метою треба робити і брав активну участь як партнер лікаря у власному процесі лікування, створюючи, таким чином, стан, коли можна якісно контролювати перебіг хронічного захворювання.
Зоя ВОЛОБУЄВА кан.мед.н., лікар державної клініки м.Тоовомба, Австралія