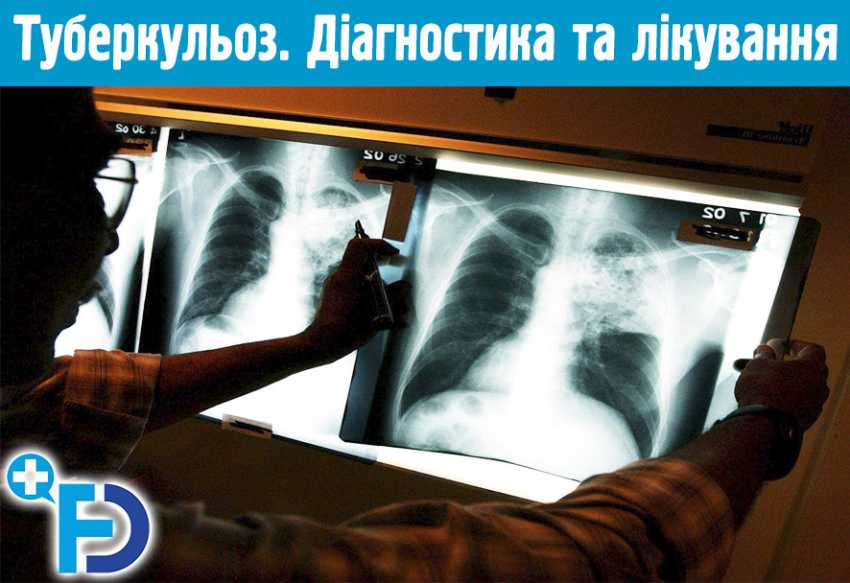
Туберкульоз. Діагностика та лікування туберкульозу
Туберкульоз – це інфекційне захворювання, що викликається збудником – мікобактеріями туберкульозу (Mycobacterium tuberculosis) та яке характеризується утворенням специфічних гранульом у різних органах і тканинах (специфічне туберкульозне запалення) у поєднанні з неспецифічними реакціями та поліморфною клінічною картиною, що залежить від форми, стадії, локалізації та поширеності патологічного процесу.
Основну небезпеку в поширенні туберкульозу становлять хворі на легеневу форму туберкульозу. Збудник захворювання потрапляє в навколишнє середовище під час кашлю, чхання або розмови хворого на туберкульоз. Кожен хворий бактеріовиділювач, що не лікується, може інфікувати від 10 до 15 осіб на рік.
Можливе також зараження туберкульозом під час вживання в їжу непастеризованого молока від хворих корів. У цих випадках збудником захворювання є mycobacterium bovis. Дуже рідко зараження відбувається через ушкоджену шкіру, плаценту, змінену патологічним процесом.
Організм відповідає на вторгнення МБТ (МБТ - це патогенні мікроорганізми, які відносяться до виду мікобактерій, небезпечних для здоров'я людини) мобілізацією своїх захисних сил, клітинними реакціями, фагоцитозом, виробленням антитіл. Не завжди інфіковані особи занедужують на туберкульоз. Нерідко МБТ тривалий час залишаються в тканинах, не спричиняючи специфічного запалення («латентний мікробізм»). Лише у 5-10% інфікованих розвивається активна й, можливо, заразна форма захворювання. Це пояснюється тим, що в разі порушення імунологічного стану організму та ослабленні його захисних сил МБТ виявляють свою патогенну дію. У цих випадках розвивається туберкульоз як хвороба.
Залежно від місця потрапляння МБТ, осередок специфічного запалення може утворюватися в легенях, мигдаликах, кишечнику, лімфатичних вузлах тощо.
В одних випадках перебіг ТБ відбувається на тлі підвищеної алергії та нестійкого імунітету, в інших – немає такого фону. Усе це впливає на характер морфологічних ознак туберкульозу, його клінічний перебіг і створює незвичайний поліморфізм, розмаїтість клініко-морфологічних проявів захворювання.
Для розвитку туберкульозу органа, крім потрапляння в нього МБТ, мають значення особливості його кровопостачання та стан місцевого імунітету.
Стан організму в цілому має вирішальне значення для виникнення туберкульозу.
Епідеміологія туберкульозу
Поширення туберкульозу в світі
Щорічно в світі захворюють на туберкульоз понад 8 млн осіб і вмирають близько 2 мільйонів¹. Епідемія поширюється та стає все небезпечнішою. Недоліки в роботі системи охорони здоров’я, поширення ВІЛ-інфекції / СНІДу та зростання медикаментозно стійких форм туберкульозу – все це сприяє розвитку епідемії.
У 1993 р. Всесвітня організація охорони здоров’я оголосила туберкульоз глобальною проблемою. Якщо систему боротьби з туберкульозом надалі не буде поліпшено, то, за прогнозами фахівців, за період 2000–2020 рр. туберкульозом буде інфіковано 1 млрд осіб, захворіють 200 мільйонів осіб, помруть від цього захворювання близько 40 мільйонів.
Щороку в усьому світі помирає все більше людей від туберкульозу. Після 40-річного періоду стабільності в країнах Східної Європи та колишнього Радянського Союзу зросли захворюваність і смертність від туберкульозу.
____________________________________________
¹CHRIS DYE с соавт. Успехи в борьбе с ТБ на глобальном уровне. – ВОЗ, Женева
Проблема туберкульозу в Україні
За даними Інституту фтизіатрії й пульмонології ім. Ф.Г.Яновського АМН України, Міністерства охорони здоров’я України, Центру медичної статистики МОЗ України², захворюваність на туберкульоз, починаючи з 1992 року, неухильно зростала і збільшилась на цей період в 2,4 разу – з 35,0 випадку на 100 тис населення до 84,5 в 2005 році, коли відзначили максимальний рівень цього показника. Показник смертності за період епідемії збільшився в 2,7 разу – з 9,5 випадку у 1992 році до 25,3 випадку на 100 тис населення в 2005 році. З 2006 року відзначається повільне зменшення показників захворюваності і смертності протягом останніх 4-х років. У 2009 році захворюваність на туберкульоз становила 72,7 випадку на 100 тис населення (33424 особи), що на 6,6% менше, ніж у 2008 році і на 13,6 % менше порівняно з 2005 роком. Рівень смертності знизився за 4-річний період на 28,1 % – з 25,3 до 18,2 випадку на 100 тис населення в 2009 році (8381 особа).
У пенітенціарній системі України спостерігається найбільш інтенсивне зростання туберкульозу. Захворюваність на туберкульоз у в’язницях значно підвищилася й може стати постійним джерелом інфекції для цивільного населення. Особливо це стосується ув’язнених, хворих на туберкульоз з множинною медикаментозною стійкістю (ММС). Розрахунковий показник захворюваності на туберкульоз у в’язницях приблизно в 50 разів перевищує аналогічний показник серед цивільного населення. В 2009 році цей показник становив 1030,5 випадку на 100 тис населення, що в 14 разів перевищує показник по Україні. Кожен рік 40% амністованих та звільнених не прибувають на місце призначення і випадають з поля зору протитуберкульозних диспансерів – це могутнє джерело інфекції.
Недостатня забезпеченість протитуберкульозними препаратами у попередні роки та використання нестандартних і неадекватних режимів лікування призвели до загрозливого зростання кількості випадків туберкульозу з резистентністю як серед цивільного населення, так і у в’язницях.
За оцінками ВООЗ в Україні 16 % хворих з новими випадками туберкульозу мають мультирезистентну форму туберкульозу, серед повторних випадків частота ММС становить 50 %. Україна зарахована до 27 країн світу, в яких зосереджено 85 % усіх випадків мультирезистентного туберкульозу.
Збільшується захворюваність на поєднане захворювання «туберкульоз/ВІЛ-інфекція». Якщо у 2007 році показник захворюваності на поєднане захворювання становив 5,0 на 100 тис населення, то в 2009 році його рівень сягав 7,4 випадку. Туберкульоз залишається основною причиною смерті хворих на СНІД. У 2009 році 2539 (5,5 на 100 тис населення) ВІЛ-інфікованих хворих померли від туберкульозу, що становить 43,3 % від усіх випадків смерті від СНІДу (5864).
__________________________________________________________
² Туберкульоз в Україні. Аналітично-статистичний довідник за 1994-2004 pp./МОЗ України, Центр медичної статистики МОЗ України.-К., 2005.
Фактори, що зумовлюють поширення туберкульозу в Україні
Поширення туберкульозу в Україні посилюють такі фактори:
• скорочення витрат на потреби охорони здоров’я, що призвело до зменшення бюджету на виявлення хворих і лікування туберкульозу;
• складності в одержанні медичної допомоги для соціально уразливих груп населення (це стосується, наприклад, осіб, що звільнилися з місць позбавлення волі, бездомних, мігрантів, біженців, осіб, що проживають далеко від лікувальних установ);
• зростання захворюваності на туберкульоз, зокрема й туберкульоз із мультирезистентними МБТ, у в’язницях;
• міграція населення з країн колишнього Радянського Союзу з несприятливою ситуацією щодо туберкульозу;
• соціальна криза (безробіття, алкоголізм, наркоманія, бідність, стреси);
• відсутність пильності лікарів загальної лікувальної мережі (ЗЛМ) щодо туберкульозу, що призводить до пізньої діагностики та поширення захворювання;
• зростання ВІЛ/СНІД і в зв’язку з цим збільшення випадків сумісної інфекції туберкульозу й ВІЛ.
На початку 90-х в Україні було здійснено перехід до ринкової економіки й відкритого суспільства. Безпрецедентні за своїми масштабами, цілями й швидкістю, ці зміни призвели до падіння внутрішньої й зовнішньої торгівлі та швидкого зростання бюджетного дефіциту.
Скоротився бюджет і на потреби охорони здоров’я. Економічні труднощі, погіршення інфраструктури охорони здоров’я, незбалансована дієта та шкідливі звички (куріння, алкоголізм, наркоманія) призвели до погіршення стану здоров’я населення.
Через політичні та економічні труднощі, децентралізацію медичних установ і скорочення бюджету на охорону здоров’я система боротьби з туберкульозом більше не може впоратися зі зростаючою кількістю хворих. Ситуацію погіршує високий рівень захворюваності на туберкульоз серед асоціальних груп населення (колишні ув’язнені, мігранти, бездомні), що ставить нові завдання в боротьбі з цим захворюванням.
Щоб працювати в умовах скорочення бюджету, на охорону здоров’я та зростання захворюваності на туберкульоз, систему охорони здоров’я треба реорганізувати й налагодити її роботу. Зокрема, медичні установи ЗЛМ мають бути залучені до процесу виявлення хворих на туберкульоз і первинної діагностики цієї інфекції.
Найважливішою проблемою в Україні є зростання захворюваності на хіміорезистентний туберкульоз і ВІЛ/ТБ.
Медикаментозно стійкий туберкульоз розвивається в тих випадках, коли лікування перерване або не завершене, коли пацієнти, відчувши себе краще, перестають приймати препарати або лікар призначає неправильний режим лікування. Свою роль у розвитку резистентного туберкульозу відіграла і недостатність протитуберкульозних препаратів у попередні роки.
Поганий контроль лікування або незавершене лікування призводять до виникнення туберкульозу із стійкістю до медикаментів. Якщо пацієнт не закінчив курс лікування або йому було призначено неправильний режим лікування, він залишається бактеріовиділювачем, тобто виділяє мікобактерії туберкульозу, які могли стати стійкими щодо протитуберкульозних препаратів (ПТП). Ризик інфікування населення штамом таких бактерій підвищується.
Лікування туберкульозу з мультирезистентним туберкульозом потребує більше часу (2 роки), обходиться дорожче (в 100 разів і більше), ніж лікування туберкульозу, чутливого до протитуберкульозних препаратів, а також характеризується більшим ризиком розвитку побічних реакцій, низькою ефективністю лікування.
Іншим фактором, що впливає на проблему туберкульозу в Україні, є вірус імунодефіциту людини (ВІЛ). ВІЛ прискорює розвиток туберкульозу, ослаблюючи імунну систему. ВІЛ і туберкульоз – украй несприятлива комбінація, за наявності якої два патологічних процеси прискорюють розвиток один одного.
У ВІЛ-позитивних пацієнтів, інфікованих туберкульозною інфекцією, шанси занедужати на туберкульоз у кілька разів вищі, ніж у ВІЛ-негативних. Ризик захворюваності становить 15 % у рік.
Ефективний контроль: DOTS-стратегія – програма боротьби з туберкульозом, рекомендована ВООЗ
З 1882 р. стало можливим виявлення збудника туберкульозу. Ефективні протитуберкульозні препарати є вже понад 50 років.
Існує достатня кількість методів та інструментів для діагностики й лікування хворих на туберкульоз. Однак проблема полягає в недосить добре організованій службі виявлення та лікування хворих. Нині дієвою й економічно вигідною є стратегія лікування під безпосереднім спостереженням, рекомендована ВООЗ і Міжнародним союзом боротьби з туберкульозом і хворобами легень (МСБТХЛ).
Стратегія, рекомендована ВООЗ, – комплекс медичних і адміністративних заходів боротьби з туберкульозом. Ця стратегія сприяє швидкому зменшенню поширення інфекції, а також зниженню ризику розвитку туберкульозу з медикаментозною стійкістю – захворювання, лікування якого обходиться в багато разів дорожче і яке часто призводить до летальних наслідків.
Нині стратегія ВООЗ є однією з найефективніших програм контролю поширення туберкульозу. До неї входить п’ять ключових компонентів.
Цю економічно ефективну стратегію було розроблено на підставі клінічних досліджень і практичного досвіду здійснення ряду протитуберкульозних програм за останніх 20 років. У разі правильного застосування стратегія:
• дає змогу досягти високого показника лікування хворих (85%) навіть у країнах з низьким доходом на душу населення;
• перешкоджає поширенню інфекції шляхом лікування заразних хворих;
• значно знижує ризик розвитку туберкульозу з ММС.
П’ять компонентів стратегії боротьби з туберкульозом, рекомендованої ВООЗ
1.Постійна підтримка програми боротьби з туберкульозом урядом та регіональними органами управління охорони здоров’я.
2.Виявлення випадків туберкульозу за допомогою мікроскопічного дослідження мокротиння всіх хворих з підозрою на туберкульоз, що звернулися в медичну установу.
3.Проведення стандартного режиму хіміотерапії під безпосереднім спостереженням медпрацівників протягом усього курсу лікування.
4.Регулярне безперервне забезпечення всіма необхідними протитуберкульозними препаратами високої якості.
5.Стандартна система реєстрації й звітності для оцінювання як результатів проведеного лікування (когортний аналіз), так і виконання програми боротьби з туберкульозом у цілому; постійно діючий механізм моніторингу.
Після встановлення діагнозу «туберкульоз» і призначення хіміотерапії медпрацівники повинні контролювати й реєструвати приймання пацієнтом ліків протягом усього курсу лікування. Для лікування туберкульозу застосовуються основні препарати (препарати першого ряду): ізоніазид, рифампіцин, піразинамід, етамбутол і стрептоміцин.
Для контролю за ходом лікування дослідження мокротиння повторюється через 2 місяці після його початку та в процесі лікування, а для визначення результату лікування – наприкінці курсу хіміотерапії. Протягом усього курсу приймання протитуберкульозних препаратів ведеться документація, куди вносяться результати досліджень на різних етапах лікування.
Стратегію ВООЗ впроваджено в багатьох країнах світу (понад 185), внаслідок чого мільйони хворих на туберкульоз дістали ефективне лікування. Стратегія ВООЗ довела свою ефективність у великих і маленьких, багатих і бідних країнах світу (США, Перу, Китай, Нідерланди, В’єтнам, Чехія тощо).
Контроль туберкульозу має на меті:
• зниження передачі інфекції, захворюваності, смертності;
• запобігання розвиткові стійкості щодо лікарських препаратів.
Мета Національної програми боротьби з туберкульозом – досягти вилікування хворих у 85% випадків (у деяких регіонах з високою первинною стійкістю щодо застосовуваних препаратів досягти цієї мети буде нелегко).
МЕТА: вилікувати 85% нових хворих з позитивним мазком мокротиння
Для досягнення цієї мети в ході виконання Національної програми боротьби з туберкульозом необхідно:
1. Забезпечити стандартний курс лікування всім діагностованим хворим на туберкульоз.
Лікування туберкульозу спрямоване на те, щоб:
• домогтися повного припинення бактеріовиділення в максимальної кількості хворих на туберкульоз;
• знизити смертність від туберкульозу;
• зменшити кількість випадків повторного захворювання на туберкульоз;
• знизити інфікування туберкульозом.
Надзвичайно важливо досягти зазначених вище цілей, запобігши в такому разі зростанню стійких щодо лікарських препаратів форм туберкульозу.
2. Поліпшити організацію системи лікування.
Ключовими компонентами вдосконаленої системи лікування є:
• висококваліфікований і відповідальний медичний персонал;
• забезпечення регулярного постачання протитуберкульозних препаратів у медичні установи;
• аналіз результатів лікування в медичних установах усіх хворих з позитивним мазком, що дає змогу медпрацівникам оцінити якість своєї роботи й визначити моменти, що потребують особливої лікарської уваги.
Ще одна мета Національної програми боротьби з туберкульозом – виявлення випадків захворювання на туберкульоз у групах ризику, а саме шляхом обстеження:
• контактних осіб;
• ув’язнених;
• осіб без певного місця проживання;
• ВІЛ-інфікованих;
• мігрантів з країн або регіонів з несприятливою щодо туберкульозу ситуацією;
• осіб із тяжкою супутньою патологією (цукровий діабет, НЗЛ, виразкова хвороба шлунка та дванадцятипалої кишки тощо).
Структура протитуберкульозної допомоги в Україні
Протитуберкульозна служба України складається з мережі спеціалізованих установ, розташованих на всій території країни. Установи цієї мережі підпорядковані Міністерству охорони здоров’я або місцевим органам влади (обласний рівень). Крім того, протитуберкульозна допомога надається в медичних установах Державного департаменту України з питань виконання покарань (лікарні УВП), Міністерства оборони (лікарні й амбулаторії для військових та членів їхніх родин), Міністерства шляхів сполучення (лікарні й амбулаторії для залізничників і членів їхніх родин). Однією з умов успішної боротьби з туберкульозом є узгоджена робота всіх міністерств і відомств.
Система протитуберкульозної допомоги в Україні складається з інституцій центрального, обласного, районного рівнів і установ загальної лікувальної мережі.
Центральний рівень
Міністерство охорони здоров’я України;
Комітет з питань протидії ВІЛ-інфекції/СНІДу та іншим соціально небезпечним хворобам;
Всеукраїнський центр контролю за туберкульозом;
ДУ «Національний інститут фтизіатрії й пульмонології ім.Ф.Г.Яновського АМН України», на базі якого розташована Референс-лабораторія з бактеріологічної діагностики туберкульозу, на яку покладені функції Центральної референт-лабораторії МОЗ України.
Обласний³ (територіальний) рівень
У кожній області є обласний протитуберкульозний диспансер, до обов’язків якого входять організація і надання протитуберкульозної допомоги населенню області.
Районний рівень
Установи районного рівня повинні координувати свою роботу з обласною ланкою протитуберкульозної служби та установами загальної лікувальної мережі. Зазвичай, у кожному районі є центральна районна лікарня з протитуберкульозним кабінетом, де працює районний фтизіатр. У великих районах може бути районний протитуберкульозний диспансер.
Загальна лікувальна мережа (ЗЛМ)
На цьому рівні працюють поліклініки, міські й сільські лікарні, фельдшерсько-акушерські пункти (ФАПи) та інші лікувальні установи ЗЛМ.
Зазвичай, обласним координатором програми боротьби з туберкульозом призначається головний лікар обласної протитуберкульозної установи.
Міським або районним координатором програми боротьби з туберкульозом (далі – Координатор) призначають начальника управління охорони здоров’я або головного лікаря ЦРЛ, ЦМЛ, що відповідає за проведення спільної роботи установ загальної лікувальної мережі й протитуберкульозної служби.
___________________________________________________
³ Далі для скорочення буде використано термін «обласний».
Основними обов’язками
Координатора є:
1. Забезпечення впровадження стратегії ВООЗ на території міста або району.
2. Забезпечення виявлення випадків туберкульозу всіма лікувальними установами (ЗЛМ і ПТД).
3. Контроль за проведенням мікроскопії мокротиння.
4. Контроль правильності ведення Лабораторного реєстраційного журналу (ТБ 04).
5. Контроль за створенням та заповненням районним або міським фтизіатром Журналу реєстрації хворих на туберкульоз (ТБ 03).
6. Звіряння Лабораторного реєстраційного журналу (ТБ 04) з Журналом реєстрації хворих на туберкульоз (ТБ 03).
7. Забезпечення лабораторій бінокулярними мікроскопами, контейнерами для збирання мокротиння, предметними скельцями, лабораторними реактивами тощо.
8. Контроль лікування хворих на туберкульоз у підтримувальній фазі.
9. Забезпечення передачі ПТП з протитуберкульозних установ до ЛПУ ЗЛМ*.
10. Контроль за проведенням заходів щодо санітарної просвіти населення.
_____________________________________________________________
*ЛПУ ЗЛМ – це лікувальні установи, до яких пацієнти із симптомами туберкульозу звертаються по допомогу і де в більшості випадків проводиться завершальний етап лікування (підтримувальна фаза).
Рівень загальної лікувальної мережі
Майже всі пацієнти із симптомами респіраторних захворювань звертаються до лікувальних установ ЗЛМ. На цьому рівні відбувається первинний огляд і виявлення хворих на туберкульоз, а в більшості випадків – і завершення лікування. На цьому рівні діють міські поліклініки, лікарні та інші лікувальні установи ЗЛМ.
В разі підозри на туберкульоз лікар ЗЛМ направляє пацієнта на триразове мікроскопічне дослідження мокротиння на КСБ, рентгенологічне дослідження легень, після чого пацієнт спрямовується до фтизіатра (районного або обласного) для підтвердження діагнозу.
Медпрацівники ЗЛМ зобов’язані:
1. Знати симптоми туберкульозу та вміти запідозрити туберкульоз.
2. У разі підозри на туберкульоз направити пацієнта на дослідження мокротиння або доставити вже зібрані зразки мокротиння до лабораторії.
3. Проводити лікування хворих на ТБ у підтримувальній фазі, забезпечуючи чіткий контроль за прийняттям ПТП.
4. Здійснювати просвітню роботу серед хворих і членів їхніх родин.
5. Знаходити хворих, що не прийшли на лікування.
6. Вести Медичні картки лікування хворих на туберкульоз (ТБ 01) та надавати їх Координатору програми боротьби з туберкульозом у ході кураторських візитів.
7. З метою контролю лікування направляти пацієнтів на дослідження мокротиння або доставляти вже зібрані зразки мокротиння до лабораторії.
8. Після завершення ПФ лікування направляти пацієнтів і передавати ТБ 01 до фтизіатра.
Виявлення хворих на туберкульоз у лікувально-профілактичних установах загальної лікувальної мережі
Майже кожний пацієнт із симптомами респіраторного захворювання звертається за первинною медичною допомогою в ЛПУ ЗЛМ. До установ ЗЛМ належать поліклініки, лікарні, фельдшерсько-акушерські пункти (ФАПи) тощо. Дуже важливо, щоб медичний персонал установ ЗЛМ умів своєчасно виявити туберкульоз у хворого і правильно провести діагностичні дослідження (мал.1).
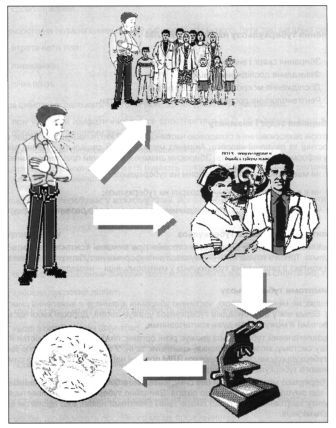
Мал. 1. Схема методу виявлення туберкульозу «за зверненням»
Медичний працівник повинен пам’ятати про туберкульоз, знати симптоми цього захворювання для того, щоб діагностувати його у хворого. Якщо цього не відбудеться, діагноз установлять пізно або не встановлять зовсім, а пацієнт хворітиме і, можливо, поширюватиме інфекцію. До того ж захворювання прогресуватиме, що позначиться на успіху лікування в майбутньому. Тому кожного пацієнта із симптомами, підозрілими на туберкульоз, треба розглядати як потенційного хворого. У таких випадках пацієнта необхідно направити на триразове дослідження мокротиння і обстежити рентгенологічно.
Якщо після одержання результатів цих досліджень (КСБ+ або КСБ-) лікар ЗЛМ, як і раніше, підозрює туберкульоз, пацієнта слід направити в районний протитуберкульозний диспансер для проведення подальшої діагностики.
Медичні працівники мають сприяти виявленню туберкульозу якомога раніше, щоб запобігти подальшому поширенню захворювання.
Лікувальні установи ЗЛМ мають можливість здійснювати первинну діагностику туберкульозу, що передбачає: збирання скарг, анамнезу, фізикальне обстеження, триразове дослідження мокротиння на наявність кислотостійких мікобактерій (КСБ), рентгенологічне дослідження органів грудної клітки.
Етапи виявлення туберкульозу на рівні ЛПУ ЗЛМ
1. Збирання скарг і анамнезу;
2. Фізикальне дослідження пацієнта;
3. Дослідження мокротиння на КСБ тричі;
4. Рентгенологічне дослідження органів грудної клітки.
Збирання скарг і анамнезу
Історія захворювання є складовою частиною історії життя пацієнтів і відіграє важливу роль у діагностиці та лікуванні хворого. Анамнез містить у собі соціальну, сімейну, медичну і професійну інформацію про пацієнта. Збираючи анамнез, медичний працівник має визначити:
• чи мав пацієнт контакт із хворим на туберкульоз;
• чи є в пацієнта симптоми, які викликають підозру туберкульозу;
• чи входить пацієнт до групи підвищеного ризику щодо розвитку туберкульозу.
Контакт із хворим на туберкульоз
Важливою частиною анамнезу є питання про можливі контакти пацієнта з хворим на туберкульоз. Треба з’ясувати, чи спілкувався він з хворими на туберкульоз. Деякі пацієнти могли мати контакт із хворими на туберкульоз у минулому, інші – нещодавно. Необхідно врахувати і професійні контакти.
Симптоми туберкульозу
Іншою, не менш важливою, частиною збирання анамнезу є виявлення симптомів туберкульозу. Більш ніж у 80% випадків туберкульоз уражує легені. Дорослі хворі часто є бактеріовиділювачами й можуть бути дуже контагіозними.
Позалегеневий туберкульоз уражує різні органи: лімфатичні вузли, кістки й суглоби, сечостатеву систему, мозкові оболонки, кишечник тощо. У зв’язку зі складністю діагностування такого туберкульозу медичні працівники ЗЛМ мають направляти пацієнтів із симптомами позалегеневого туберкульозу до лікаря-фахівця.
Перебіг туберкульозу може бути безсимптомним, але в більшості хворих є характерна симптоматика, що змушує їх звернутися до лікаря. Зазвичай, туберкульоз розвивається поступово, і до моменту звертання хворого до лікаря деякі симптоми наявні вже протягом кількох тижнів або навіть місяців.
Найбільш характерним симптомом туберкульозу легень є кашель протягом 2 – 3 і більше тижнів, зазвичай, із виділенням мокротиння.
Усі пацієнти, у яких є цей симптом, мають якнайшвидше здати мокротиння на дослідження.
Кашель протягом 2 – 3 і більше тижнів супроводжується одним (або кількома) з наведених нижче симптомів:
• втрата ваги тіла;
• стомлюваність;
• лихоманка;
• нічні поти;
• біль у грудній клітці;
• задишка;
• втрата апетиту;
• кровохаркання.
У хворого на позалегеневу форму туберкульозу можуть бути такі загальні симптоми:
• втрата ваги тіла;
• лихоманка;
• нічні поти;
Інші симптоми залежать від того, який орган уражений, наприклад:
• у разі ураження лімфатичних вузлів спостерігається їх збільшення, іноді з утворенням порожнин із гнійними виділеннями;
• в разі ураження суглобів – біль і збільшення об’єму суглобів;
• у разі туберкульозного менінгіту може бути головний біль, лихоманка, ригідність потиличних м’язів, сонливість.
Якщо хворий перебуває у тяжкому стані, його необхідно негайно направити до спеціалізованої установи (протитуберкульозний диспансер).
Групи ризику
Збираючи скарги й анамнез, треба визначити, чи належить пацієнт до однієї з перелічених нижче груп підвищеного ризику щодо розвитку туберкульозу:
• особи із залишковими змінами після вилікуваного, зокрема й спонтанно, туберкульозу;
• хворі на цукровий діабет;
• хворі на виразкову хворобу шлунка та дванадцятипалої кишки;
• хворі з оперованим шлунком;
• хворіли ексудативним плевритом протягом останнього року;
• особи з психічними захворюваннями;
• особи після тривалого лікування кортикостероїдними препаратами, імунодепресантами, цитостатиками, препаратами тканинної терапії, інгібіторами ФНП;
• ВІЛ-інфіковані особи і хворі на СНІД;
• особи, що мають контакт із хворими на активні форми туберкульозу;
• особи, що не мають постійного місця проживання;
• особи, що відбувають покарання в установах кримінально-виконавчої системи;
• біженці, мігранти;
• алкоголіки, наркомани.
Зазначені вище групи ризику щодо туберкульозу регламентовані такими нормативними документами:
• Закон України № 648-V «Про затвердження Загальнодержавної програми протидії захворюванню на туберкульоз у 2007 – 2011 роках» // Відомості Верховної Ради України (ВВР). – 2007. – № 15. – ст. 195.
• Наказ МОЗ України № 233 від 29.07.1996 р. «Про затвердження інструкцій щодо надання медико-санітарної допомоги хворим на туберкульоз».
• Наказ МОЗ України № 318 від 24.05.2006 р. «Протокол по впровадженню ДОТС-стратегії в Україні».
• Наказ МОЗ України № 384 від 09.06.2006 р. «Протокол надання медичної допомоги хворим на туберкульоз».
• Наказ МОЗ України № 385 від 09.06.2006 р. «Інструкція про клінічну класифікацію туберкульозу та її застосування».
Фізикальне дослідження пацієнта
У разі туберкульозу легень аускультативно можна спостерігати всі відомі в діагностиці захворювань легень типи патологічно зміненого дихання, так само як і всі типи хрипів. Іноді зміни дихання зовсім не спостерігаються. Патогномонічних ознак зміненого дихання в разі туберкульозу немає.
Дослідження мокротиння
Мікроскопія мокротиння – це відносно швидкий, простий і недорогий метод виявлення хворих на ТБ та діагностики цього захворювання, який можна застосовувати в лабораторіях лікувальних установ ЗЛМ. Усім пацієнтам з підозрою на туберку- льоз необхідно провести дослідження мокротиння методом мікроскопії трьох різних зразків мокротиння на кислотостійкі мікобактерії (КСБ). Якщо в лікувальній установі немає змоги зібрати і транспортувати зразки мокротиння в лабораторію, пацієнта треба направити до найближчої медичної установи, що має такі можливості. Після дослідження зразків мокротиння результати відправляють до лікувальної установи, що запропонувала провести аналіз.
Рентгенологічне дослідження органів грудної клітки
Одним із методів діагностики туберкульозу є рентгенологічний метод. Зазвичай, туберкульоз легень на рентгенограмі проявляється у вигляді патологічних змін. Однак рентгенологічний метод не є надійним методом діагностики, бо подібні зміни можна спостерігати не тільки в разі туберкульозу легень. Хоча виявлені під час рентгенологічного дослідження зміни в легенях можуть допомогти лікареві запідозрити туберкульоз, тільки виявлення мікобактерій туберкульозу в мокротинні хворого є абсолютним підтвердженням діагнозу.
Інтерпретація результатів на рівні ЛПУ ЗЛМ
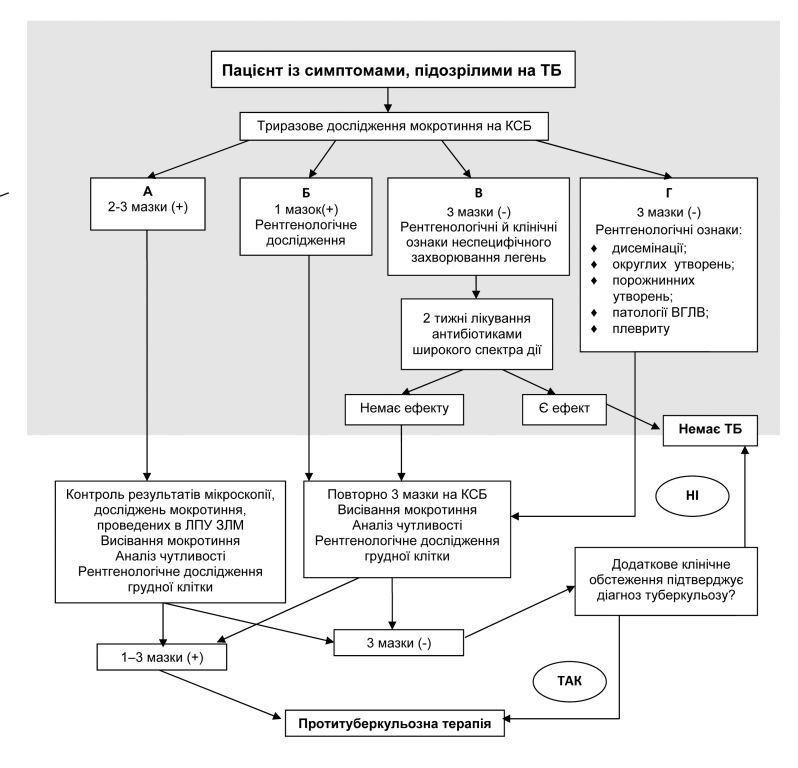
Залежно від результатів мікробіологічної і променевої діагностики, здійсненої в лікувальній установі ЗЛМ, пацієнтів направляють до ПТД для подальшого обстеження. Можливі чотири варіанти результатів первинного дослідження мокротиння і рентгенологічного обстеження. Пропонований алгоритм описує всі етапи виявлення і діагностики туберкульозу. Алгоритм подається повністю, щоб у читача склалося цілісне враження про процес виявлення і діагностики туберкульозу та про роль установ ЗЛМ у цій діяльності.
Варіант А
Якщо КСБ виявлені в 2-3 мазках мокротиння, хворого направляють до ПТД.
Варіант Б
Якщо КСБ виявлені хоча б в одному з 3 досліджуваних мазків мокротиння, то виконується рентгенологічне дослідження хворого, і його направляють до протитуберкульозної установи для підтвердження або зняття діагнозу.
Варіант В
Якщо КСБ не виявлені в жодному з 3 досліджуваних мазків мокротиння, але є клінічні й рентгенологічні ознаки неспецифічного захворювання легень, то протягом 2 тижнів проводиться терапія антибіотиками широкого спектра дії.
Забороняється застосовувати препарати, що мають протитуберкульозну активність (стрептоміцин, канаміцин, амікацин, рифампіцин, капреоміцин, мікобутин, фторхінолони).
За наявності позитивного ефекту від проведеної терапії діагноз туберкульозу знімається. У випадку відсутності ефекту від антибактеріальної терапії має бути запідозрений туберкульоз, і хворого слід перевести до протитуберкульозної установи.
Варіант Г
Якщо КСБ не виявлені в жодному з 3 досліджуваних мазків мокротиння, але є певні рентгенологічні зміни (дисемінація, округлі утворення, порожнини, патологія ВГЛВ, плеврит), пацієнта направляють до протитуберкульозної установи для консультації.
 Збирання мокротиння. Важливим завданням лабораторної діагностики є пряме мікроскопічне дослідження мазка мокротиння з фарбуванням за Цилем-Нільсеном. Для діагностики туберкульозу дуже важливо взяти відповідний зразок мокротиння. Правильне збирання зразків мокротиння, їх зберігання і транспортування – запорука надійності результатів досліджень.
Збирання мокротиння. Важливим завданням лабораторної діагностики є пряме мікроскопічне дослідження мазка мокротиння з фарбуванням за Цилем-Нільсеном. Для діагностики туберкульозу дуже важливо взяти відповідний зразок мокротиння. Правильне збирання зразків мокротиння, їх зберігання і транспортування – запорука надійності результатів досліджень.
Розглянемо:
1. Графік збирання мокротиння.
2. Моменти, що потребують особливої уваги під час збирання мокротиння.
3. Направлення на проведення аналізу мокротиння (ТБ 05).
4. Методику збирання мокротиння.
5. Зберігання і транспортування зразків мокротиння.
Графік збирання мокротиння
У всіх пацієнтів із підозрою на туберкульоз (навіть за відсутності рентгенологічних змін) необхідно провести дослідження трьох зразків мокротиння на КСБ. Медичні працівники повинні зібрати 3 зразки мокротиння протягом 2 днів відповідно до наведеного нижче графіка.
Збір першого зразка мокротиння
Перший зразок мокротиння береться під наглядом медичного працівника під час прийому пацієнта з підозрою на туберкульоз (перший день). Треба попередити пацієнта про необхідність прийти на при- йом наступного дня.
Збір другого зразка мокротиння
Перед тим як піти, пацієнт одержує контейнер для другого зразка мокротиння, що збирається вдома, до приходу на прийом (наступного дня). На зовнішньому боці контейнера, а не на його кришці, має бути написаний ідентифікаційний номер.
Пацієнту важливо пояснити, що, вставши вранці, він повинен відкашляти мокротиння в контейнер і якомога швидше принести зразок у медичну установу.
Збір третього зразка мокротиння
Коли пацієнт приходить на прийом з другим зразком мокротиння (наступного дня), він у присутності медичного працівника повинен здати третій зразок.

Моменти, що потребують особливої
уваги під час збирання мокротиння
Мокротиння необхідно збирати вранці. Попередньо хворий має прополоскати рот, щоб у мокротинні було менше слини. У разі відсутності мокротиння варто викликати його появу дратівними інгаляціями аерозолю гіпертонічного розчину повареної солі із содою, хворий також може приймати відхаркувальні препарати, муколітики. Досліджують також промивні води бронхів, які отримують після введення в трахею 10–12 мл теплого ізотонічного розчину хлориду натрію.
У деяких випадках, наприклад, коли пацієнт живе далеко від медичної установи, його можна госпіталізувати на 2–3 дні для завершення обстеження. Якщо пацієнт не може прийти до ЛПУ, медичний працівник може зібрати мокротиння в нього вдома.
Коли в результаті мікроскопії було отримано хоча б один позитивний результат дослідження мазка, а пацієнт не з’явився до поліклініки, його необхідно негайно розшукати, щоб не допустити погіршення стану самого пацієнта і подальшого поширення інфекції серед населення.
Медичний працівник ЗЛМ зобов’язаний забезпечити:
1. Організацію правильного збирання мокротиння в пацієнтів з підозрою на туберкульоз.
2. Розшук пацієнтів з підозрою на туберкульоз, що не з’явилися на повторний прийом.
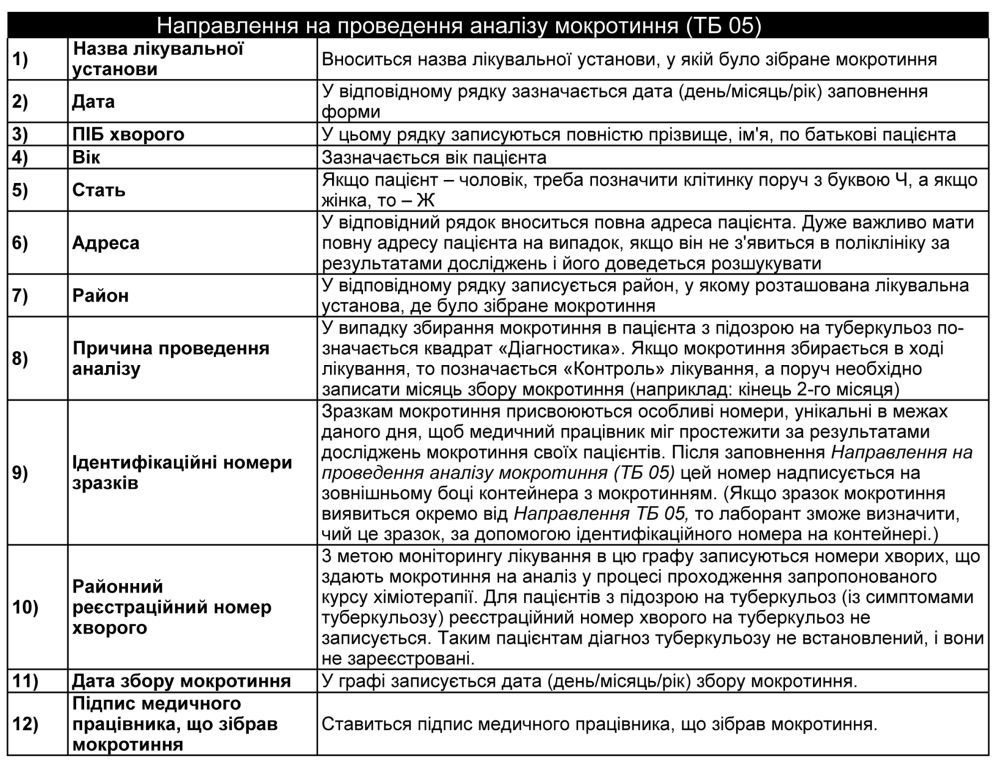
Направлення на проведення аналізу мокротиння (ТБ 05)
Зібрані зразки мокротиння будуть відіслані в лабораторію для дослідження на КСБ методом мікроскопії за Цилем-Нільсеном. Перед відправленням зразків мокротиння медичний працівник має заповнити Направлення на проведення аналізу мокротиння (ТБ 05). Це Направлення передається до лабораторії з першим зразком мокротиння (для всіх трьох зразків заповнюється тільки одне Направлення).
Верхню частину Направлення заповнює медичний працівник, який зібрав мокротиння. Розділ Результати, розташований у нижній частині Направлення, заповнюється в лабораторії після дослідження.
Результати дослідження мокротиння вносяться в Направлення на проведення аналізу мокротиння (ТБ 05), що відсилається назад, у лікувальну установу.
Як заповнювати форму
Що повинен знати СІМЕЙНИЙ ЛІКАР загальної лікувальної мережі про виявлення ТУБЕРКУЛЬОЗУ

Методика збирання мокротиння
Правильно зібране мокротиння – обов'язкова умова одержання достовірних результатів. Координатор має переконатися в тому, що медичні працівники як ЗЛМ, так і ПТД, дотримуються інструкцій щодо збирання мокротиння.
В такому разі слід врахувати чотири фактори:
1. Умови збирання мокротиння.
2. Наявність відповідних контейнерів для збирання мокротиння.
3. Безпека медичних працівників.
4. Роз'яснення та інструкції для пацієнтів.
Умови збирання мокротиння
Мокротиння необхідно збирати в спеціально обладнаній і добре вентильованій кімнаті. По можливості, в кімнаті має бути встановлена вентиляція під негативним тиском, що дає змогу підтримувати в приміщенні негативний тиск стосовно навколишньої зони. Якщо такої можливості немає, збирати мокротиння треба у використовуваній тільки для збирання мокротиння порожній кімнаті з відчиненими вікнами. Нарешті, мокротиння можна збирати і на відкритому повітрі.
Біля дверей треба повісити знак, що забороняє вхід до кімнати інших пацієнтів або членів родини хворого, а також нагадує медичним працівникам про необхідність використання масок.
У домашніх умовах мокротиння краще збирати на відкритому повітрі. Якщо хворий усе-таки робить це в приміщенні, йому слід відкашлюватися під час відсутності близьких, перед відчиненим вікном. Об'єм зібраного мокротиння має становити не менше 3–5 мл.
Контейнери для збирання мокротиння
Для безпечного збирання якісних зразків мокротиння необхідний контейнер з міцного матеріалу, що не пропускає рідину.
Ольга НІКОЛАЄВА
кафедра фтизіатрії і пульмонології
НМАПО ім. П.Л.Шупика
Ніна САМУЙЛЕНКО
Київський обласний пульмональний центр
Етіологія та патогенез туберкульозу