Желудочно-кишечное кровотечение. ЖКК. Язва Дьелафуа.
Язва Дьелафуа — острая язва желудка, которая сопровождается массивным кровотечением из крупных аррозированных артерий. Актуальность проблемы, обусловлена тем, что с каждым годом частота желудочно-кишечных кровотечений увеличивается и в большинстве стран составляет 50 – 172 случая на 100 ООО населения в год. За последние годы смертность от кровотечений снизилась вследствие введения эндоскопических диагностических и лечебных методик, но все еще составляет от 4% до 14%.
По данным Центра медицинской статистики МОЗ Украины с 2002 года ежегодно проходят лечение в стационарах по поводу желудочно-кишечных кровотечений язвенной этиологии около 21 000 больных, что составляет только 50 - 60% всех причин кровотечений из верхних отделов желудочно-кишечного тракта. Таким образом, можно предположить, что ежегодно в Украине более чем у 400 человек развивается профузное кровотечение из язв Дьелафуа. Однако публикации в отечественной литературе посвященные этой патологии практически отсутствуют.
Современное развитие эндоскопической техники открыло новые возможности в диагностике и оперативных методах лечения различных видов хирургической патологии, особенно органов брюшной полости. Неоценима роль и значение эзофагогастродуоденоскопии (ЭГДС) в диагностике и лечении больных с кровотечениями из верхних отделов желудочно-кишечного тракта. ЭГДС, при которой проводится эндоскопическая верификация и характеристика источника кровотечения, оценка состояния гемостаза и возможность проведения эндоскопических миниинвазивных эндохирургических вмешательств с целью остановки и профилактики рецидива кровотечения, с последующим контролем их эффективности, является ведущей в выборе рациональной тактики лечения больных с желудочно-кишечными кровотечениями.
На современном этапе можно с уверенностью утверждать, что без гастроинтестинальной эндоскопии невозможно решать вопрос о выборе рациональной тактики лечения больных с желудочно-кишечными кровотечениями (ЖКК). Важным направлением в решении проблемы является разработка новых способов диагностики и лечения желудочно-кишечных кровотечений различного генеза из верхних отделов желудочно-кишечного тракта.
Диагностические ошибки при выполнении экстренной ЭГДС у больных с желудочно-кишечными кровотечениями составляют от 0,9% до 5%, из которых около 40% приходится на язвы Дьелафуа. Диагностические ошибки во время выполнения ЭГДС при кровотечении из язв Дьелафуа составляют во время первой эндоскопии от 27,8% до 36,6%.
Источник кровотечения при первой эндоскопии у больных с ЖКК не выявляется от 3% до 6% случаев. Это побудило Maiden E.S. с соавторами (1998) проводить провокацию гепарином при не выявлении источника гастроинтестинального кровотечения, что по их данным позволило эндоскопически локализовать его у 40% пациентов с неясным его происхождением. Berkelhammer С. с соавторами (2000) применив такой подход во время эндоскопического исследования при не обнаружении источника кровотечения, первыми смогли диагностировать язву Дьелафуа. В последующем подобным образом и другие исследователи смогли диагностировать язву Дьелафуа при невозможности ее выявления обычным способом.
История вопроса
Первое упоминание об ангиодисплазии желудка как источнике кровотечения и причине смерти двух пациентов относится к 1884 г., когда T. Gallard при аутопсии выявил изменения в кардиальном отделе желудка и назвал их как "под-слизистая милиарная аневризма". Спустя 14 лет, в 1898 году, французский хирург Georges Dieulafoy (Дьелафуа)* описал 3 собственных наблюдения и нашел еще 4 подобных случая в других публикациях кровотечения из поверхностного дефекта слизистой оболочки диаметром в несколько миллиметров, округлой или овальной формы. Эти дефекты располагались на фоне неизмененной слизистой оболочки в проксимальном отделе желудка и привели к смерти пациентов.
В дне дефекта слизистой оболочки он обнаружил арозированную крупную артерию, без признаков васкулита и назвал эти изменения "простым изъязвлением". Дьелафуа полагал, что это повреждение слизистой является первой стадией желудочной язвы, развитие которой было прервано возникновением кровотечения. В последующем эта теория была признана неверной, но это повреждение было названо его именем.* Paul Georges Dieulafoy - французский врач и хирург, профессор патологии, заведующий кафедрой клинической медицины. Родился 18 ноября 1839 в городе Тулуза. Учился в Париже, где в 1869 году закончил докторантуру. Занимался многими вопросами медицины, включая плевриты, тиф, гломерулонефрит, острый аппендицит (известна триада Дьелафуа – повышенная кожная чувствительность, болезненность и напряжение мышц в точке McBurney при остром аппендиците). Был избран президентом французской медицинской Академии в 1910. Умер 16 августа 1911 в Париже.
Несмотря на то, что это заболевание известно более 120 лет, в настоящее время многие вопросы, связанные с ним, остаются не решенными. Это связанно с редкой его диагностикой. Улучшение подходов в диагностике и лечении желудочно-кишечных кровотечений привело к постепенному увеличению в последние годы частоты выявления этой патологии. В опубликованном Veldhuyzen Van Zanten S.J.O. с соавторами (1986) первом обзоре, был проведен анализ 101 случая кровотечения из сосудистой мальформации Дьелафуа. В 2000 году Chung I.K. с соавторами (2000) сделали обзор за 100 лет и описали 280 случаев кровотечения из повреждений Дьелафуа, а с 1993 по 2003 в литературе доступной из интернета Lee Y.T. с соавторами (2003) обнаружил уже 249 случая описания этой патологии. При этом большинство авторов основывают свои работы на небольшом количестве наблюдений (10-30 человек) и только Norton I.D. с соавторами (1999) в мультицен-трическом исследовании, которое было выполнено 7 эндоскопистами, приводят 89 наблюдений, из которых 18% больных имели эрозивные поражения, 11% - язвы, а один пациент имел одновременно две язвы Дьелафуа (в литературе есть еще только одно описание [90] случая с выявлением 2 язв Дьелафуа в желудке). К тому же, в отличие от всех остальных исследований средний возраст пациентов составил 70 лет, сопутствующие заболевания имелись у 90%, а нестероидные противовоспалительные препараты принимали 61,8% пациентов. Однако в этом исследовании морфологически диагноз язвы Дьелафуа был подтвержден только в одном случае.
Язвы Дьелафуа имеют в литературе синонимы: болезнь Дьелафуа, повреждение Дьелафуа, эрозия Дьелафуа, мальформация Дьелафуа, сосудистая мальформация Дьелафуа, Дьелафуа-подобные повреждения (при отсутствии гистологического заключения), варикозная аневризма, подслизистый артериальный порок развития, артериовенозная мальформация, васкулярная мальформация Дьелафуа, аневризма, желудочный артериосклероз, ангиодисплазия желудка, синдромом Дьелафуа (острые язвы Дьелафуа).
Учитывая такое разнообразие синонимов и причин кровотечения, попадающих под термин язвы Дьелафуа, было достигнуто соглашение, в соответствие с которым, принято не включать в этот термин сосудистые эктазии, а данное состояние трактовать как язва или повреждение Дьелафуа.
Язвы Дьелафуа являются причиной желудочно-кишечных кровотечений от 0,4 - 1,7% до 4,4% - 5,8% больных. В работе Baetting B. с соавторами (1993) указывается, что они могут быть причинами желудочно-кишечных кровотечений и в 14% случаев. Такое различие в частоте выявления этой патологии может объясняться только различиями в подходах к постановке этого диагноза. К тому же с совершенствованием методов эндоскопического гемостаза под его маской могут протекать и другие заболевания, в основе которых могут лежать сосудистые поражения. Истинная частота язв Дьелафуа в структуре причин желудочно-кишечных кровотечений неизвестна, поскольку при спонтанной остановке кровотечения они часто не распознаются.
Однако несомненно, что с совершенствованием эндоскопической техники, опыта, о чем говорил P.Fockens с соавторами еще в 1996 г. следует ожидать увеличения числа случаев этого заболевания.
Новая эндоскопическая техника и способы эндоскопического гемостаза значительно уменьшили летальность и хирургическую активность при этой патологии, но язвы Дьелафуа все еще остаются сложными в диагностике и продолжает оставаться загадкой причина их возникновения.
Патоморфология язв Дьелафуа
Большинство исследователей при гистологическом исследовании находили в дне дефекта слизистой оболочки крупные, извитые сосуды. Другие авторы, признавая врожденную природу язв Дьелафуа, описывали в ней аневризму сосуда. На сегодняшний день большинство исследователей сходятся в том, что при гистологическом исследовании в основании язв Дьелафуа под небольшим дефектом слизистой, от 2 до 5 мм., располагаются крупные извитые подслизистые артерии без признаков васкулита, атеросклероза или аневризмы.
При гистологическом исследовании, иногда определяется фиброз артерии, но не выявляется никакого истинного аневризматического строения. Важным является то, что в крае дефекта слизистой оболочки (язв Дьелафуа) отсутствует воспаление в отличие от такового при пептической язве.
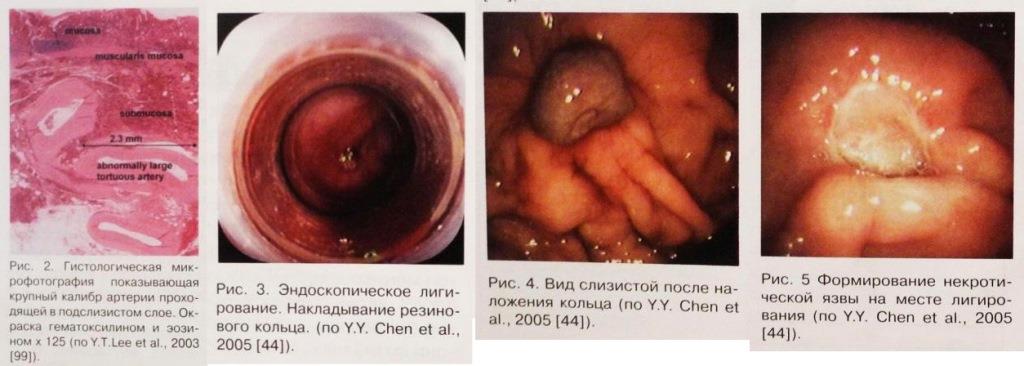
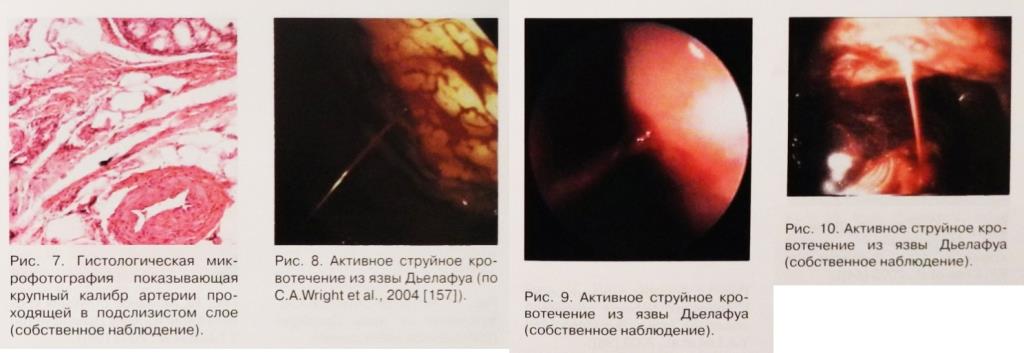
В настоящее время все исследователи сходятся на том, что при язвах Дьелафуа при гистологическом исследовании в подслизистом слое определяется крупная артерия, которая в отличие от обычных сосудов не разветвляется и не уменьшает свой калибр, переходя в капилляры. Диаметр артерии на уровне мышечного слоя слизистой оболочки может составлять от 1 до 3 мм (рис. 2), что почти в 10 раз больше диаметра нормальных артерий на том же самом уровне." Извитые артерии сопровождаются большими венами, которые как показали T.L. Miko и V.A. Thomazy (1988) могут сопровождаться разрывами вместе с артериями. Утолщение интимы встречается и в венах и в артериях с формированием тромбоза, однако механизм, приводящий к разрыву сосуда окончательно неясен.
Fockens Р. с соавторами (1996), проводя сонографическое исследование, показали, что аномально большой сосуд (в диаметре от 2 до 3 мм) проходит в виде дуги в подслизистом слое на протяжении от 2 до 4 см. Eidus L.B. с соавторами (1990) первыми визуализировали этот сосуд при ангиографии.
G.L. Juler с соавторами в 1984 году сформулировал характерные гистологические признаки этого заболевания:
1) наличие дефекта слизистой с фибриноидным некрозом;
2) крупная толстостенная артерия в основании дефекта;
3) диспластические сосуды под мышечной пластинкой слизистой;
4) лимфоцитарная инфильтрация в краях слизистого дефекта и прилежащих отделах слизистой.
Эти гистологические признаки язв Дьелафуа и на сегодняшний день признаются всеми исследователями.
Патогенез
Этиология и патогенез заболевания до настоящего времени не совсем ясны. В ряде работ исследователи описывали крупные, извитые сосуды в дне дефекта слизистой оболочки. Одни авторы описывая аневризму сосуда в основании дефекта слизистой, предполагали, что кровотечение развивается в результате эрозирования эпителия эктазированным сосудом, лежащим в подслизистом слое, или вследствие некроза стенки сосуда вызванной хроническим гастритом. Другие авторы считают, что первичным в развитии кровотечения является появление дефекта в стенке описанной артерии, а формирование язвы происходит позднее, вследствии нарушения микроциркуляции. До недавнего времени считалось, что © артериях происходит дилатация, склероз, васкулит. При гистологическом исследовании одни авторы описывали в стенке аррозированного сосуда пролиферацию и склероз интимы, дегенерацию среднего слоя, исчезновение эластических волокон, другие авторы их не находили.
С накоплением опыта изменились взгляды на патогенез заболевания. Т.L. Miko и V.A.Thomany (1988) считают, что этот аномальный сосуд является относительно подвижным в пределах подслизистого слоя и во время перистальтики испытывает напряжение. К тому же диспластические изменения в стенке сосуда, потеря упругих волокон и истончение или отсутствие циркулярных волокон артерии, которые отмечаются в месте разрыва, подтверждают теорию, что кровотечение является завершающей стадией патологического процесса - медленного ослабления прочности стенки сосуда с возможно ограниченным его расширением.
В современной литературе все большее подтверждение приобретает врожденная природа возникновения язв Дьелафуа, так как заболевание описано во всех возрастных группах - от 20 недель до 94 лет. Описан даже случай кровотечения из язвы Дьелафуа у новорожденного. Однако, в большинстве наблюдений отмечается в основном распространенность этого заболевания у лиц пожилого возраста. Предложенная ранее теория провоцирующих факторов (употребление алкоголя, курение, гипертоническая болезнь, прием НПВС) при статистической обработке была признана недостоверной, но ряд авторов отмечал прием НПВС более чем у 50% пациентов, что в очередной раз подтверждает тезис о различных подходах в трактовке термина "язва Дьелафуа". Сопутствующие заболевания, включая сердечно-сосудистые болезни, сахарный диабет, хроническую почечную недостаточность и артериальную гипертензию, были выявлены почти у 90% пациентов с язвами Дьелафуа в одном из исследований, а в другом у 52%. Однако, большинство других исследований не нашли связи язв Дьелафуа с сопутствующими заболеваниями или применением медикаментов.
Дифференциальная диагностика язв желудка
Под маской язвы Дьелафуа может наблюдаться гастроинтестинальное кровотечение из сосуда располагающегося в основании небольшого дефекта слизистой оболочки с "истинной" сосудистой патологией сходного с язвой Дьелафуа. Так Т. Pohle с соавторами (2001) описал случай фиброзно-мышечной дисплазии a.celiac, выглядящей при эзофагогастродуоденоскопии как язва Дьелафуа фундального отдела желудка. Случаи гастроинтестинального кровотечения из подобных язвам Дьелафуа поражений были описаны при Behet's и Takayasu's васкулитах, ангиодисплазии прямой кишки, невриноме пищевода, мальтлим-фоме.
Под маской кровотечения из язвы Дьелафуа может протекать и кровотечение из аортопищеводного свища, рака небольших размеров. Leone О. и Kishikawa Н. с соавторами приводят описание двух случаев кровотечения из язв Дьелафуа с последующим выявлением на этих местах рака желудка. Поэтому рекомендуется выполнять повторные эндоскопические исследования с проведением многократных биопсий. Подобную язвам Дьелафуа эндоскопическую картину могут иметь ангиодисплазии, являющиеся источником кровотечения из верхних отделов желудочно-кишечноготракта у больных с почечной недостаточностью, которые по данным Chalasani N. С соавторами (1996) выявляются у 13% пациентов с такой паталогией. Nikolaidis N. с соавторами (2001) у 30% больных с Дьелафуа-подобными повреждениями (не подтвержденными морфологически) отметили тяжелую почечную недостаточность.'
Некоторые авторы, при описании случаев кровотечения из язв Дьелафуа, описывая эндоскопическую картину, указывают на наличие эрозивных, что по нашему мнению не совсем верно.
Для постановки диагноза язва Дьелафуа — обязательным является гистологическое его подтверждение либо выявление аномально большого сосуда в виде дуги в подслизистой основе при сонографическом либо ангиографическом исследовании. Учитывая успехи в эндоскопической остановке кровотечений приводящие к выздоровлению пациентов без оперативного лечения, и соответственно невозможности получения гистологического заключения мы считаем, как и ряд авторов, что во всех случаях, когда диагноз ставится только на основании эндоскопического исследования без проведения сонографии или ангиографии, необходимо говорить о подобных язвам Дьелафуа повреждениях.
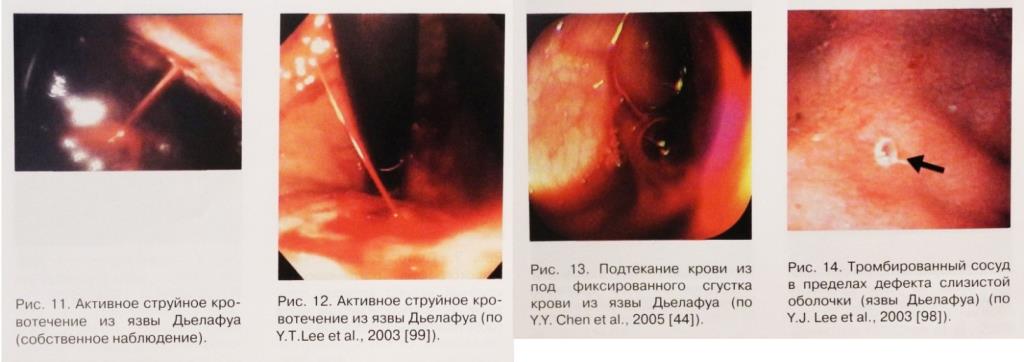
Локализация язв Дьелафуа
Ранее считалось, что язвы Дьелафуа располагаются по задней стенке верхней трети тела желудка. В настоящее время известно, что заболевание встречается также в пищеводе, в двенадцатиперстной и тонкой кишках, в поперечно-ободочной и прямой кишках. Необходимо подчеркнуть, что язвы Дьелафуа поражая любой отдел желудочно-кишечного тракта, в 60 - 84,4% всех случаев локализуются в проксимальном отделе желудка. В двенадцатиперстной кишке язвы Дьелафуа встречаются от 4,3% до 14% - 22% случаев. При этом в луковице двенадцатиперстной кишки они встречаются в 21%, а в остальной ее части в 14% случаев. Это возможно связано с тем, что кровоснабжение двенадцатиперстной кишки часто осуществляется за счет концевых артерий. Вне желудка и двенадцатиперстной кишки язвы Дьелафуа встречаются редко.
В тонкой кишке, дистальнее связки Trete, язвы дьелафуа встречаются редко и чаще всего выявляются в тощей кишке.
В толстом кишечнике язвы Дьелафуа встречаються редко. В этой области они чаще выявляются в дистальных отделах толстого кишечника. Так Soné Y. с соавторами (2000) на 2000 год нашли описание 22 случаев выявления язв Дьелафуа в толстом кишечнике.
Крайне редко (до 2%) язвы Дьелафу располагаються в пищеводе, в основном в дистальной его части. При этом авторы описывают ее как альтернативный источник на фоне наличия большого варикоза что по нашему мнению исключает возможность постановки такого диагноза. Cleary M. с соавторами (2004) описали язву Дьелафуа располагающуюся в дивертикуле Меккеля, a Lee В. с соавторами (2003) — в дивертикуле двенадцатиперстной кишке.
Сосудистые поражения, которые имеют подобное язве Дьелафуа патогистологическое строение, были описаны также в бронхах и проявлялись обильным кровохарканьем.
В одном из исследований, авторы выявили язвы Дьелафуа в области гастроэнтероанастомоза после резекции желудка по Бильрот II у 43,5% пациентов, в то время как другие только у 2,5% пациентов. Эти кровотечения авторы объясняют возникшими изменениями в анатомии сосудистой сети, и образованием новых сосудов в области гастроэнтероанастомоза. Pecha R.E. с соавторами объясняли возникновение подобных кровотечений, как последствие реакции на инородное тело (внутренние швы).
В литературе доступной из интернета с 1993 по 2003 года Lee Y.T. с соавторами (2003) обнаружили 249 случая описания язв Дьелафуа. Их данные о локализации язв Дьелафуа представлены в таблицах 1 и 2.
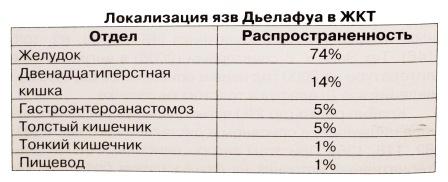
Клиническое проявление язв Дьелафуа
Клиническая картина язв Дьелафуа не имеет патогномоничных симптомов и у пациентов не отмечаются симптомы диспепсии. В основном описание клинических проявлений язв Дьелафуа основывается на небольшом клиническом материале. Основным проявлением язв Дьелафуа является кровотечение. При этом оно проявляется у пациентов одним гематемезисом в диапазоне от 28% - 32% до 75%, наличием гематемезиса и мелены от 22% до 54%, и только меленой от 14,7% до 29% больных. Шок наблюдается у больных в диапазоне от 32,4% - 33,3% до 75%. При локализации язв Дьелафуа в кишечнике мелена отмечается у 22,2%, кровавый стул у 77,8% и шок у 33,3% больных.
Кровотечения чаще всего внезапные и профузные. Lee Y.T. с соавторами (2003) считают что, иногда кровотечение из язв Дьелафуа останавливается спонтанно, но в 10% случаев отмечается угрожающее жизни кровотечение. Известно, что при не обращении за медицинской помощью погибает до 79% таких больных. Интервал между эпизодами кровотечения может колебаться от 1 часа до 24 - 30 часов и даже нескольких дней.
При локализации язв Дьелафуа в тонком и толстом кишечнике - кровотечение чаще проявляется кровавым стулом (77,8) и реже меленой (22,2%).
Язвы Дьелафуа встречаются у мужчин более чем в два раза чаще, чем у женщин.
Эндоскопическая диагностика язв Дьелафуа
Эндоскопически язвы Дьелафуа диагностируются во время первой ЭГДС от 49% и 63% - 73% до 92% случаев, что говорит о сложностях их выявления. Некоторые авторы предлагают всем больным проводить промывание желудка или постановку зонда в желудок перед эндоскопическим обследованием для облегчения осмотра.
При эндоскопическом исследовании активное кровотечение из язв Дьелафуа выявляется в диапазоне от 16,7% - 44,4%, до 77% - 79,4% пациентов и даже до 97,8%. Тромбированный сосуд визуализируется в диапазоне от 5,9% - 18,6% до 26 - 28% и даже до 66,7% случаев. Выявление сгустка крови на дне дефекта отмечается в диапазоне от 3,1% до 14% - 25% и даже до 28% - 30% случаев.
Такие различия в частоте эндоскопического выявления активности кровотечения и стигмат кровотечения при язвах Дьелафуа могут быть объяснены различными подходами в методиках осмотра и трактовке выявленных изменений. Различно время выполнения эндоскопического исследования - большинство исследований было проведено в течение 24 часов с момента госпитализации. Имелись и такие исследования, где проводили ЭГДС в течение 1,5 часов с момента госпитализации, но только у больных с клиническими признаками продолжающегося кровотечения.
В связи с маленькими размерами, язвы Дьелафуа диагностируются во время первой эндоскопии в 49% - 92% случаев, требуя в трети случаев повторной эндоскопии. Диагностические неудачи связывают с повышенным количеством крови и сгустков в желудке от 44% до 100% и пропущенными поражениями в 56% случаев из-за их маленьких размеров.
По данным Verma А. с соавторами (2002) в среднем требовалось 2,8 эзофагогастродуоденоскопии, по данным Fockens Р. с соавторами (1996) - 2,5, по данным Norton I.D. с соавторами (1999) - 1,9, а поданным P. Kasapidis с соавторами (2002) - 1,3 эндоскопических исследования, для верификации язвы Дьелафуа.
Повторные эндоскопические исследования необходимы в связи с тем, что источник кровотечения очень маленький или он может быть прикрыт сгустком крови.
Berkelhammer С. с соавторами (2000) первые успешно провели гепаринизацию для верификации язвы Дьелафуа, что в последующем успешно повторили Wright CA. с соавторами (2004) в трудном диагностическом случае. Akahoshi К. с соавторами (1993) первыми сообщили о возможности диагностики язв Дьелафуа при эндосонографическом обследовании, что в последующем подтвердил Squillace S.J. и Fockens Р. с соавторами [59,139].
Эндоскопические критерии постановки диагноза язва Дьелафуа были разработаны N.M. Dy с соавторами (1995):
(1) активное пульсирующее артериальное струйное или подтекающее кровотечение из небольшого (диаметром 3 мм и менее) поверхностного дефекта слизистой оболочки с неизмененной слизистой оболочкой вокруг;
(2) тромбированный сосуд, с или без активного кровотечения, в небольшом (диаметром 3 мм и менее) поверхностном дефекте слизистой оболочки с неизмененной слизистой оболочкой вокруг;
(3) плотный фиксированный сгусток в небольтом (диаметром 3 мм и менее) поверхностном дефекте слизистой оболочки с неизмененной слизистой оболочкой вокруг.
Такому подходу в эндоскопической диагностике язв Дьелафуа придерживается часть специалистов, но большинство авторов считают, что к язвам Дьелафуа необходимо относить поверхностные повреждения слизистой диаметром менее 5 мм.
Ряд авторов отмечает у больных с язвами Дьелафуа альтернативные поражения, которые сами по себе могут быть источником кровотечения. Так I.D. Norton с соавторами (1999) отметили у 18% больных с язвами Дьелафуа эрозивные поражения и у 11% - язвы, но морфологически подтвердили диагноз только в одном случае. N. Schmulewitz и J. Baillie (2001) приводят данные об альтернативных поражениях у 42,5% больных с язвами Дьелафуа, a Verma А. с соавторами (2002) у 71 % пациентов выявили другие источники кровотечения. Chung I.K. с соавторами (2000) приводят два случая, когда при эндоскопически установленном диагнозе язвы Дьелафуа в первом случае в последующем была выявлена кровоточащая язва, а во втором случае варикозный узел в желудке. Но может быть и другая ситуация когда при язве Дьелафуа за источник кровотечения принимаются язвы двенадцатиперстной кишки и больные оперируются по этому поводу, а затем возникает рецидив кровотечения из язвы Дьелафуа.
С появлением эндосонографического оборудования открылись новые возможности для диагностики язв Дьелафуа. «Данная методика позволяет визуализировать все пять слоев стенки полого органа с разрешением до 0,1 мм. Таким образом, удается идентифицировать размер и протяженность расширенной извитой артерии, проникающей через подолизистый слой. Однако дно желудка остается недоступным (слепым) для эндосонографии.
Наиболее сложным является диагностика язв Дьелафуа в тонком кишечнике дистальнее связки Трейца, так как до последнего времени было невозможно выполнить тотальную энтероскопию и поэтому приходилось часто прибегать к лапаротомии. Но в работах посвященных возможностям энтероскопиивыяснилось, что у 64% пациентов подвергаемых исследованиям имелись повреждения в пределах досягаемости стандартного эндоскопа, к тому же, при энтероскопии было возможным не только выявить язву Дьелафуа, но и произвести гемостаз.
До появления двухбаллонных и однобалонных энтероскопов, диагностическая ценность энтероскопии оставалась невысокой из-за возможности осмотреть только 60-125 см дистальнее связки Трейца. Поэтому иногда применялась интраоперационная энтероскопия, как окончательный диагностический метод, с диагностической эффективностью от 50% до 100% которая обычно сопровождается хирургическим вмешательством на источнике кровотечения.
Трудности в диагностике повреждений тонкой кишки разрешила разработка и применение видеокапсулы. Создание эндоскопической капсулы началось доктором Gavriel Idan еще в 1981 году и после апробации на 10 добровольцах с успехом стала использоваться в диагностике источников кровотечения локализованных в тонкой кишке. В США данный метод начал применяться с 2001 года, а с 2003 года стал методом первой линии в диагностике заболеваний тонкого кишечника.
В 2001 году Yamamoto Н. с соавторами описал новый двухбаллонный метод энтероскопии аппаратом фирмы Fujinon, который был разработан ими. Этот аппарат позволяет не только осматривать весь тонкий кишечник, но и проводить эндоскопические вмешательства, что существенно превосходит возможности видеокапсулы. May А. с соавторами (2005) применяя данную технологию, диагностировали язву Дьелафуа у 3 из 137 обследованных пациентов. В 2006 году фирма Olympus выпустила однобаллонный энтероскоп (EnteroPro) позволяющий также осматривать весь тонкий кишечник и проводить эндоскопические вмешательства в нем.
Диагностика язв Дьелафуа в толстой кишке более сложна, чем при локализации в верхних отделах желудочно-кишечного тракта при активном кровотечении и, особенно при его отсутствии. Почти в 50% случаев язвы Дьелафуа могут быть пропущены при эндоскопическом исследовании и могут диагностироваться при ангиографическом исследовании. Причинами ошибок при колоноскопии являются:
• неадекватная подготовка кишечника; • неполноценный осмотр слизистой оболочки за гаустрами;
• небольшой размер повреждения; • выявление другого повреждения, которое могло быть принято за источник кровотечения.
Язва Дьелафуа может быть нераспознана и при выполнении опытным эндоскопистом нескольких колоноскопии, даже при активном кровотечении и при хорошей подготовке толстой кишки перед исследованием. Поэтому при клинической картине кровотечения и не выявлении его источника, рекомендуется диагностические исследования (эзофагогастродуоденоскопия, колоноскопия, энтероскопия) повторять.

Эндоскопическая остановка кровотечений из язв Дьелафуа
Несмотря на увеличение количества диагностированных случаев, нет единой тактики в остановке кровотечения из язвы Дьелафуа. До недавнего времени (в до эндоскопическую эру и в начале разработок методов эндоскопического гемостаза) большинство исследователей отдавало предпочтение оперативному лечению со смертностью от 23% до 65% - 80% случаев. Перед операцией рекомендовалось эндоскопически пометить язву Дьелафуа для оперирующего хирурга, так как при гастротомии выявить арозированный сосуд вне кровотечения бывает трудно, а иногда невозможно. С этой целью под слизистую оболочку вводится 2 - 3 мл спиртового раствора метиленового синего, который хорошо виден под серозной оболочкой, другие предлагали проводить интраоперационную эндоскопию или если не удается обнаружить источник кровотечения, то пережимать аорту ниже чревного ствола. При этом давление в сосудах желудка резко повышается и возникает рецидив кровотечения из язвы Дьелафуа. Операцией выбора считали гастротомию с иссечением язвы или клиновидную резекцию. Хотя были авторы, призывающие к резекции желудка или гастрэктомии. Выполнение ваготомии не предохраняет от рецидива кровотечения.
Параллельно с оперативным лечением разрабатывались методы эндоскопического гемостаза. Veldhuyzen van Zanten S.J. с соавторами (1986) с 1970 по 1986 года лечившие 6 пациентов с кровотечением из язв Дьелафуа в одном случае предприняли попытку лазерной коагуляции, которая оказалась не эффективна. Все больные были прооперированны с 50% летальностью. В это время Pointer R. с соавторами (1988) за 10 лет лечившие 22 больных с язвами Дьелафуа с применением эндоскопического гемостаза прооперировали только 4 (18,2%) пациентов. Asaki S. с соавторами (1988) за такой же период наблюдения с применением активной эндоскопической тактики из 46 прооперировали только 1 (2,2%) пациента.
Совершенствование эндоскопических методов остановки кровотечения изменило отношение хирургов к эндоскопическому гемостазу, что соответственно привело к снижению хирургической активности с 17,5% - 55,5% до 3,9% - 0% и летальности с 80% до 7% - 14,3%. Ряд авторов, активно применяя эндоскопический гемостаз, отмечают более низкую летальность: от 2,9% - 3,9% до 0%. Эффективность эндоскопического гемостаза и результаты лечения зависят в первую очередь от квалификации эндоскописта.
Применяемые эндоскопические методы остановки кровотечения позволяют добиваться окончательного гемостаза приблизительно от 72% [88] до 98% случаев.
С целью проведения эндоскопического гемостаза применялись:
• тепловой зонд; • лазерная фотокоагуляция; • биполярная электрокоагуляция; • монополярная электрокоагуляция; • цианокрилатный клей;
• эндоскопическая инъекционная терапия (ЭИТ) с использованием:
- этанола,
- полидоканола,
- гистоакрилового клея,
- гипертонического раствора глюкозы,
- раствора адреналина,
- тетрадецил сульфат натрия,
- 5% раствора этаноламин олеата; методы механического гемостаза: -лигирование,
- клипирование.
Применение биполярной электрокоагуляции позволяет добиться остановки кровотечения в 85,7% случаев, но рецидив кровотечения развивался у 6,5%-пациентов.
Применение термического зонда без или в сочетании с введением адреналина приводит к гемостазу почти у всех больных с хорошим отдаленным результатом. Поэтому его, некоторые авторы, рекомендуют как основной метод лечения кровотечения из язв Дьелафуа. Для улучшения визуализации перед проведением коагуляции термическим зондом рекомендуют провести эндоскопическую инъекционную терапию с раствором адреналина.
Лазерная фотокоагуляция применялась только в единичных случаях, но была эффективной. В последующем специалисты, применявшие ее для остановки кровотечения, отказались от ее применения из-за габаритов установки и технических сложностей.
Применение комбинации ЭИТ с электрокоагуляцией или склеротерапией может закончиться перфорацией, и в некоторых случаях требует, по мнению некоторых авторов, проведение оперативного лечения.
С 1979 Asaki S. с соавторами начал с успехом использовать в остановке кровотечения введение этанола. Применив этот метод эндоскопического гемостаза у 46 пациентов, они добились успеха в 100% случаев и имели рецидив кровотечения только у 11% пациентов. Склерозирование осуществляли путем инъекции склерозанта в проекции аномального сосуда.
Применив данный метод гемостаза, другие авторы смогли достигнуть остановки кровотечения у 71,4% - 78% больных. Однако рецидив кровотечения после склеротерапии отмечался почти у 27,8 - 50% больных с летальностью от 7% до 16%.
Как считают некоторые авторы, эффективность ЭИТ возрастает при использовании эхогастроскопа, когда сосуд визуализируется на всем протяжении. Однако и при таком подходе Fockens Р. с соавторами (1996) получили рецидив кровотечения у 33,3% больных.
После ЭИТ с полидоканолом гемостаз достигался у 96,4% пациентов. Оперативному лечению подвергалось 7,4% больных, а летальность составляла 10,7%.
После ЭИТ с применением 5% раствора этаноламин олеата Kasapidis Р. С соавторами (1999) отметили рецидив кровотечения у 100% больных, а в сочетании с адреналином только у 40%.
Другие авторы упоминают о возможности проведения ЭИТ с раствором адреналина. Но и при таком подходе в лечении эффективность первичного гемостаза составляет 75% с частотой рецидива кровотечения от 33,3% до 66,6% и необходимости в оперативном лечении у 16,7% пациентов. При этом некоторые авторы сообщают о невозможности остановить струйное кровотечение данным способом.
Несмотря на то, что эти методы считаются безопасными, тяжелые осложнения, такие как перфорация иногда происходят после комбинации эндоскопической инъекционной терапии с термическим зондом, после ЭИТ с введением склерозантов или тетраецил сульфата натрия. У 40% пациентов после применения раствора адреналина с последующим введением 5% раствора этаноламина олеата образовывались большие язвы.
Имеются несколько сообщений о применении механических методов гемостаза (лигирование, клипирорвание) при кровотечении из язв Дьелафуа. Эндоскопическое лигирование резиновыми кольцами применяемое с 1988 года для остановки кровотечения из варикозно-расширенных вен пищевода и желудка начало применяться и при кровотечении из язв Дьелафуа. Пионерами данного метода в лечении кровотечения из язв Дьелафуа были Tseng С, Brown G.R. и Jones W.F. с соавторами. Однако в этих работах общее число больных было небольшим. В последующих работах основанных на остановке кровотечения из язв Дьелафуа с помощью эндолигирования у 16 и 23 больных отмечен рецидив кровотечения от 4,3% до 18,8% пациентов и летальность - 6,3%. Первыми выполнившими эндоскопическое лигирование вне желудка, к тому же у ребенка, были Murray К.F. с соавторами (1996). Они выполнили лигирование язвы Дьелафуа располагающейся в тощей кишке, но выполняли ее через гастроэнтеростому, выполненную ранее. Для лучшей визуализации дефекта рекомендуется предварительно произвести ЭИТ с раствором адреналина для достижения временного гемостаза и последующего правильного наложения лигатуры. После применения эндоскопического лигирования у 96% пациентов не отмечается рецидивов кровотечения в отдаленном периоде. При сравнении, после эндоскопического лигирования были получены лучшие результаты, чем после биполярной коагуляцией.
В общем, эндоскопическое лигирование имеет следующие преимущества:
1) гемостатический эффект достигается быстро, даже у больных со струйным кровотечением;
2) видимый сосуд лигируется более глубоко в тканях, таким образом, облегчая окончательный гемостаз;
3) оно выполняется легко, даже если к кровоточащему участку можно приблизиться только под углом и который является трудным для проведения других методик;
4) лигирование безопасно и просто в выполнении, не требует никакого дополнительного оборудования или длительного обучения, и может выполняться быстро;
5) кровоточащий участок, фиксированный за счет присасывания в колпачке — лигируется. Таким образом, устраняются сложности, которые вызываются перистальтикой;
6) сосуд с стигматами недавнего кровотечения может лигироваться без непосредственного контакта;
7) гемостаз достигнут, когда видимый сосуд помещен в колпачок, даже если сосуд не расположен точно в его центре;
8) осложнения являются редкими.
Однако надо не забывать, что эндоскопическое лигирование имеет некоторые недостатки. В случае необходимости - невозможно удалить кольцо при его неправильном наложении. При лигировании в области, где желудочная стенка тонкая, особенно в дне желудка может наступить перфорация [105] и всегда на месте лигирования происходит формирование некротической язвы (рис. 5), что может вызвать кровотечение [121], а иногда и привести к профузному кровотечению и смерти пациента [44]. К тому же при выполнении процедуры на высоте кровотечения возникают технические сложности, связанные с тем, что:
• после выявления источника кровотечения необходимо извлечь эндоскоп из пациента и подготовить его к лигированию;
• дистальный колпачок существенно ограничивает поле обзора;
• ограничена возможность аспирации и ирригации через инструментальный канал эндоскопа, в связи с размещением в нём лигатора, что так же существенно ограничивает обзор;
• ограничена возможность очищения линзы от крови из-за наличия дистального колпачка.
Другим надежным механическим методом эндоскопического гемостаза является эндоскопическое клипирование. Пионерами этого метода в остановке кровотечения из язв Дьелафуа были Нокаша А. с соавторами (1996). Авторы, применявшие данный метод у пациентов с кровотечением из язвы Дьелафуа достигли гемостаза в 84% - 100% случаев. При этом летальность не превышала 0% - 5%, а частота рецидива кровотечения - 8,3% - 9,3% [45,158]. Поскольку клипирование минимально повреждает ткани можно предположить, что оно не может ликвидировать саму артерию так эффективно как склеротерапия или коагуляция, и кровотечение может рецидивировать в отдаленные сроки наблюдения. Однако, Yamaguchi Y. с соавторами (2003) в наблюдении за 33 пациентами в течение 53,8 месяцев после перенесенного эндоскопического клипирования язв Дьелафуа, отметили повторное возникновение язвы Дьелафуа только у одного пациента, и то в другом месте по сравнению с первоначальным. Некоторые авторы предлагают перед клипированием проводить эндоскопическую инъекционную терапию с этанолом, но другие не видят в этом целесообразности из-за возникающего некроза, возможности смещения клипс с измененных после склеротерапии тканей или возникновения перфорации.
Эндоскопическая инъекционная терапия и тепловые методы гемостаза наиболее часто применяются в эндоскопической остановке кровотечения из язв Дьелафуа, потому что они наиболее просты в применении. Сравнение различных методов гемостаза, проведенных на небольшом количестве пациентов, показало большую эффективность электрокоагуляции по сравнению с эндоскопической инъекционной терапией, с частотой рецидива кровотечения 0% и 55,6% соответственно и летальностью - 27,7% после ЭИТ; механического гемостаза (клипирования, лигирования) по сравнению с эндоскопической инъекционной терапией и введением раствора адреналина с начальным гемостазом 91,7% и 75% соответственно и частотой рецидива кровотечения 8,3% и 33,3% соответственно. К тому же в группе механического гемостаза оперативное лечение не потребовалось никому, а в группе с эндоскопической инъекционной терапией - его выполнили у 17% пациентов.
Среднее количество эндоскопических вмешательств для достижения гемостаза соответственно составило 1,17 и 1,67 процедур. Количество клипс для достижения гемостаза в среднем требовалось — 2,7, а лигатур — 1,3. Авторы отмечают, что технически проще выполняется лигирование, чем клипирование. Недостатком лигирования авторы считают образование язв, которые могут являться источником кровотечения, к тому же, лигирующее устройство может создавать трудности при введении аппарата, а кровь, попадающая в колпачок, существенно затрудняет осмотр. Park С.Н. с соавторами (2003) в рандомизированном исследовании, основанном на лечении 32 пациентов с кровотечением из язв Дьелафуа, получили подобную эффективность ЭИТ с раствором адреналина и клипирования в остановке кровотечения (87,5% и 93,8 % соответственно) при частоте рецидива кровотечения после ЭИТ - 35,7% и отсутствием его после клипирования. Соответственно хирургическая активность была 12,5% и 0%. Подобные результаты в рандомизированном исследовании получили и Chung I.K. с соавторами (2000) у которых частота рецидива кровотечения была значительно ниже в группе больных лечившихся с применением механического гемостаза (клипирование, лигирование) чем в группе лечившихся с применением ЭИТ и введением раствора адреналина (8% и 33% соответственно). Parra-Blanco А. с соавторами (1997) сравнив на 26 пациентах эффективность клипирования, терапии тепловым зондом и ЭИТ с введением этанола пришли к выводу о большей эффективности клипирования в достижении гемостаза. Wong R.M. с соавторами (1998) показали большую эффективность лигирования на примере лигирования после неэффективной эндоскопической инъекционной терапии и клипирования и при этом отметили, что оно выполнялось технически более легко, чем другие методики, особенно в случаях расположения повреждения в области пищеводно-желудочного перехода или на задней стенке проксимального отдела желудка. Другие авторы указывают на невозможность проведения лигирования при струйном кровотечении и расположении повреждения в области дна желудка и эффективном проведении клипирования в этой ситуации. Однако этот недостаток легко устраняется при помощи двух новых моделей эндоскопов фирмы Olumpys - GIF-2T240M и XGIF-2TQ240R. С появлением этих аппаратов слепых зон или зон затрудняющих проведение вмешательств в желудке не осталось из-за наличия у этих моделей дополнительной изгибаемой части.
К сожалению, в странах СНГ язвы Дьелафуа диагностируются редко. Так по данным самых больших наблюдений (19 и 36 пациентов) они выявлялись у 0,48% и у 0,5% больных с кровотечением из верхних отделов желудочно-кишечного тракта. К тому же некоторые авторы продолжают считать, что в основе язв Дьелафуа лежит аневризматическое изменение артерии подслизистого слоя желудка.
Эндоскопическая остановка кровотечения и консервативное лечение кровотечений из язв Дьелафуа не получили еще широкого применения. Отвергается эффективность эндоскопического гемостаза, а применяемый дает рецидивы кровотечения у 41,6% больных. При эндоскопической верификации сгустка крови, размеры которого могут варьировать и затруднять диагностику, не рекомендуют проводить отмывание его, мотивируя это тем, что это может привести к рецидиву кровотечения, несмотря на то, что авторы характеризуют кровотечение из язв Дьелафуа как кровотечение всегда артериальное и рецидивирующее. При наличии большого количества крови в желудке и невозможности верифицировать источник кровотечения не рекомендуют проводить промывание желудка в связи с возможным возникновением рецидива кровотечения, а рекомендуют только постановку желудочного зонда, повторную эзофагогастродуоденоскопию через 3 часа. Если при повторном исследовании в желудке выявляется свежая кровь и источник кровотечения не удается локализовать, рекомендуют проводить оперативное лечение. При таких подходах в диагностике и лечении кровотечений из язв Дьелафуа больных продолжают оперироваться с хирургической активностью от 94,7% до 100%. Больным выполняют гастрэктомию или проксимальную резекцию.