Диабет 2-го типа. Рекомендации по лечению
ДИАБЕТ – это тема, которую можно и нужно обсуждать регулярно и с врачами, и с больными. Без участия больного и понимания больным персональной ответственности за свое здоровье даже самый старательный и знающий доктор не сможет сделать диабет больного «стабильным», используя современные медикаменты.
План и цели лечения должны быть понятны больному. Регулярный контроль за течением болезни очень необходим для предупреждения развития осложнений диабета и их своевременного лечения. Кроме того, любой «стабильный» диабет может декомпенсироваться при острых заболеваниях (например, инфекции мочевых путей, респираторных заболеваниях, гастроэнтеритах), нарушениях диеты и привычного образа жизни (например, при путешествиях). И больной должен знать о такой возможности, поэтому вовремя проконсультироваться с врачом.
Врач должен не забывать назначать:
1. Аспирин профилактически (75 – 325 мг/день), если нет противопоказаний
2. ЭКГ – каждые 12 месяцев
3. Иммунизацию против гриппа и пневмонии
Инсулин в лечении больных диабетом 2-го типа
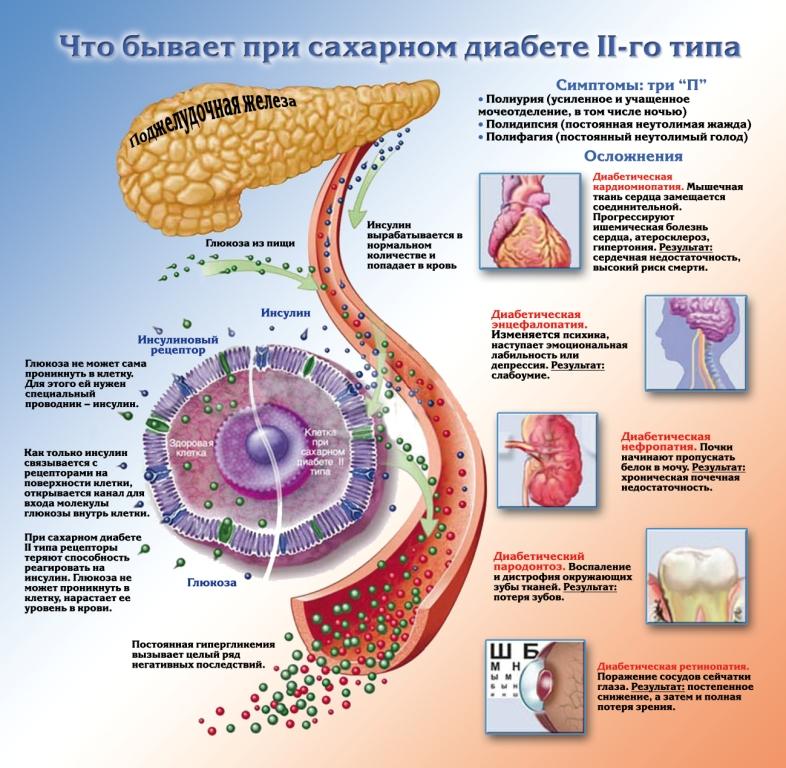
Инсулин при диабете 2-го типа назначают в случаях неадекватного контроля глюкозы крови на максимальных дозах таблетированных препаратов. Во многих случаях нет возможности использовать комбинацию таблетированных средств из-за непереносимости или противопоказаний. Например, больные с почечной недостаточностью (уровень гломерулярной фильтрации менее 10 мл в минуту) не могут принимать метформин из-за опасности развития смертельного осложнения – молочнокислого ацидоза. Больные с сердечной недостаточностью не могут принимать глитазоны, так как задержка жидкости приводит к декомпенсации последней.

Для многих больных начало лечения инсулином – важный шаг, и больные нуждаются в поддержке медицинского персонала, а иногда даже психолога.
Страх постоянных инъекций, развития возможной гипогликемии можно преодолеть, если хорошо научить больного самому контролировать лечение.
Инъекции инсулина намного менее болезненны, чем проверка глюкозы крови, а многие больные очень легко прокалывают палец, пользуясь глюкометром.
Инсулин ни в коем случае не заменяет здоровую диету и образ жизни. Более того, неправильное использование инсулина может приводить к повышению веса и постоянного плохого контроля за диабетом.
Другими словами, когда больной начинает использовать инсулин, может наблюдаться повышение аппетита, потребление калорий увеличивается, глюкоза крови повышается – и доза инсулина возрастает. Разорвать этот порочный круг можно, если только соблюдать приблизительно одну и ту же диету (даже если это очень скучно и тяжело) и потребление калорий в течение времени, пока подбирают адекватную дозу инсулина.
По значимости диета равносильна медикаментам!
Позже, когда лечение стабилизируется, но больной вдруг нарушил диету (торт в день рождения или мороженое в отпуске), повышение глюкозы крови объяснимо. И если это РЕДКО, то в целом не скажется на контроле за диабетом (уровень гликозилированного гемоглобина не повысится).
В других случаях непривычная повышенная физическая активность (например, работа в саду, ремонт или генеральная уборка в доме) может привести к гипогликемии. В таких случаях, наоборот, нужно увеличить количество углеводов в рационе. При склонности к гипогликемии иногда даже предварительно перед физической активностью рекомендуют прием легко всасываемых углеводов, особенно, если больной не имеет симптомов гипогликемии. В таких случаях лишний раз проверить глюкозу в крови будет очень разумно.
Виды инсулина
1. Инсулины короткого действия и ультракороткого действия
2. Инсулин средней длительности действия
3. Инсулины длительного действия
4. Инсулиновые смеси
Практические рекомендации по использованию инсулина у больных диабетом 2 типа (Когда? Какой инсулин? Сколько единиц?)
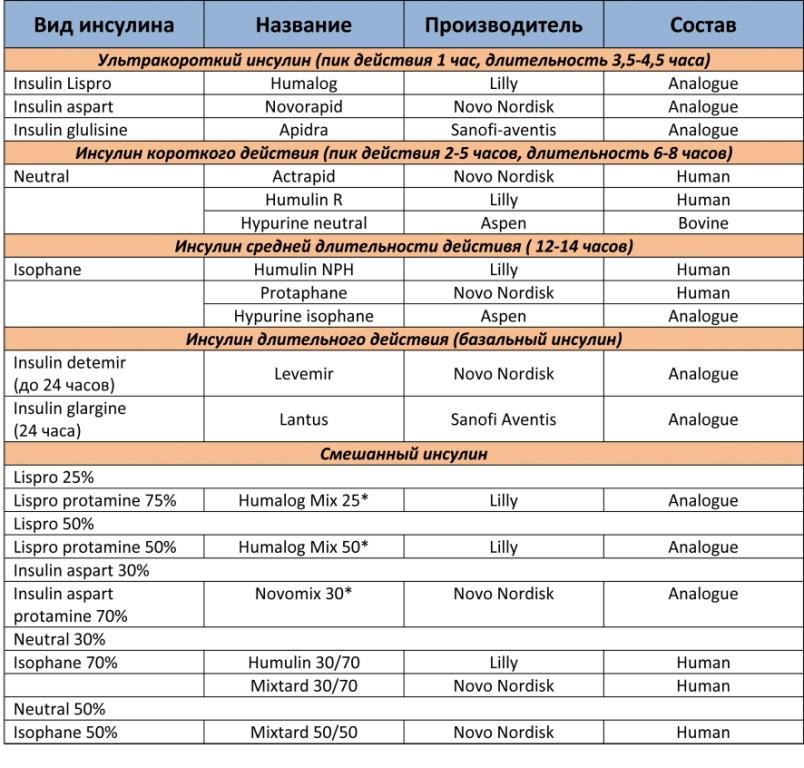
Большинству больных с диабетом 2-го типа достаточно одной инъекции инсулина (средней длительности действия или длительного действия) в день дополнительно к таблетированным препаратам. Быстродействующий инсулин требуется в редких случаях. Чаще всего начинают с одной дозы базального инсулина (например, 8-10 единиц утром или вечером). Используют Isophane или Glargine. Glargine дает гипогликемию реже.
Если нет противопоказаний, Метформин надо продолжать с целью улучшения чувствительности к инсулину и помочь не набирать вес.
1. Проверить диету, физическую активность и прием оральных препаратов.
2. Выбор времени назначения инсулина:
Доза инсулина
Начинать с маленькой дозы и повышать медленно!
Начинать с одного введения в день утром или вечером, потом, если необходимо, вводить дважды в день.
Меньшие дозы обычно нужны больным старшего возраста, физически активным больным и больным с нормальным весом. Больные с повышенным весом и ожирением обычно нуждаются в больших дозах.
Безопасно начать с 6-8 единиц в день и даже 10 единиц, если глюкоза крови постоянно высокая.
 Подбор дозы каждому больному
Подбор дозы каждому больному
Изменять дозу инсулина нужно постепенно (10 – 20% от исходной дозы) с интервалом 2 – 4 дня.
Если глюкоза крови удовлетворительная (невысокая) перед приемом пищи, а гликолизированный гемоглобин высокий, значит уровень глюкозы повышается после еды (это легко проверить, если измерить глюкозу крови через 2 часа после еды). В таких случаях иногда приходится переводить больного на смешанные инсулины. Тогда компонент быстродействующего инсулина будет контролировать это повышение, а компонент средней длительности будет «работать» в остальное время суток. Если используют инсулиновые смеси с нейтральным инсулином (Mixtard 50/50 или 30/70) и инсулином ультракороткого действия (например, Novorapid 30/70), то нужно уделять внимание не только дозе инсулина короткого или ультракороткого действия, а также следить за длительностью действия во избежание гипогликемии.
Пример одноразового использования базального инсулина.
(Такая инструкция может быть дана больному с одноразовым введением базального инсулина (у нас есть такой магнит на холодильник – даем больным).
Вы можете напечатать и давать инструкцию больному.
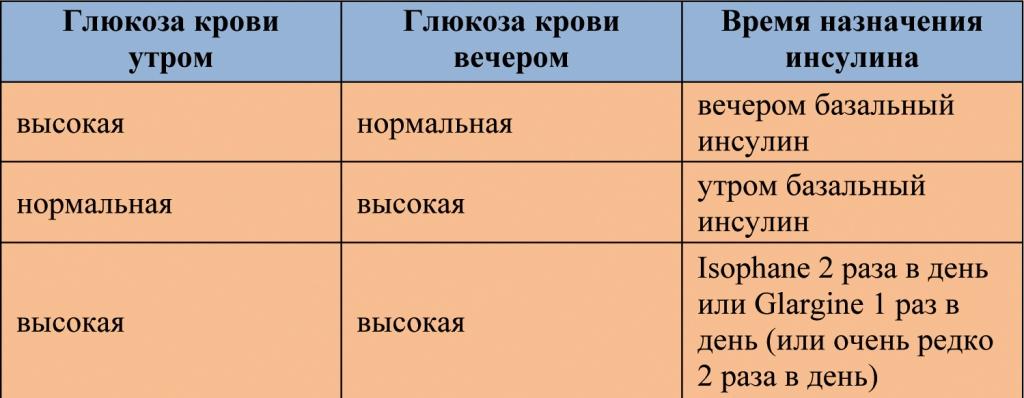
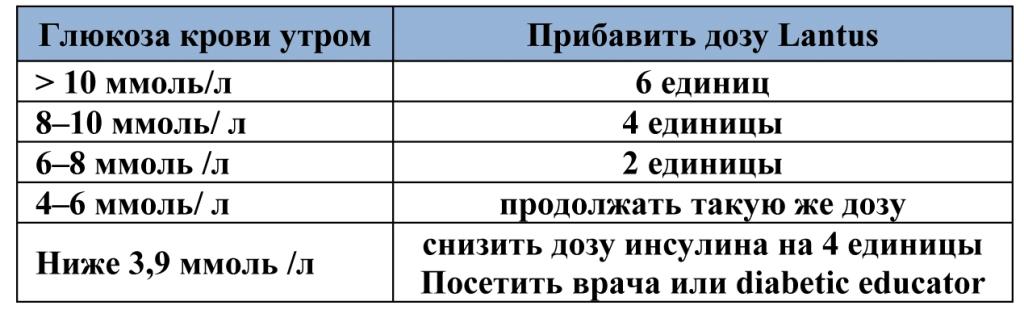
1. Цель – держать глюкозу крови натощак и перед едой 4 – 6 ммоль/л
2. Изменение дозы каждые Lantus 3 – 7 дней, если необходимо, пока не достигнешь хорошего контроля.
Держаться примерно одинаковой диеты (калораж, регулярность приема пищи) во время подбора дозы инсулина.
Больные пожилого возраста и те, которые не имеют симптомов гипогликемии, цель утренней глюкозы крови может быть выше (например, 6–8 ммоль/л).
Места введения инсулина
1. Брюшная стенка (быстрое равномерное всасывание инсулина).
2. Бедро (самое медленное всасывание, ускоряется во время физических упражнений, приемлимое место введения инсулина.
3. Руки (неприемлимое место введения инсулина).
Введение инсулина должно быть ПОДКОЖНЫМ!!!
Проблемы, связанные с приемом медикаментов и инсулина
Инсулин и препараты сульфонамидов могут приводить к симптоматической гипогликемии и прибавке в весе.
Пациент и его близкие должны знать о риске гипогликемии и знать, как оказать первую помощь при ее развитии.
Как уже упоминалось выше, гипогликемия может развиваться из-за повышенных доз инсулина (больше, чем необходимо) или сульфонамидов, дефицита углеводов в диете или необычной повышенной физической активности.
Пожилые больные, те, кто принимает бета-блокаторы, алкоголь в больших дозах, одинокие (живет один или одна) – категория больных с повышенным риском гипогликемии.
Первая помощь при гипогликемии
Если больной в сознании, лечение может состоять в приеме глюкозы или сахарозы (сахар) орально.
Если пациент без сознания – дается глюкагон, 1 мг подкожно, внутримышечно или внутривенно. Больные со склонностью к гипогликемии обычно имеют один дома и один на работе «Glucagon hypo kit».
Окружающие на работе и дома должны знать, что человек имеет риск развития гипогликемии, и уметь сделать подкожную инъекцию глюкагона.
Если доктор присутствует – вводят 50 % глюкозы и после этого глюкагон.
Последующее наблюдение и прием углеводов после эпизода тоже очень важно.
Плохой контроль диабета может объясняться многими причинами
Некоторые из них следующие:
– недостаточное потребление пищи (сниженный дневной калораж) или нерегулярный прием пищи;
– неправильное назначение инсулина и оральных препаратов (завышенные или низкие дозы);
– нерегулярная энергетическая потребность (например, работа в разные смены, ранние, ночные и т.д.);
– инфекции (особенно инфекции мочевых путей, которые иногда могут быть без типичных симптомов);
– психологический стресс.
Больным важно помнить, что в дни, когда они не чувствуют себя достаточно хорошо, нужно чаще проверять глюкозу крови (3-4 раза в день).
Хирургические процедуры
Больные должны посетить врача за несколько недель перед плановыми операциями и постараться добиться как можно лучшего контроля за диабетом во избежание осложнений во время наркоза.
При небольших хирургических вмешательствах («хирургия одного дня») иногда больной должен голодать с полночи до утра, если процедура утренняя или после легкого завтрака, если процедура во второй половине дня. В обоих случаях гипогликемические (сахароснижающие) препараты должны быть отменены.
При подготовке к колоноскопии иногда больные нуждаются в госпитализации и внутривенном введении жидкости (раствор глюкозы, р-р Рингера и т.д.) и маленьких доз инсулина с пристальным контролем глюкозы крови.
Метформин должен быть отменен перед большими хирургическими вмешательствами. Даже те больные, которые обычно на оральных гипогликемических средствах нуждаются в инсулине в предоперативный период (до и после операции, пока не переходят на адекватную диету).
При серьезных медицинских проблемах (инфаркт миокарда, сепсис, тяжелая пневмония) больные также должны быть на инсулине, и метформин должен быть отменен во избежание серьезного смертельного осложнения молочнокислого ацидоза (Lactic acidosis).
Зоя ВОЛОБУЕВА
к.мед.н.
врач госклиники, Тоовомба, Австралия