Лабіринтити тимпаногенні: діагностика, хірургічне лікування
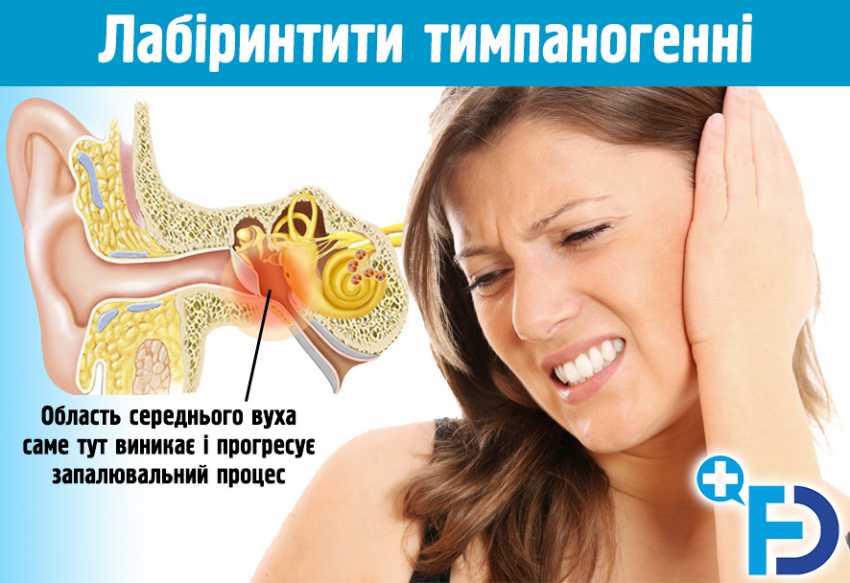
Лабіринтит – запальне ураження структур внутрішнього вуха, що виникає в результаті проникнення в нього інфекції або є наслідком травми. Діагностичні заходи при підозрі на лабіринтит полягають в проведенні отоскопії, рентгенологічного дослідження, КТ, аудіометрії, електрокохлеографіі, импедансометрии, вестибулометрії, електроністагмографію, калоріческой і прессорной проби, лабораторних досліджень для виявлення збудника.
Лікування лабіринтиту може бути медикаментозним і хірургічним. Надалі багатьом перенесли лабіринтит пацієнтам необхідна слухова реабілітація: кохлеарна імплантація або слухопротезування.
Діагностика лабіринтитів
Діагностика тимпаногенного лабіринтиту включає наступні аспекти:1. Етіологічний – визначення причини ускладнення: наявність ГГСО чи ХГСО;
2. Клінічний – визначення клінічної форми лабіринтиту;
3. Функціональний – визначення:
а) стадії процесу (декомпенсація, субкомпенсація чи компенсація вестибулярної функції);
б) аудіометричні особливості порушення слуху.
Лабіринтити можуть бути з певною вестибулярною симптоматикою або без неї. Явні вестибулярні порушення фіксуються в разі гострих лабіринтитів або загострення хронічного процесу в лабіринті в стадії декомпенсації вестибулярної функції. Латентний перебіг захворювання без явних вестибулярних порушень має місце в разі субкомпенсації чи компенсації вестибулярної функції. Латентний перебіг лабіринтиту зустрічається в разі ХГСО (епі-, епімезотимпаніт), після сануючих загальнопорожнинних операцій і з самого початку проходить безсимптомно, без спонтанних лабіринтних розладів.
Діагностична тактика також залежить від того, в якій стадії процесу звертається хворий з лабіринтитом за медичною допомогою. Тобто, має значення час, що минув від початку захворювання.
Клінічний перебіг тимпаногенного лабіринтиту в гострій стадії має досить чітко виражену симптоматику, якщо за хворим спостерігати спочатку захворювання.

Оскільки у більшості випадків призначається антибактерійна терапія, дегідратаційні засоби, препарати, які зменшують суб’єктивні вестибулярні прояви (седативні, холінолітики, антигістамінні препарати), то клінічна картина змінюється, явні симптоми гострого лабіринтиту проходять, але відновлення слухової функції настає не завжди. Для діагностики лабірин-титу в стадії відновлення вестибулярної функції (субкомпенсація, компенсація), або в разі хронічного запального процесу в лабіринті необхідно застосовувати більш складні, сенсибілізовані проби для виявлення спонтанних вестибулярних розладів.
При цьому слід враховувати тяжкість основного захворювання, клінічну форму тимпаногенного лабіринтиту, ступінь функціональних розладів, наявність супутніх внутрішньочерепних ускладнень, стадію компенсації лабіринтних розладів.
Під стадією захворювання розуміють рівень компенсації вестибулярної дисфункції. Характерним для ураження лабіринту є те, що у розвитку захворювання можна досить чітко прослідкувати три стадії: декомпенсації, субкомпенсації та компенсації.
У разі гострих лабіринтитів із сприятливим перебігом захворювання і нормальним функціонуванням центральних відділів вестибулярного аналізатора всі три стадії патологічного процесу минають протягом 1 – 4 місяців. Інколи, з об’єктивних причин, процес компенсації затягується до 6 – 12 місяців.
Нормалізація функції лабіринту може проходити за рахунок периферійних або центральних компенсаторних механізмів – залежно від клінічної форми ураження лабіринту (серозна чи гнійна форма).
Оцінка процесу компенсації вестибулярної дисфункції повинна враховувати такі критерії, як суб’єктивні відчуття хворого (запаморочення), наявність та ступінь прояву спонтанних та експериментальних вестибулярних реакцій (ністагму), розлади статичної та динамічної рівноваги, стан слухової функції в динаміці, наявність загострення чи ремісії основного захворювання.
Критеріями декомпенсованої стадії є тяжкий ступінь прояву вестибулярних розладів, ремітуючий перебіг захворювання з частими нападами запаморочення, несприятливий клінічний прогноз щодо відновлення або нормалізації вестибулярної функції після проведеного адекватного лікування.
Хворі в стадії декомпенсації не можуть самостійно рухатися або переміщуються з великими труднощами, пов’язаними з різкими запамороченнями та розладами ходи. Стан хворого значно погіршується під час адекватних подразників – нахилів голови, тулуба, поворотів, поїздок у транспорті тощо.
Декомпенсована стадія відмічається на початку захворювання в разі гострих форм лабіринтиту або загострення хронічного процесу в лабіринті. Раптове однобічне випадіння функції лабіринту призводить до симптомокомплексу, який прийнято називати «лабіринтною атакою», або «присінковим шоком»: нудота, блювання, зміни пульсу та артеріального тиску, слинотеча, пітливість, відчуття жару чи холоду, запаморочення системного характеру, порушення ходи. Вегетативні прояви тривають, зазвичай, близько 3 – 5 днів, проте запаморочення та розлади рівноваги – приблизно 10 днів. Усе це супроводжується спонтанним лабіринтним ністагмом, спрямованим у бік здорового вуха, який за безпосереднього спостереження утримується 10 – 14 днів, а під час запису ЕНГ із закритими очима може реєструватися протягом кількох місяців, змінюючи свій напрямок у протилежний бік.
Експериментальні вестибулярні проби у хворих з лабіринтитом в декомпенсованій стадії не проводяться.
Залежно від вираженості вестибулярних порушень визначають три ступеня тяжкості загального стану пацієнта з метою диференційованого підходу надання медичної допомоги – легкий, середній та тяжкий ступінь.
В разі легкого ступеня хворі скаржаться на помірне системне запаморочення, легку нудоту. Відмічається незначне порушення рівноваги: нестійкість за «сенсибілізованої» проби Ромберга, незначне відхилення під час ходи прямою лінією із заплющеними очима. Визначається горизонтальний лабіринтний спонтанний ністагм І ступеня, спрямований у бік хворого вуха.
Середній ступінь тяжкості характеризується більш вираженим запамороченням обертового характеру, яке супроводжується нудотою, одно- чи дворазовим блюванням, порушенням ходи (зигзагоподібна хода), значнішими порушеннями статичної та динамічної рівноваги: нестійкістю в разі простої проби Ромберга, значнішими відхиленнями під час ходьби прямою лінією із заплющеними очима.
Визначається горизонтальний лабіринтний спонтанний ністагм І-ІІ ступеня, спрямований у бік здорового вуха. Проведення експериментальних проб обмежується через різко виражені вестибуло-сенсорні та вестибуло-вегетативні реакції і проводиться в середньому через 10 – 14 днів після стихання гострих вестибулярних розладів.
Тяжкому ступеню порушень відповідає клініка лабіринтної атаки: різке системне головокружіння, постійна нудота, багаторазове блювання, що посилюються в разі зміни положення голови, різкому порушенні рівноваги, неможливість самостійно переміщуватись. Хворі перебувають у ліжку з розплющеними очима. Визначається дрібно- чи середньорозмашистий горизонтальний, горизонтально-ротаторний спонтанний ністагм ІІІ ступеня, спрямований у бік здорового вуха. Відмічається значне порушення слуху, глухота. Проведення експериментальних проб є неможливим через різко порушений загальний стан хворого.
Стадія субкомпенсації може тривати від кількох місяців до кількох років (2 – 3 роки), а за несприятливих чинників (продовження отореї, рецидив холестеатоми, порушення ЦНС органічного або функціонального характеру) вона взагалі не переходить у компенсовану стадію. Перебіг ремітуючий або регресуючий.
У клінічній картині захворювання провідними є скарги на помірне запаморочення, постійне або періодичне, що виникає після фізичного та нервового перевантаження (їзди в транспорті, підйомах у ліфті, нахилах тулуба, різких поворотах голови, підйомі з ліжка) або в разі загострення гнійного процесу у вусі, легкі розлади статичної рівноваги, ходи, особливо в темряві. Ністагм і вестибулярні порушення не відмічаються. В разі експериментальних вестибулярних проб відмічається гіпо- чи гіперрефлексія легкого ступеня з гармонійними вестибулосоматичними реакціями.
В більшості хворих відмічається прогресуюче погіршення слухової функції. У цих хворих можуть періодично з’являтись ознаки посилення вестибулярної дисфункції після фізичної або психічної перевтоми або ж необережного вживання ліків, що знижують активність ЦНС: транквілізатори, нейролептики, антигістамінні препарати.
Компенсована стадія характеризується відсутністю скарг на запаморочення, відсутністю спонтанного, позиційного ністагму, нормальними показниками статокінетичної рівноваги.
Найчастіше компенсована стадія досить швидко наступає в разі гострих лабіринтитів і є досить стійкою.
У хворих з хронічними захворюваннями, які супроводжуються ураженням лабіринту, повна компенсація вестибулярної функції не розвивається. Під час поглибленого вестибулометричного обстеження у таких пацієнтів виявляють ознаки вестибулярної дисфункції.
Аудіологічна характеристика приглухуватості у хворих на тимпаногенний лабіринтит. Наступним моментом у діагностиці лабіринтиту є дослідження слухової функції. Під час діагностики слухових порушень у хворих на лабіринтит необхідно враховувати наявність таких критеріїв, як величина порогів повітрянопровідних і кістковопровідних звуків (більше 60 дБ і 40 дБ відповідно), характер аудіометричних кривих («нисхідний» тип, «обрив» кривих), величина диференційного порогу сприймання звуку (наявність або відсутність ФПНГ), наявність чи відсутність 100 % розбірливості мови та феномена парадоксального падіння розбірливості мови (ППР).
Констатація сенсоневральної або змішаної приглухуватості у хворих з ГГСО і ХГСО та вестибулярними порушеннями повинно розцінюватись як один із основних симптомів перебігу тимпаногенного лабіринтиту чи його наслідок (лабіринтна приглухуватість).
Поліпшення слуху в процесі лікування можливе в разі серозних форм, а повна нормалізація слухової функції можлива тільки у випадках гострого запалення середнього і внутрішнього вуха. В разі гнійних форм лабіринтиту визначається стійка втрата як вестибулярної, так і слухової функції з боку ураженого лабіринту (арефлексія лабіринту і глухота).
Лікування лабіринтиту
Лікування хворих на тимпаногенний лабіринтит передбачає обов’язкову елімінацію первинного вогнища у середньому вусі для попередження переходу серозного запалення лабіринту в гнійне, обмеженого – в дифузне, фунціональних змін нейросенсорних елементів внутрішнього вуха – в органічні, а також для попередження внутрішньочерепних ускладнень. Елімінація включає хірургічні, медикаментозні заходи та їх поєднання.
Хірургічне лікування лабіринтитів
Хірургічна тактика в разі тимпаногенного лабіринтиту відрізняється як за терміновістю проведення операції, так і за обсягом хірургічного втручання.
Для надання оптимальної хірургічної допомоги хворому на тимпаногенний лабіринтит необхідно визначити наступне:
1) характер і поширеність запального процесу в порожнинах середнього вуха (ГГСО чи ХГСО, наявність мастоїдиту, субперіостального абсцесу тощо);
2) наявність отогенних внутрішньочерепних ускладнень;
3) стан слухової функції.
Обсяг хірургічної допомоги хворим на гострий та хронічний гнійний середній отит, ускладнений різними формами лабіринтиту, нині визначається наступним переліком оперативних втручань:
І. Невідкладні втручання в разі гострого середнього отиту (ГГСО) та лабіринтиту.
1. Розширена мастоїдектомія проводиться хворим на ГГСО з мастоїдитом, ускладнений гострим дифузним серозним, гострим дифузним гнійним лабіринтитом та внутрішньочерепними ускладненнями.
2. Типова мастоїдектомія проводиться в разі ГГСО з мастоїдитом, ускладненим гострим дифузним серозним, гострим дифузним гнійним лабіринтитом.
3. У разі ГГСО, ускладненого гострим дифузним серозним або гострим дифузним гнійним лабіринтитами, без внутрішньочерепних ускладнень, виконується мірінготомія.
ІІ. Невідкладні втручання на середньому і внутрішньому вусі за наявності хронічного гнійного середнього отиту (ХГСО), ускладненого лабіринтитом.
1. Розширена невідкладна загальнопорожнинна операція проводиться у хворих на ХГСО з лабіринтитом та ознаками наявного чи загрожувального внутрішньочерепного ускладнення.
2. Типова невідкладна загальнопорожнинна операція проводиться у хворих на ХГСО, ускладнений гострим дифузним гнійним лабіринтитом.
3. Відстрочена до 1 доби сануюча операція проводиться у хворих на ХГСО, ускладнений гострим серозним дифузним лабіринтитом, некротичним лабіринтитом або обмеженим лабіринтитом.
4. Невідкладна лабіринтотомія виконується як завершальний етап розширеної загальнопорожнинної операції у хворих на ХГСО, ускладнений некротичним лабіринтитом (секвестрацією лабіринту).
5. Відстрочена лабіринтотомія виконується у хворих на ХГСО, ускладнений гнійним (гнійно-грануляційним) лабіринтитом з подальшою секвестрацією лабіринту, в термін, коли виявлено цей процес.
ІІІ. Планові сануючі втручання на середньому вусі в разі хронічного середнього отиту і лабіринтиту.
1. Планова сануюча операція виконується у хворих на ХГСО з випадінням слухової та вестибулярної функції хворого вуха після перенесеного гострого дифузного гнійного лабіринтиту.
2. Планова сануюча операція виконується у хворих на ХГСО з лабіринтним запамороченням на ґрунті хронічного дифузного лабіринтиту.
ІV. Слухополіпшувальні операції в разі хронічного гнійного середнього отиту, ускладненого лабіринтитом.
1. Одномоментна тимпанопластика проводиться у хворих на ХГСО у стадії ремісії, ускладненому обмеженим лабіринтитом (з фістулою, остеїтом) та компенсованою вестибулярною функ-цією.
2. Відстрочена тимпанопластика проводиться у хворих на ХГСО після перенесеного гострого дифузного серозного лабіринтиту або загострення обмеженого лабіринтиту (з внутрішньочерепними ускладненнями чи без них) за умови достатнього збереження функціонального резерву завитки.
Медикаментозна терапія при лабіринтиті
В разі тимпаногенного лабіринтиту показана інтенсивна медикаментозна терапія, яка, згідно з показаннями, є самостійним методом лікування або доповнює хірургічне втручання. Медикаментозна терапія, яка доповнює сануючу операцію, спрямована на елімінацію первинного вогнища інфекції та усунення вестибулярних розладів у хворого. На фоні дотримання хворим ліжкового режиму, абсолютного спокою, фармакотерапію розпочинають із обов’язкового призначення протизапальних препаратів – антибіотиків, сульфаніламідних препаратів. Важливим аспектом сучасного підходу до антибіотикотерапії в разі ГГСО і ХГСО та їх ускладненнях є повернення до традиційних антибіотиків першого покоління, а якщо стан хворого такий, що загрожує його життю, і використання найбільш сучасних. Враховуючи поширеність емпіричної антибіотикотерапії, необхідно використовувати в якості препаратів першого ряду антибіотики широкого спектру дії, які зарекомендували себе як найбільш безпечні. Лідером є пеніциліни, клавулати, цефалоспорини і макроліди. Якщо серед збудників ідентифіковано або припускається наявність анаеробів, використовують метронідазол або його аналоги.
В разі призначення антибіотикотерапії необхідно також враховувати проникнення препарату через гематоенцефалічний і гематолабіринтний бар’єр. Обов’язковою умовою комплексної терапії загостреного хронічного середнього отиту з лабіринтитом та іншими внутрішньочерепними ускладненнями є призначення антибіотиків, що проникають у кісткову тканину. Одним із компонентів лікування отогенної патології, особливо поєднаної, є антикоагулянтна терапія з використанням гепарину або фраксипарину, які сприяють вимиванню з мікроциркуляторних депо мікроорганізмів і забезпечують краще проникнення антибіотиків у вогнище запалення.
Поряд із застосуванням антибактеріальної терапії хворі з лабіринтитами потребують терапевтичних засобів, спрямованих на зниження збудливості вестибулярного аналізатора, блокування аферентної імпульсації з внутрішнього вуха, нормалізацію мікроциркуляції та зменшення гідробсу лабіринта.
В гострий період у разі надання невідкладної допомоги рекомендується застосовувати симптоматичні препарати – дегідратаційні, седативні, спазмолітичні, вегетотропні, що поліпшують кровопостачання лабіринту. Призначають, насамперед, ті ліки, які послаблюють чи зменшують страждання хворого і які вводяться парентерально. Пероральні форми ліків мають обмежене застосування, принаймні, до припинення нудоти і блювання.
Важливо усвідомити, що переважна більшість фармакологічних засобів, що гальмують діяльність ЦНС та зменшують лабіринтні розлади, значно сповільнюють процес компенсації. Тому до призначення пацієнтам седативних препаратів треба підходити строго індивідуально з урахуванням функціонального стану вестибулярного апарату, стадії захворювання (субкомпенсація, декомпенсація).
Хворим, у яких мають місце різко виражені лабіринтні розлади, термін захворювання становить від кількох днів до 1 тижня, призначають в/в 2мл 0,5 % розчину сібазону, або 2 мл апауріну чи 2 мл 0,5% розчину седуксену, антигістамінні препарати – 2 мл 1 % розчину димедролу, холінолітики – 0,5 – 1,0 мл 0,1% розчину атропіну чи 2,0 мл 0, 2 % розчину платифіліну, 2 – 3 рази на добу. Введення цих препаратів проводять протягом перших 2 – 4 днів, зменшуючи при цьому кратність їх уведення. Комбінацію препаратів дроперидолу (0,005г) та фентанілу (0,0001г) призначають в/м для усунення досить сильних вегетативних проявів.
У подальшому за наявності легкого запаморочення призначається кавінтон, стугерон або цінарізін, залежно від характеру вираженості змін у лабіринті: в разі гіпорефлексії – стугерон, гіперрефлексії – цінарізін. Доведена ефективність призначення предуктала (20 мг тричі на добу) та етроми – 30 (30 мг тричі на добу).
Враховуючи те, що в разі дифузних серозних форм запалення має місце гідропс лабіринту, застосовують осмотичні діуретики – 15% розчин маннітолу в розрахунку 1 мг на кг ваги хворого, препарати, що поліпшують реологічні властивості крові – 400 мл реополіглюкіну, 50 – 100 мл 4 – 7 % розчин гідрокарбонату натрію (соди) за схемою, нормалізують трофічні порушення в лабіринті – ноотропіл 60 мл в/в струйно, поліпшують мікроциркуляцію в завитці – в/в крапельно 5 мл тренталу (пентоксифіліну), розчиненого у 150 мл фізіологічного розчину хлористого натрію.
Все більше з’являється наукових публікацій про нові можливості в лікуванні хворих із запамороченнями отогенної етіології бетасерку (бетагістину). Вибір препарату зумовлений його можливістю збільшувати швидкість кохлеарного кровоплину, особливо в судинах завитки, активізацією мікроциркуляції, блокуванням Н/3-гістамінових рецепторів нейроепітеліальних клітин внутрішнього вуха. Бетасерк призначають по 24 мг 2 рази на добу, протягом 4 – 6 тижнів.
В разі захворювання на тимпаногенний лабіринтит визначаються різні за характером і величиною порушення загальної імунологічної реактивності, тому очевидна роль індивідуальної імунокорекції цієї категорії хворих. Оскільки імунна система у цієї категорії хворих зазнає значних навантажень і функціонує в умовах, близьких до критичних, особливу увагу слід приділяти імунокоригуючій терапії з призначенням імуномодуляторів за індивідуальною схемою.
Для досягнення більш швидкої і повної компенсації вестибулярної функції хворому в подальшому необхідно призначати ранню фізичну реабілітацію. Система реабілітаційних заходів спрямована на відновлення функції рівноваги, тренування очей і вироблення пропріоцептивної чутливості під час виконання фізичних вправ.
Віталій КРИВША НМАПО імені П.Л.Шупика Олександр ПЕЛЕШЕНКО НМАПО імені П.Л.Шупика
ХОЧЕТЕ ЗНАТИ БІЛЬШЕ – ПРОЧИТАЙТЕ:
1. Бабияк В.И., Ланцов А.А., Базаров В.Г. Клиническая вестибулология. – С. – Петербург: Гиппократ, 1996. – С. 176 – 193.
2. Борзов А.В., Николаев М.П. Трудности диагностики и врачебной тактики при сочетании гнойных внутричерепных процессов с воспалительными ЛОР-заболеваниями // Вестн. оториноларинголог. – 2002. – № 5. – С. 22 – 24.
3. Гаров Е.В. Диагностика и хирургическая тактика при фистулах лабиринта на фоне хронического гнойного отита с холестеатомой // Вестн. оториноларинголог. – 2000. – № 1. – С. 55-56.
4. Гарюк Г.І., Почуєва Т.І., Шевченко Т.В. Особливості сучасного перебігу отогенних внутрішньочерепних ускладнень // Журн. вушних, носових і горлових хвороб – 1999. № 3-с. – С. 293 – 296.
5. Лайко А.А. Скорая и неотложная помощь в детской оториноларингологии // Скорая и неотложная медицинская помощь. Под ред. И.С. Зозули, И.С. Чекмана. – К.: Здоров’я, 2002. – С. 565 – 580.
6. Мишенькин Н.В. Лабиринтит. // Руководство по отоларингологии. Под ред. И.Б. Солдатова. – М: Медицина, 1997. – С.132 – 137.
7. Мітін Ю.В. Отогенні внутрішньочерепні ускладнення // Ліки України. – 2002. – № 6 (36). – С.6 – 12.
8. Яшан О.І., Яшан І.А., Глух Є.В. Хірургічне лікування фістули лабіринту у хворих на хронічний холестеатомний середній отит // Журн. вушних, носових і горлових хвороб. – 2001. № 3. – С.193.