Дискинезии желчевыводящих путей (ДЖВП). Диагностика и лечение ДЖВП у детей
Значительный удельный вес среди заболеваний гепатобилиарной системы, особенно в детском возрасте, занимают заболевания функционального характера, которые предшествуют, сопровождают или усложняют органическую патологию.
Что такое Дискинезии желчевыводящих путей (ДЖВП)?
Дискинезии желчевыводящих путей (ДЖВП) – это функциональные нарушения моторики желчного пузыря и сфинктерного аппарата вследствие несогласованного, несвоевременного, недостаточного или чрезмерного сокращения желчного пузыря и (или) сфинктерного аппарата. Эта форма заболевания составляет около 70% всех болезней билиарной системы в детском возрасте.
Факторы в развитии ДЖВП
 Основными предрасполагающими факторами в развитии ДЖВП являются: характерное для детского возраста несовершенство регуляторных и иннервационных механизмов со стороны нервной системы; наследственно обусловленная высокая возбудимость и лабильность нервной системы с нарушением тонуса вегетативной нервной системы и мышечной слабостью. Следовательно, одним из основных патогенетических механизмов формирования ДЖВП является вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и сфинктерного аппарата.
Основными предрасполагающими факторами в развитии ДЖВП являются: характерное для детского возраста несовершенство регуляторных и иннервационных механизмов со стороны нервной системы; наследственно обусловленная высокая возбудимость и лабильность нервной системы с нарушением тонуса вегетативной нервной системы и мышечной слабостью. Следовательно, одним из основных патогенетических механизмов формирования ДЖВП является вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и сфинктерного аппарата.
Второй механизм формирования ДЖВП – гормональный. В регуляции желчеотделения большую роль играют интестинальные гормоны. Гастрин, холецистокинин, секретин, гормоны гипофиза усиливают сокращаемость желчного пузыря и расслабляют сфинктера Одди. В противоположность им глюкогон, кальцитонин, антихолецистокинин тормозят моторику желчного пузыря. В физиологических условиях процессы торможения и возбуждения саморегулируются. Неблагоприятные факторы, влияя на вегетативную нервную систему и гормональную регуляцию, приводят к нарушениям моторики и изменению физико-химических бактериостатических свойств желчи.
Типы дискинезии желчевыводящих путей
В зависимости от характера нарушений двигательной функции желчного пузыря и тонуса сфинктера Одди, выделяют следующие типы ДЖВП: гипертонически-гиперкинетическую и гипотонически-гипокинетическую.
Гипертонически-гиперкинетическая ДЖВП встречается у детей с повышенным тонусом парасимпатического отдела нервной системы. В большинстве случаев это первичная дискинезия, которая сочетается с неврозами, вегетативно-сосудистой дистонией, психосоматическим синдромом.
Клинические симптомы дискинезии желчевыводящих путей
Ведущим клиническим симптомом при гипертонически-гиперкинетической ДЖВП является приступообразная боль в области правого подреберья, иногда иррадиирующая в правое плечо, лопатку. Боль, как правило, появляется после погрешностей в диете, физической нагрузки, эмоционального стресса. Она не продолжительная, легко купируется спазмолитическими средствами. Во время приступа больной может быть беспокойным, у него отмечается тошнота, реже рвота, сердцебиение, головная боль, полиурия. При пальпации живота во время приступа и после него болезненность максимально выражена в точке проекции желчного пузыря (симптом Кера). Вне обострения пальпация живота безболезненна или отмечается незначительная болевая чувствительность в области правого подреберья. Увеличение печени отсутствует. Явления интоксикации, если они выражены, обусловлены основным заболеванием. В межприступном периоде дети чувствуют себя хорошо.
При гипокинетически-гипотоническом типе ДЖВП у детей отмечается преобладание симпатической иннервации.  Клинически у таких больных дискинезия проявляется постоянной неинтенсивной, ноющего характера болью в области правого подреберья, иногда – чувством тяжести, распирания в этой области. Под влиянием неблагоприятных факторов болевой синдром может усиливаться, однако приступы, напоминающие по интенсивности гиперкинетически-гипертоническую дискинезию, отмечаются крайне редко. На фоне боли у детей отмечаются диспептические явления: тошнота, горечь во рту, снижение аппетита. Пальпация живота определяет болезненность в области проекции желчного пузыря. Положительны симптомы Ортнера, реже Мюсси. Может пальпироваться увеличенная в размерах, но мягко-эластической консистенции, подвижная, безболезненная, динамичная печень, причем ее размеры уменьшаются или нормализуются после дуоденального зондирования или применения холекинетиков, что свидетельствует о холестазе.
Клинически у таких больных дискинезия проявляется постоянной неинтенсивной, ноющего характера болью в области правого подреберья, иногда – чувством тяжести, распирания в этой области. Под влиянием неблагоприятных факторов болевой синдром может усиливаться, однако приступы, напоминающие по интенсивности гиперкинетически-гипертоническую дискинезию, отмечаются крайне редко. На фоне боли у детей отмечаются диспептические явления: тошнота, горечь во рту, снижение аппетита. Пальпация живота определяет болезненность в области проекции желчного пузыря. Положительны симптомы Ортнера, реже Мюсси. Может пальпироваться увеличенная в размерах, но мягко-эластической консистенции, подвижная, безболезненная, динамичная печень, причем ее размеры уменьшаются или нормализуются после дуоденального зондирования или применения холекинетиков, что свидетельствует о холестазе.
Следует подчеркнуть, что при ДЖВП, кроме изменения моторики билиарных путей, происходят нарушения гомеостатического равновесия. В организме ребенка могут развиваться функциональные изменения в дыхательной, сердечно-сосудистой, нервной и других системах. Снижается концентрация липопротеидного комплекса желчи, значение которого в процессе переваривания весьма велико. Нарушение пищеварения способствует развитию дисбиоза, снижению синтеза витаминов.
Диагноз ДЖВП устанавливается на основании характерных клинических симптомов и подтверждается результатами лабораторно-инструментальных исследований, задачей которых является верификация заболевания, определение типа дискинезии и исключение воспалительных заболеваний билиарной системы.
Диагностика ДЖВП
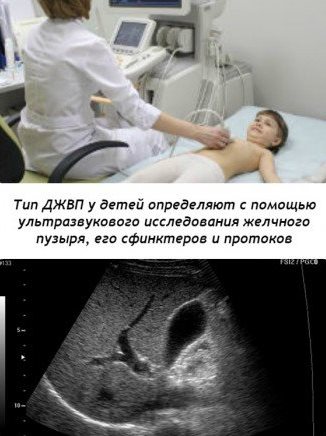 Наиболее информативным и современным методом является ультразвуковое исследование (УЗИ), позволяющее определить форму, размер желчного пузыря, выявить деформации; врожденные аномалии развития, конкременты в желчном пузыре и желчных протоках, выяснить тип дискинезий. Однако необходимо отметить некоторую субъективность этого метода, так как исследование желчного пузыря проводится однократно, без учета динамики его деятельности в условиях введения раздражителей, которые вызывают сокращение желчного пузыря. Такой упрощенный метод УЗИ привел к гипердиагностике ДЖВП. Для более информативной оценки моторики желчевыводящих путей определяется динамика изменения обьема желчного пузыря после желчегонного завтрака (нативные яичные желтки). Измерение осуществляется натощак и спустя 60 мин. Одной из ошибок, которые допускаются во время обследования, является оценка моторики желчного пузыря по данной методике с использованием в роли раздражителя сорбита, сметаны, шоколада и др.
Наиболее информативным и современным методом является ультразвуковое исследование (УЗИ), позволяющее определить форму, размер желчного пузыря, выявить деформации; врожденные аномалии развития, конкременты в желчном пузыре и желчных протоках, выяснить тип дискинезий. Однако необходимо отметить некоторую субъективность этого метода, так как исследование желчного пузыря проводится однократно, без учета динамики его деятельности в условиях введения раздражителей, которые вызывают сокращение желчного пузыря. Такой упрощенный метод УЗИ привел к гипердиагностике ДЖВП. Для более информативной оценки моторики желчевыводящих путей определяется динамика изменения обьема желчного пузыря после желчегонного завтрака (нативные яичные желтки). Измерение осуществляется натощак и спустя 60 мин. Одной из ошибок, которые допускаются во время обследования, является оценка моторики желчного пузыря по данной методике с использованием в роли раздражителя сорбита, сметаны, шоколада и др.
Информативным методом диагностики ДЖВП является фракционное многомоментное дуоденальное зондирование, которое позволяет оценить моторную функцию желчевыводящей системы. Суть этого метода заключается в том, что вместо 3-х классических порций желчи изучают 5 фракций (фаз) желчевыделения. Кроме этого, желчь изучают через 5-минутные интервалы, что позволяет оценить тонус и моторику, реактивность разных отделов внепеченочной желчевыделительной системы – сфинктеров Одди и Люткенса, мышц общего желчного протока и желчного пузыря. При зондировании используются 2 раздражителя: на первом этапе – 33% раствор магния сульфата, который имеет нейромускуляторное действие, затем – оливковое масло. Магния сульфат можно заменить ксилитом или сорбитом (10% раствор), оливковое масло – яичным желтком нативного куриного яйца.
Первая фаза – это время от момента попадания оливы зонда в 12-перстную кишку до появления желчи. Учитывают время выделения первой порции желчи, скорость вытекания порции «А», общий объем порции. Эта фаза характеризует состояние тонуса сфинктера Одди.
Вторая фаза – время закрытого сфинктера Одди, в норме составляет 4 – 6 минут. На этом этапе желчь не выделяется. Рефрактерный период: если он сокращается, это говорит о сниженном тонусе сфинктера Одди, если удлиняется – о гипертонии сфинктера.
Третья фаза (фаза порции «А») – это время от момента открытия сфинктера Люткенса. Эта фаза продолжается 3 – 5 минут, в течение которых выделяется до 3 – 5 мл светлой желчи с пузырной и общего желчного протока.
Четвертая фаза – пузырная (фаза порции «В») соответствует времени отделения пузырной желчи (с момента открытия сфинктера Люткенса и появления темно-оливковой желчи к моменту смены цвета последней на янтарно-желтый). Продолжительность пузырной фазы (рефлекс Мельтцера-Лайона) зависит от двигательной активности желчного пузыря, а количество желчи – от его тонуса. У здоровых детей возрастом 7 – 10 лет количество желчи не превышает 30 мл, у детей старшего возраста – 4 0 – 50 мл.
Пятая фаза – выделение порции «С» – при отсутствии рефлекса со стороны желчного пузыря, сразу после введения раздражителя (33% раствор сульфата магнезии) выделяется желчь золотисто-желтого цвета с печеночных протоков. Фаза произвольно ограничивается 10 – 15 минутами. В течение этого времени выделяется 10 – 20 мл желчи. Затем вводится второй раздражитель – яичный желток или растительное масло. В норме после этого снова начинает выделяться «печеночная» желчь. При неполном освобождении желчного пузыря и гипотонии его мышц после введения второго раздражителя можно получить дополнительную пузырную желчь (порция «В»).
Результаты фракционного многомоментного зондирования оформляются в виде протокола, в котором регистрируется продолжительность каждой фазы, объем желчи в каждой фазе, характер вытекания желчи (прерывистый, непрерывистый), выбросы желчи порции «В» в порцию «С», появление пузырной желчи после введения второго раздражителя; фиксируется наличие боли, тошноты, рвоты на разных этапах исследования. Рассчитывается скорость выделения желчи: в норме скорость выделения желчи порции «А» и «С» – 1 мл/мин, порции «В» – 1-1,5 мл/мин.
Из биохимических методов исследования для диагностики дискинезии наиболее информативно определение в порциях желчи «В» и «С» концентрации желчных кислот, холестерина и билирубина.
Рентгенографическое исследование (холецистография) является ценным методом исследования для диагностики дискинезий билиарной системы, однако инвазивность метода резко ограничивает его применение в педиатрической практике.
Лечение дискинезий желчевыводящих путей
В лечении дискинезий желчевыводящих путей значительную роль играет регулирование двигательного режима и положительный эмоциональный фон, щадящая диета. В диетотерапии рекомендуется дробное питание 4 – 5 раз в день, строгое соблюдение режима приема пищи, избежание переедания. Детям при любом типе дискинезий исключаются жаренные, острые блюда, жирные сорта мяса и рыбы, маринады, копчености, консервы, изделия из сдобного и слоеного теста. При гипертонически-гиперкинетическом типе ДЖВП рекомендуется ограничение в диете механических и химических раздражителей, продуктов, содержащих грубую клетчатку, газированных напитков, холодной или очень горячей пищи, мороженого, шоколада.
При гипокинетической дискинезии показано употребление продуктов, обладающих холекинетическим действием: растительные масла, молоко, сметана, сливки, неострый сыр, яйца всмятку и продукты, содержащие растительную клетчатку (капуста, свекла, морковь, огурцы, сливы, яблоки, абрикосы, черный хлеб). Некоторые продукты (яйцо, сливки, кефир с добавлением 2 – 3 чайных ложек растительного масла, отвар шиповника с ксилитом или сорбитом) желательно употреблять вечером за 1 час перед сном.
Терапия при ДЖВП
Медикаментозная терапия при ДЖВП направлена на нормализацию нейрогуморальных регуляторных механизмов желчеотделения, устранение дистонии вегетативной нервной системы и патологических рефлексов мускулатуры желчевыводящих путей.
Для нормализации функционального состояния нервной системы больным с гиперкинетически-гипертоническим типом дискинезией рекомендуется назначать седативные препараты, причем преобладающими должны быть фитосборы – отвары и настои корня валерианы, травы пустырника, пассифлоры, мелисы, плодов боярышника. Можно использовать препараты брома, беллатаминал, белласпон, неврин, фитосед. Выбор препарата и продолжительность лечения (2 – 4 недели) определяется степенью выраженности невротических расстройств.
При гиперкинетически-гипертонической дискинезии основу лечения составляют холеретики и холеспазмолитики. Чаще назначаются истинные холеретики: холензим, аллахол, никодин, берберин, гепабене, легалон, фламин. Все эти препараты (исключая аллахол) назначаются перед приемом пищи не более 2 – 3 недель, после чего препарат меняется. В качестве гидрохолеретиков рекомендуется применение слабоминерализованных минеральных вод (2-5 г/л): Моршинская, Поляна квасова, Лужанская. Воду следует принимать в теплом дегазированном виде за 1 час до еды.
Для снятия приступа боли при гиперкинетически-гипертонической дискинезии рекомендуется короткий курс спазмолитиков – папаверина, галидора, платифиллина, дротаверина. Хороший терапевтический эффект оказывает гастроцепин, который особенно показан детям с повышенной желудочной секрецией. При назначении спазмолитиков следует использовать не курсовое лечение, а недлительное лечение до полного купирования болевого синдрома, потому что при функциональных расстройствах курсовое лечение этими препаратами не гарантирует надежной профилактики приступа через 1 – 2 дня после их отмены.
Целесообразно также применение лекарственных растений, обладающих желчегонным действием: барбарис обыкновенный, бессмертник песчаный, кукурузные рыльца, мята перечная, календула лекарственная, шиповник майский. Учитывая сложный генез дискинезий целесообразно использовать не отдельные лекарственные растения, а сборы из них.
Основной курс лечения желчегонными препаратами может быть проведен в стационаре или амбулатории в течение месяца (со сменой препарата каждые 2 недели), причем за основу лечения использовать синтетические желчегонные средства на основе лекарственного сырья. Поддерживающая терапия проводится не менее 3-х месяцев (2 недели каждого месяца) дифференцировано с учетом типа дискинезий, преимущественно сборами лекарственных растений с обязательной сменой сбора каждые 2 недели.
Хороший терапевтический эффект имеет психотерапия, разные виды акупунктуры и физиотерапевтические методы лечения – тепловые процедуры, парафиновые аппликации, диа- и индуктотерапия, электрофорез со спазмолитиками, массаж воротниковой зоны, ЛФК по щадящей методике.
Более сложную проблему представляет лечение детей с гипокинетически-гипотонической дискинезией билиарной системы.
В первую очередь следует широко использовать мероприятия, направленные на повышение общего тонуса организма – лечебную физкультуру, водные стимулирующие процедуры, массаж. Назначаются тонизирующие препараты: настойка женьшеня, экстракт элеутерокока, настойка арамии (по 1 капле на год жизни), Магне В6.
Из желчегонных препаратов назначаются, прежде всего, вещества холекинетического действия: магния сульфат, сорбит, ксилит, маннит, растительные масла. Основной курс холекинетической терапии заключается в назначении 10 – 25% раствора ксилита или сорбита по 1 – 2 столовых ложки 3 раза в день за 30 минут до еды или растительного масла (лучше оливкового) по 1 десертной или столовой ложке 3 раза в день после еды в течение 3 – 4 недель. Одновременно проводят «слепые» зондирования (тюбажи) не реже двух раз в неделю в течение 1 месяца. В качестве холекинетика при проведении тюбажа могут быть использованы сырые яичные желтки (1 – 2), растительные масла в теплом виде по 15 – 30 мл, 25% раствор сорбита или ксилита по 30 – 50 мл, свекольный сок по 50 – 100 мл. При этом не следует использовать грелку, поскольку местные тепловые процедуры вызывают значительное спазмолитическое действие. По окончании курса холекинетической терапии назначают лекарственные растения в виде сборов (рябина обыкновенная, цветки ромашки, травы золототысячника, кукурузные рыльца, шиповник, календула).
Наряду с холекинетиками при гипотонически-гипокинетическом типе ДЖВП назначают холеретики (аллахол, холензим, хофитол, холивер, холагогум, циквалон).
Рекомендуются минеральные воды высокой минерализации (Нафтуся, Трускавецкая, Моршинская и др.), газированные в холодном виде, 2 – 3 раза в день в течение 1 – 1,5 месяца.
Хороший терапевтический эффект оказывают физиотерапевтические процедуры: диадинамотермия, электрофорез с сульфатом магнезии на область печени.
После выписки из стационара больному необходимо в течение 2 – 3 месяцев соблюдать щадящую диету с последующим переходом на общий стол. Два раза в год целесообразно провести курс желчегонной терапии, используя при этом сборы лекарственных растений, дифференцированных с учетом вида дискинезий.
Длительность диспансерного наблюдения детей с ДЖВП не менее 2-х лет. Показано пребывание в бальнеологических питьевых санаториях (1 раз в год), оздоровление в специализированном лагере санаторного типа.
СОВЕТУЕМ ПРОЧЕСТЬ:
1. Дитячі хвороби. (1999). За редакцією проф. В.М.Сідельникова і проф. В.В.Бережного. Київ: Здоров’я. С.259-260.
2. Дедерер Ю.М. (1989). Дискинезии желчевыводящих путей и возможности их ранней диагностики и лечения. Клиническая медицина, №7. С.24-30.
3. Подростковая медицина (1999). Под редакцией проф. Л.И.Левиной. Санкт-Петербург. С.326-330.
4. Денисов М.Ю. (2000). Практическая гастроэнтерология для педиатра. Москва. С.121-123.
5. Справочник по детской гастроэнтерологии. (1995). Под редакцией проф. Запрудной А.М. и проф. Волкова А.И. Москва: Медицина. 382 с.
Лидия КУРИЛО
доцент кафедры педиатрии №2
НМАПО им.П.Л.Шупика
Похожие материалы
-
 Девочка должна знать, когда она взрослеет об изменениях в своем организме
Девочка должна знать, когда она взрослеет об изменениях в своем организме
-
 Ритмокор у лікуванні дітей з розладами серцево-судинної системи
Ритмокор у лікуванні дітей з розладами серцево-судинної системи
-
 Гостра діарея. Лікування гострої секреторної діареї у дітей
Гостра діарея. Лікування гострої секреторної діареї у дітей
-
 Лікуванні дітей з патологією жовчовивідної системи
Лікуванні дітей з патологією жовчовивідної системи
-
 Діарея (пронос) у дітей. Сучасні методи лікування діареї
Діарея (пронос) у дітей. Сучасні методи лікування діареї