Первинна медико-санітарна допомога, вторинна і третинна – світовий досвід
Первинна медико-санітарна допомога (ПМСД) населенню передбачає консультацію, діагностику і лікування пацієнтів із захворюваннями, травмами та отруєннями; профілактичні заходи; направлення пацієнта для надання спеціалізованої і вузькоспеціалізованої висококваліфікованої допомоги, що надається переважно лікарем загальної практики – сімейної медицини (ЛЗП/СМ) в амбулаторно-поліклінічних закладах або вдома.
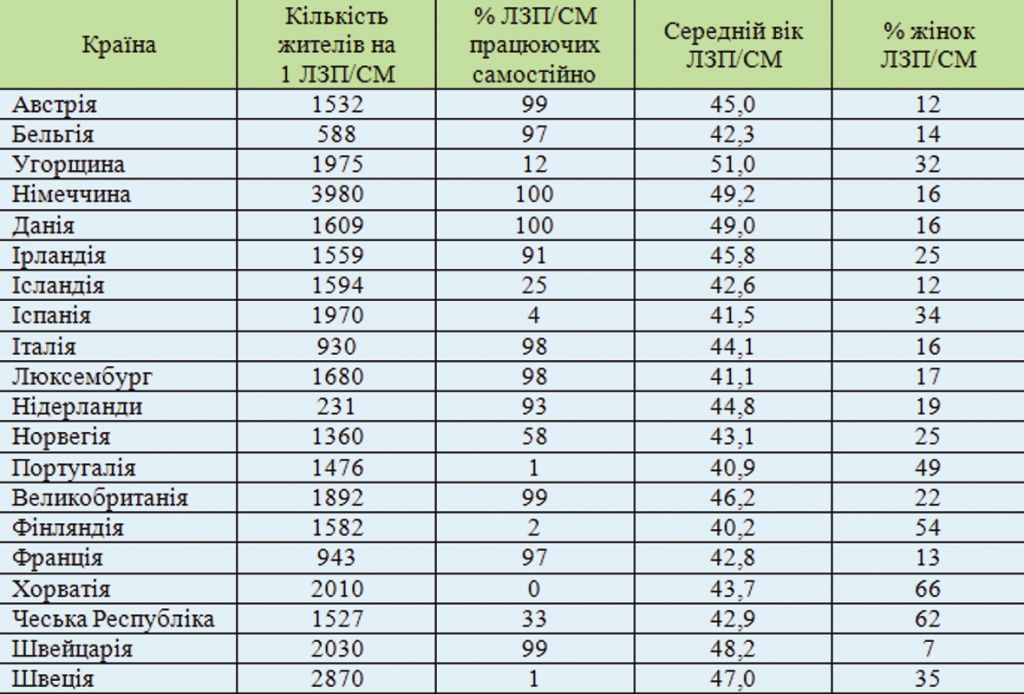
Середня кількість мешканців, що припадає на одного ЛЗП/СМ в європейських країнах, характеризується значними коливаннями.
Показник кількості ЛЗП/СМ у деяких країнах дуже низький (Німеччина, Швеція, Нідерланди, Швейцарія, Хорватія), хоча ці країни значно відрізняються щодо надання медичної допомоги. У Бельгії та Італії ЛЗП/СМ працюють і лікарі суміжних профілів.
Стан організації ПМСД у країнах Європи наведено на рис. 1 та у табл. 1.
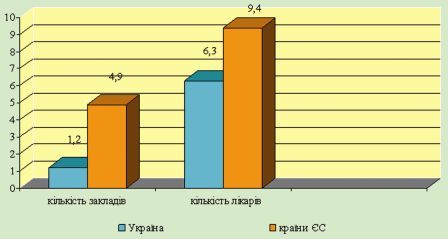
Рис. 1. Ресурси охорони здоров'я на первинному рівні в Україні та країнах Європи у 2007 р. (на 10 тис. населення)
У країнах Європи якість надання ПМСД населенню асоціюється з:
1. Рівнем витрат на надання ПМСД;
2. Високим рівнем забезпечення населення ПМСД;
3. Поліпшенням стану здоров’я населення.
У всіх країнах Євросоюзу ЛЗП/СМ становлять близько 20% загальної кількості лікарів, і якість надання ПМСД населенню асоціюється з: рівнем витрат на надання ПМСД; високим рівнем забезпечення населення ПМСД; поліпшенням стану здоров’я населення.
Так, в Албанії ПМСД представлена бригадами медико-санітарної допомоги, які очолюють ЛЗП/СЛ, що надають ПМСД у центрах і пунктах охорони здоров’я. Пацієнти мають право вибирати ЛЗП/СМ, послуги якого оплачуються Інститутом медичного страхування, що не заважає пацієнтам безпосередньо звертатися до лікарів вузьких спеціальностей. Однак у такому разі послуги лікарів оплачують готівкою. Власником медичних установ первинного рівня є національне або місцеве керівництво.
Становище лікарів загальної практики – сімейної медицини за параметрами густини, зайнятості, віку та статі (2008 р.)
У Білорусі ПМСД гарантується всьому населенню через різні установи. В сільській місцевості існує велика мережа медичних пунктів, де працюють медичні сестри, фельдшери і акушерки, та лікарські пункти, в яких працюють лікарі. У містах ПМСД населенню надається в поліклінічних відділеннях. Пацієнти приписуються до певних ЛЗП/СМ незалежно від їх переваг. Залишається широка мережа поліклінік за місцем роботи. Розробляється система щодо переходу до системи загальної лікарської практики як у містах, так і в селах.
У Болгарії ЛЗП/СМ надає населенню всебічну допомогу, включаючи діагностичну, лікувальну, профілактичну, реабілітаційну та медикосоціальну. Він також виконує функцію регулювання потоків пацієнтів на найбільш високий рівень медичного обслуговування. ПМСД переважно надається приватними постачальниками медичних послуг, які фінансуються з державного бюджету. Населення має вільний вибір сімейних лікарів і стаціонарних установ.
У Великобританії ЛЗП/СМ завжди працювали приватно, тобто без їх направлення пацієнти не могли звернутися до спеціаліста або стаціонару. З 1990 р. введено практику фондотримання, створено Раду лікарів загальної практики і Департамент первинної ланки Національної системи охорони здоров’я, мета яких – підвищити роль первинної ланки, що ґрунтується на загальній лікарській практиці – сімейній медицині в системі охорони здоров’я. До ЛЗП/СМ ставляться як до сімейного лікаря, існує окремий урядовий орган – Управління сімейною медициною, що оплачує роботу цієї ланки охорони здоров’я. ПМСД переважно надається ЛЗП/СМ, а також акушерками, общинними сестрами, зубними лікарями тощо.
У Казахстані, в порядку експерименту, ПМСД переводиться на роботу за принципом ЗП/СМ: сімейні лікарі разом з двома медичними сестрами обслуговують 1001-1200 осіб (300 – 350 сімей), оплата праці – до 2 ставок з диференціацією на обсяг і складність роботи і додатковою оплатою за чергування вдома у сільській місцевості (за відсутності швидкої допомоги).
У Канаді, в містечку з населенням близько 4000 осіб, працює хірург, інтерніст і 6 компетентних ЛЗП/СМ. Вони практикують у місцевому шпиталі потужністю 60 – 80 ліжок. Щоденний прийом ЛЗП/СМ 25 – 40 пацієнтів. У разі госпіталізації пацієнта сімейний лікар бере участь у наданні допомоги протягом усього терміну перебування його в шпиталі.
У Киргизстані сімейні лікарі мають як індивідуальну, так і групову практику на базі поліклінік, лікарень, станцій швидкої допомоги і приватних практик. Працедавцями є держава, страхові компанії, ЛПЗ, можлива приватна практика. Механізми практики, особливо в стаціонарах, поки не визначені. Декларується державна підтримка прав і безперервної освіти сімейних лікарів.
У Литві апробовано різні організаційні моделі закладів сімейної медицини – це кабінети сімейного лікаря, амбулаторії, центри первинного рівня медичної допомоги та поліклініки. Форми власності цих закладів теж різні. Найбільш ефективною державною моделлю є групова практика. З метою конкуренції держава проводила заохочення щодо створення приватних практик.
У Македонії існує 1200 пунктів, які надають ПМСД. Чверть із них розташована в сільській місцевості, де працює майже половина всього лікарського персоналу країни. ПМСД надається у відділеннях терапії, професійних захворювань, педіатрії, шкільної медицини, охорони здоров’я жінок і може доповнюватися первинною стоматологічною допомогою. Вона включає також профілактику туберкульозу, медсестринську допомогу вдома і загальну стоматологічну допомогу.
У Молдові функція первинної ланки охорони здоров’я спрямована на надання широкого спектру медичних послуг. Забезпечення населення ПМСД входить до обов’язків обласної адміністрації. ПМСД надається через мережу клінік і центрів охорони здоров’я, які пропонують обмежений вибір діагностичних, вакцино-профілактичних, невідкладних та екстрених послуг. Передбачається, що ця ланка повинна надавати певний мінімальний пакет послуг.
У Російській Федерації проводиться послідовна робота з укомплектування установ ПМСД, замінюючи дільничних терапевтів. Деякі з них ефективно виконують функцію регулювання потоків пацієнтів. У середньому близько 30% первинних звернень за медичною допомогою припадає на рівень первинної ланки, хоча більшість показників становить 8–10%. Продовжує впроваджуватися інститут сімейної медицини, спеціальність «ЛЗП/СЛ» впроваджується здебільшого в сільській місцевості.
У Румунії ПМСД населенню надають сімейні лікарі, які є незалежними працівниками охорони здоров’я, що укладають договори з національними фондами медичного страхування, але працюють у своїх кабінетах або клініках. Оплата їх праці проводиться за допомогою комбінованого механізму, подушного фінансування і за надані послуги. Право пацієнтів на вибір сімейного лікаря сприяє підвищенню конкурентності на ринку медичних послуг.
У Сполучених Штатах Америки розподіл медицини на окремі спеціальності призвела до спеціалізації охорони здоров’я населення. Створено Раду з сертифікації спеціальності сімейної медицини, принципи якої базуються на: безперервності допомоги; холістичному підході; неділимості проблеми; високій якості. Використовуються три принципові моделі роботи сімейного лікаря: лікар-диспетчер; самостійна практика зі спеціальності «Загальна практика – сімейна медицина»; робота в команді: сімейний лікар – терапевт, педіатр, хірург, акушер-гінеколог. Ставлення до сімейних лікарів забезпечують федеральні закони.
У Туреччині ПМСД надається в центрах охорони здоров’я, пунктах, центрах педіатричної допомоги і планування сім’ї, а також туберкульозних диспансерах. Система, спрямована на спеціалізовану допомогу, гальмується відсутністю координації між різними рівнями медичної допомоги; немає обмежень на госпіталізацію хворих, які звертаються безпосередньо до лікарень без направлень.
У Туркменистані ПМСД на засадах сімейної медицини така ж, як і в інших країнах. Усього від лікарівспеціалістів передано ЛЗП/СМ 53,4% усіх відвідувань, від служби швидкої допомоги – 40% викликів (57,2). Робочий день ЛЗП/СМ – 3 години в амбулаторії і 3 години на дільниці.
У Франції пацієнти вільно обирають ЛЗП/СМ і не приписані до нього постійно. Кожне відвідування лікаря оплачується пацієнтом за фіксованими розцінками. Витрати пацієнтів частково компенсуються державним медичним страхуванням, але постійно зростає частка, яка не компенсується. За бажанням пацієнтів можуть укладатися договори часткового страхування, які компенсують те, що не компенсується державним страхуванням. Постійно удосконалюється безперервність системи медичного обліку і зниження кількості направлень до лікарів-спеціалістів з приводу однієї і тієї ж проблеми.
У Хорватії ПМСД – це загальна медична і педіатрична допомога, яка надається через центри здоров’я (укомплектована ЛЗП/СМ, патронажними медичними працівниками і лікарями-діагностами), приватні лікарські практики (укомплектовані ЛЗП/СМ, педіатрами і гінекологами), центри екстреної медичної допомоги, центри надання медичної допомоги вдома (укомплектовані патронажними медсестрами) та аптеки. Лікарі з інших медичних служб також надають ПМСД.
Наталія КРИЗИНА
д.мед.н.
Державна установа «Інститутстратегічних досліджень МОЗ України», м. Київ
Бажаєте знати більше – прочитайте:
1. Арнаудова А. 10 вопросов о здравохранении в странах – новых соседях ЕС/А.Арнаудова. – Копенгаген: Европейское региональное бюро ВОЗ, 2005. – 292 с.
2. Вітенко І.С. Сімейна медицина: психологічні аспекти діагностики, профілактики і лікування хворих: навч. пос./І.С.Вітенко, О.Є.Чабан, О.О.Бусло. – Тернопіль: Укрмедкнига, 2002. – 186 с.
3. Іпатов А.В. Напрямки реформування первинної медикосанітарної допомоги в Україні: монографія/А.В.Іпатов. – Дніпропетровськ: ПОРОГИ, 2000. – 260 с.
4. Сімейна медицина: підручник: у 3 кн./О. М. Гиріна [та ін.]; за заг. ред.чл.кор.АМН України, проф.В.М.Москаленка, проф.О.М.Гаріної. – Кн.1: Організаційні основи сімейної медицини. – К.: Медицина, 2007. – 392 с.

