Терапевтичні ефекти взаємодії ліків і компонентів їжі
Взаємодія лікарських речовин і їжі на різних етапах фармакокінетики має практичне значення у лікуванні хворих, які тривалий час приймають ліки (людей з хронічною патологією, хворих похилого і старечого віку).
Під впливом деяких компонентів їжі порушуються всмоктування, розподіл і біотрансформації ліків, внаслідок чого не досягається терапевтична концентрація препарату в крові, що знижує очікуваний ефект.
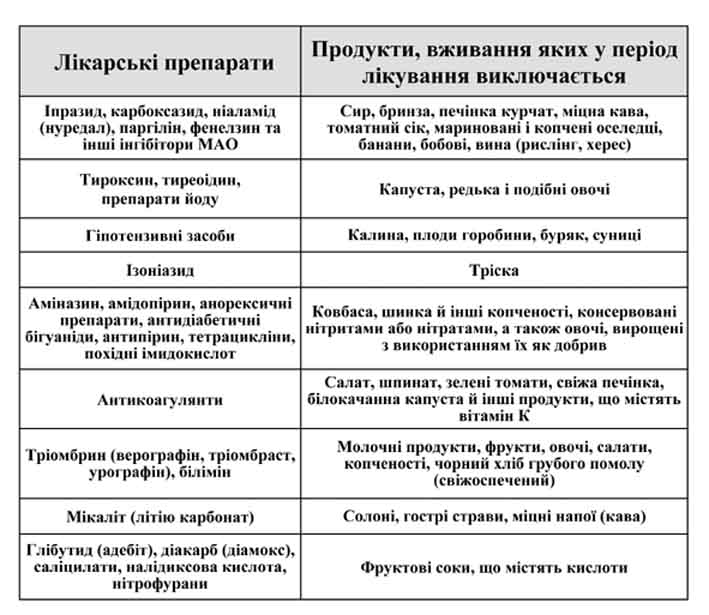
Таблиці 1, 2 ілюструють небажані сполучення харчових продуктів і лікарських препаратів, особливо небезпечних у разі тривалого їх використання.
Такі харчові продукти, як сир, бринза, печінка, оселедці мариновані і копчені, дріжджі, пиво, вина – рислінг і херес та деякі інші містять фізіологічно активну адреноміметичну речовину – тирамін, що викликає судинозвужувальний ефект. У звичайних умовах тирамін їжі інактивується в печінці моноамінооксидазою (МАО) шляхом окисного дезамінування. Але якщо попередньо вводити інгібітори МАО (токлобемід, іпразид, трансамін тощо), то внаслідок блокади ферменту МАО тирамін їжі залишається незруйнованим і виявляє свою адреноміметичну дію: викликає сильний головний біль, прискорює серцебиття, різко підвищує артеріальний тиск, аж до розвитку гіпертонічного кризу.Хворі, що приймають інгібітори МАО, повинні утримуватися від вживання їжі, що містить велику кількість тираміну.
Низка продуктів (банани, ананаси, арахіс, кропива, шпинат, інжир) містять судинозвужувальний амін-серотонін, у зв’язку з чим існує думка про необхідність виключення вживання вказаних продуктів за призначення інгібіторів МАО.
Харчові продукти, що містять багато вітаміну К (шпинат, білокачанна капуста, салат, зелені томати, свіжа печінка), значно послаблюють дію антикоагулянтів внаслідок їхнього антагонізму.
Продукти, що містять сірку (яйця тощо), в разі одночасного призначення хворим сульфаніламідів сприяють утворенню метгемоглобіну, внаслідок чого їх необхідно виключити з їжі під час проведення сульфаніламідотерапії.
Деякі овочі (капуста, редька) містять прогватрин, що має антитиреоїдні властивості, тому їх варто виключити із вживання хворим, які приймають тиреоідин, тироксин, препарати йоду.
В разі прийому анаболічних гормонів необхідно дотримуватися дієти з великим вмістом білку і солей кальцію (сир, молоко, яйця, м’ясо).
Таблиця 1. Небажане сполучення харчових продуктів і лікарських препаратів

Призначаючи гіпотензивні засоби, варто пам’ятати, що такі овочі та ягоди, як калина, горобина, буряк, суниці і деякі інші продукти посилюють гіпотензивний ефект.
Ряд препаратів (аміназин, амідопірин, антипірин, сульфаніламідні, антидіабетичні засоби, тетрацикліни) рекомендується призначати на тлі дієти, що виключає ковбаси, шинку й інші копченості, консервовані нітратами і нітритами, щоб уникнути утворення високотоксичних нітрозоамінів і канцерогенних амінів.
Несприятливо впливають на метаболізм багатьох лікарських речовин в організмі алкоголь (етиловий спирт) і алкогольні напої.
Великі дози алкоголю можуть спричинити спазм пілоруса, внаслідок чого у хворих уповільнюється евакуація шлункового вмісту, що призводить до зменшення швидкості всмоктування і біодоступності багатьох ліків – диазепаму, пеніцилінів, вітамінів.
Алкоголь змінює розподіл лікарських речовин в організмі, змінює фіксацію ліків на білках.
Найбільшу небезпеку створює одночасний прийом алкоголю з ліками, що метаболізуються оксигеназною системою печінки, такими як барбітурати (фенобарбітал, пентобарбітал), варфарин, толбутамід, мепробамат, карбамазепін, фенітоін. Внаслідок блокади алкоголем цитохрому Р450 концентрація в плазмі крові цих ліків збільшується, що сприяє посиленню фармакологічної, а також токсичної дії.
В організмі спирт як чужорідна речовина перетворюється (біотрансформується) за допомогою біологічно активних речовин (ферментів), що є каталізаторами більшості хімічних процесів. Спочатку в реакцію вступає фермент алкогольдегідрогеназа, яка окислює спирт до альдегіду, потім фермент альдегіддегідрогеназа перетворює його в ацетальдегід, своєю чергою ацетальдегід перетворюється в оцтову кислоту, яка активно використовується організмом в обміні речовин.
Є ліки, які уповільнюють окислення спирту до оцтової кислоти, внаслідок чого в крові накопичується ацетальдегід, який отруює організм людини. На цьому принципі ґрунтується один з методів лікування алкоголізму. Хворому дають лікарський засіб, що містить дисульфірам (тетурам, еспераль тощо), який блокує фермент алкогольдегідрогеназу, і тому біотрансформація спирту припиняється на стадії утворення ацетальдегіду, який викликає отруєння.
Слід пам’ятати, що навіть невелика доза алкоголю в процесі лікування деякими препаратами (протидіабетичні сульфаніламіди, левоміцетин, гризеофульвін, метронідазол) спричиняє «антабусний ефект» (головний біль, почервоніння шкіряного покриву, нудота, блювота, запаморочення), внаслідок порушення метаболізму етанолу в організмі.
Етанол протипоказаний під час лікування антибіотиками в зв’язку з тим, що в такому разі прискорюється їх детоксикація і знижується концентрація в тканинах. Етанол посилює токсичність сульфаніламідних препаратів і протигельмінтних засобів. Він несумісний з антикоагулянтами, протисудомними ліками, протидіабетичними, сульфаніламідами та іншими лікарськими засобами.
Таблиця 2. Обмеження прийому харчових продуктів для профілактики небажаних реакцій
Етанол посилює дію гістаміну, снодійних, аміназину, похідних бензодіазепінів, трициклічних антидепресантів, значно підвищує токсичність барбітуратів, спотворює дію тавегілу.
Прийом алкоголю посилює шкідливу дію аспірину на слизову оболонку шлунка.
Алкоголь стимулює мікросомальну систему, що окислює етанол, у печінці й у стінці кишечнику, що може сприяти утворенню в процесі метаболізму ліків канцерогенних сполук і активуванню проканцерогенів у канцерогени.
Хронічні хворі на алкоголізм характеризуються підвищеною толерантністю до низки лікарських засобів у тверезому стані і зниженою – у стані сп’яніння (зокрема, до мепробамату, варфарину, пентабарбіталу, дифеніну тощо). Одночасне вживання алкоголю особливо небезпечне під час лікування аміназином (ларгактилом), хлорпромазином та іншими фенотіазинами, амітриптиліном, барбітуратами, букарбаном, вермоксом, галоперидолом, глібенкламідом (манінілом), діазепамом (реланіумом, седуксеном), дипразимом (піпольфеном), іпразидом, кокарбоксилазою, інгібіторами МАО, клофеліном (гемітон, катапресаном, клонідином), левомізолом (декарисом), левомепразином (тизерцином), нітрогліцерином та його пролонгованими формами (нітрат, сустак та інші), нітрофуранами, ноксироном, пімозидом, парацетамолом (ацетамінофенолом), перитолом, рауседилом, резерпіном, саліцилатами, сульфамідами, тавегілом, молсикамом, еленіумом тощо.
Таким чином, взаємодія алкоголю з лікарськими засобами становить значну небезпеку для організму хворого, тому варто заборонити вживання алкогольних напоїв в разі прийому лікарських засобів.
Відомо, що ефективність лікарських препаратів, їх фармакодинаміка значною мірою залежать від стану внутрішнього середовища організму, його активної реакції. Водночас, за багатьох хронічних захворювань, а також у майже третини людей літнього і старечого віку виявляється компенсований ацидоз, передумовами для виникнення якого є зниження інтенсивності обмінних і окисних процесів, розвиток тканинної гіпоксії, зниження функціональних можливостей дихальної, серцево-судинної системи, нирок.
Корекція прихованих проявів ацидозу в організмі можлива за рахунок раціонального харчування. Раціональне харчування в значній мірі нормалізує кислотно-лужний баланс і сприяє підтриманню на належному рівні метаболічних процесів в організмі. В зв’язку з цим привертають увагу продукти харчування, які впливають на кислотно-лужний баланс.
Харчові продукти, що позитивно впливають на метаболізм, поділяються на продукти з переважним вмістом кислотоутворювальних елементів та з перевагою лужноутворювальних елементів.
До продуктів з переважним вмістом кислотоутворювальних елементів належать продукти, багаті на білок, – м’ясо, риба, яйця, сири (домашні та тверді), кукурудза, чечевиця, мука, пшениця, білий хліб, крупа вівсяна, рис, горох, пшоно, сало, масло, журавлина, сливи.
Продукти білкового харчування, які містять значну кількість органічного фосфору та сірки, в процесі метаболізму з них утворюється велика кількість кислих еквівалентів сірчаної та фосфорної кислот, які потім виділяються з організму у вигляді солей, що зв’язують лужні еквіваленти. Багато продуктів харчування (особливо жири) в разі їх споживання сприяють накопиченню в організмі кетонових тіл, що призводить до розвитку ацидозу.
Серед деяких продуктів рослинного походження (буряк, помідори, морква, картопля, яблука, груші, виноград), а також у молочних продуктах міститься багато лужних солей слабких органічних кислот, що змінюють кислотно-лужний баланс організму в лужний бік.
Тривале одноманітне харчування впливає на кислотно-лужний баланс. Перевага в харчуванні ацидотичних або лужних продуктів призводить до порушення в різних видах обміну, що не може не впливати на кінетику ліків.
Це необхідно враховувати в разі призначення ліків, що змінюють реакцію внутрішнього середовища організму. Їжа, що містить велику кількість лужних еквівалентів (молоко, овочі, багато фруктів і ягоди), сприяє виведенню з організму і послаблює дію кислих ліків (ацетилсаліцилової кислоти, фенілбутазону, фенобарбіталу тощо). Їжа, багата на кислі еквіваленти (м’ясо, яйця, сир, хліб, борошняні вироби, сливи, журавлина), навпаки, посилює дію кислих лікарських засобів.
Тривалий прийом ліків може викликати порушення стану харчування хворого. Так, психотропні препарати (транквілізатори, антидепресанти, інгібітори МАО, трициклічні антидепресанти, препарати літію) підвищують апетит і можуть призвести до ожиріння.
До препаратів, що викликають зниження апетиту, належать хіміотерапевтичні засоби (викликають нудоту, блювоту), неоміцин, колхіцин, проносні (порушують всмоктування і переварювання їжі).
Необхідно мати на увазі, що у хронічних хворих, особливо людей похилого і старечого віку, часто зустрічається зумовлене ліками недостатнє засвоєння окремих інгридієнтів їжі.
Тривалий прийом салуретиків під час лікування артеріальної гіпертензії або серцевої недостатності у пацієнтів похилого і старечого віку призводить до медикаментозної гіпокаліємії, розвитку якої сприяє дефіцит калію в дієті, а також прийом інших ліків (зокрема, проносних). Зниження вмісту калію в старечому організмі є фактором ризику розвитку дигіталісної інтоксикації, порушення серцевого ритму, м’язової слабкості. Небажані побічні ефекти ліків можна коригувати за допомогою дієти (табл. 3).
Таблиця 3. Використання продуктів харчування для профілактики побічних реакцій лікарських препаратів
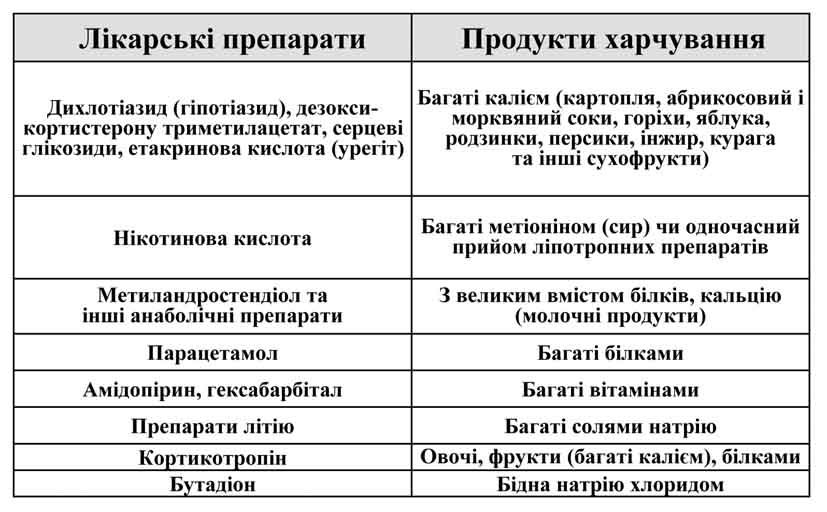
Так, серцеві глікозиди, сечогінні засоби, кортикостероїди необхідно призначати на тлі дієти, багатої на солі калію (картопля, абрикоси, родзинки, інжир, горіхи, персики, курага).
У разі призначення анаболічних гормонів рекомендується дієта, що містить велику кількість білку і солей кальцію.
Особливої уваги вимагає достатнє забезпечення раціону хворих з хронічною патологією та хворих похилого і старечого віку такими біологічно активними речовинами, як вітаміни і мінеральні компоненти. Це пов’язано з тим, що призначення багатьох лікарських засобів підвищує у них потребу у вітамінах, що на тлі гіповітамінозу, який виникає з віком, може значно погіршити перебіг і прогноз захворювання.
Для зменшення небажаних реакцій між ліками і харчовими інгредієнтами на різних етапах фармакокінетики і метаболізму необхідно дотримуватися режиму прийому ліків і їжі.
Відомо, що лікарські засоби в травному тракті можуть вступати в хімічну і фізичну взаємодію зі складовими частинами їжі, утворюючи нерозчинні, а, отже, такі, що не всмоктуються, комплекси. Наприклад, антибіотики тетрациклінового ряду, прийняті після молочної їжі, утворюють із солями кальцію хелатні сполуки, які мало всмоктуються, що призводить до ослаблення антимікробної дії препарату. Тому, в разі призначення тетрациклінів хворим виключають з дієти вказані продукти.
Препарати кальцію, прийняті після їжі, можуть з’єднуватися в шлунку із оксалатною, оцтовою, вугільною кислотами, а в кишечнику – з жирними кислотами, і переходити у важкорозчинні сполуки, у зв’язку з чим ці препарати рекомендується призначати за 30 хв до їди.
Наявність їжі в шлунку зменшує біодоступність ацетилсаліцилової кислоти. Тому для досягнення терапевтичного рівня в крові її варто призначати за 30 хв до їди. Для усунення подразнювальної дії на шлунок таблетки рекомендується подрібнювати і запивати водою (1/3 склянки) чи крохмальним слизом.
Метаболізм сульфаніламідів починається в слизовій оболонці травного тракту шляхом ацетилювання, що призводить до втрати їхньої хіміко-терапевтичної активності. Так, норсульфазол під дією кислого вмісту шлунка й уповільнення евакуації ацетилюється в шлунку до 51%. У зв’язку з цим сульфаніламіди раціонально приймати натще, запиваючи лужними розчинами.
Їжа уповільнює абсорбцію і погіршує біодоступність хінідину. Під час прийому сульфату хінідину за 30 хв до вживання їжі максимальна концентрація його в крові відзначається через 1–3 години, а в разі призначення через 15 хв після їди – через 3–6 годин, чим і пояснюється менша частота і вираженість побічних ефектів хінідину в разі прийому з їжею.
На засвоєння лікарських засобів негативно впливає додавання до них з метою корекції неприємного смаку різних соків і напоїв.
У разі запивання вишневим, порічковим та іншими ягідними сиропами різко сповільнюється всмоктування хлориду кальцію, амідопірину, ібупрофену, фуросеміду, тетрациклінів, ізоніазиду. Більшість фруктових і овочевих соків містить органічні кислоти, тому вони можуть нейтралізувати дію чутливих до кислот антибіотиків (еритроміцин та інші макроліди, ампіцилін, пеніциліни) і багатьох інших лікарських засобів, і навпаки, посилити фармакологічний ефект похідних саліцилової кислоти, барбітуратів, адебіту, невіграмону, діакарбу, нітрофуранів.
Не варто приймати ліки одночасно з чаєм чи кавою. Кофеїн, що міститься в них, зв’язується з рядом препаратів (аміназин, хлорпромазин, галоперидол), уповільнюючи їх всмоктування, потенціює фармакологічний ефект ненаркотичних аналгезуючих препаратів (парацетамолу, ацетилсаліцилової кислоти).
Чай містить багато таніну, різних дубильних речовин, які утворюють важкорозчинні сполуки з аміназином, галоперидолом, препаратами, що містять алкалоїди (папаверином, морфіном, кодеїном, атропіном).
Теофілін, що міститься в каві, розширює судини ниркових клубочків і посилює діурез, що сприяє більш швидкому виведенню із сечею тих ліків (ампіциліну, стрептоміцину сульфату тощо), що виділяються шляхом фільтрації в ниркових канальцах.
Для усунення подразливої дії на слизову оболонку шлунка і кишечнику деяких лікарських засобів, прийнятих на порожній шлунок (до їжі), рекомендується:
• таблетки подрібнювати (чи розкушувати) і розчиняти;
• запивати водою 1/3 – 1/2 склянки, а ще краще крохмальним слизом;
• прийом ряду лікарських засобів (бісакодил, цефалексин, солі калію, заліза, тетрациклін, фторид натрію, пеніциламін тощо) має здійснюватися за 3 години до чи після прийому молочних продуктів;
• зменшити подразнювальну дію ацетилсаліцилової кислоти і сульфаніламідів можна одночасним прийомом з ними натрію бікарбонату (соди) чи лужних мінеральних вод;
• наступні медикаменти рекомендується запивати значною кількістю рідини (води) – не менше 200 мм: амоксицилін, лінкоміцин, фенопрофен, солі заліза, флюраурацил, клофелін, антибіотики з групи макролідів, фенілбутазон, калій, тетрацикліни, теофілін, соляна кислота;
• молоком можна запивати наступні лікарські препарати: індометацин, дифенін, фурадонін, глюкортикостероїдні гормони, трихопол, резерпін;
• ліки не слід запивати соками, тому що кислі фруктові й овочеві соки можуть нейтралізувати еритроміцин, ампіцилін, циклосерин, і, навпаки, посилити фармакологічний ефект похідних саліцилової кислоти, барбітуратів, адебіту, невіграмону, диакарбу, нітрофуранів. Ягідні соки уповільнюють всмоктування кальцію хлориду, амідопірину, ібупрофену, ізоніазиду, фурасеміду;
• чай і кава змінюють фармакологічну активність багатьох ліків;
• більшість лікарських засобів найраціональніше запивати 50–100 мл кип’яченої чи дистильованої води.
У разі призначення комплексної терапії хронічним хворим та хворим старших вікових груп необхідно враховувати побічні ефекти, що можуть виникнути під час взаємодії ліків і можливості їхньої модуляції харчовими інгредієнтами.
У лікуванні таких хворих необхідно брати до уваги наступні аспекти взаємодії:
• Тривалий прийом лікарських препаратів у результаті взаємодії ліків з харчовими інгредієнтами може викликати низку ускладнень і побічних реакцій, що обтяжують перебіг основного захворювання. У низці випадків відсутність позитивного ефекту від проведеної терапії у хронічних хворих, хворих літнього і старечого віку може бути обумовлено взаємодією прийнятих лікарських засобів із харчовими інгредієнтами. Адекватна корекція дієти в таких випадках є необхідною умовою для досягнення позитивного ефекту проведе-ної терапії.
• Порушення харчування, що спостерігається в таких хворих, може бути викликане тривалим прийомом ліків.
• Ефективність проведеного лікування значною мірою визначається суворим дотриманням відповідного режиму прийому їжі і лікарських засобів.
Таким чином, під час лікування хворих, які протягом тривалого часу приймають медикаментозну терапію, необхідно враховувати взаємозв’язок між призначуваними ліками і їжею, що може змінити як засвоюваність компонентів їжі організмом хворого, так і ефективність прийнятих ліків.
Знання і врахування біохімічних механізмів сумісності лікарських речовин з окремими продуктами харчування, дотримання фізіологічних харчових режимів з метою реалізації найбільш сприятливих ефектів ліків, що призначаються, будуть сприяти зниженню небажаних побічних ефектів і оптимізації лікування хворих із різнобічною патологією, особливо з хронічною і хворих похилого та старечого віку.
Ліана КУПРАШ, Тетяна ПУПИШЕВА, Олена КУПРАШ

