Гостра діарея. Лікування гострої секреторної діареї у дітей
Незважаючи на незаперечний успіх оральної регідратаційної терапії (ОРТ), впродовж років гостра діарея залишається важливою причиною смертності дітей. Два нових досягнення в лікуванні захворювань, які супроводжуються діареєю, – новий склад розчину для оральної регідратації (POP), що містить низькі концентрації глюкози та солі, а також успіх у застосуванні додатків цинку – можуть ще більше знизити дитячу смертність.
Нові методи, що застосовуються на додаток до профілактики й лікування дегідратації з використанням належних рідин, годуванням груддю, забезпеченням продовження годування та селективним застосуванням антибіоти-ків, зменшать тривалість і тяжкість епізодів діареї та частоту їх виникнення.
У цій статті описані принципи та практики лікування діареї інфекційного генезису, особливо у дітей молодшого віку. Призначається для педіатрів і лікарів первинної ланки, в тому числі сімейних лікарів, особливо тих, які працюють у закладах з обмеженим доступом до швидкої лабораторної діагностики.
______________________
СКОРОЧЕННЯ
РАТН Програма оптимальних технологій в охороні здоров’я
в/в Внутрішньовенно
в/м Внутрішньом’язово
ВООЗ Всесвітня Організація Охорони Здоров’я
ЕГКП Ентерогеморагічні кишкові палички
ЕТКП Ентеротоксигенні кишкові палички
МОЗ Міністерство охорони здоров’я
РОР Розчин для оральної регідратації
ОРТ Оральна регідратаційна терапія
РДН Рекомендована добова норма
СЕС Санітарно-епідеміологічна станція
СНІД Синдром набутого імунодефіциту
ЮНІСЕФ Дитячий Фонд ООН
Незважаючи на останні успіхи у вдосконаленні водопостачання та каналізації, поліпшення у питанні ведення випадків захворювань, а також пропагуванні принципів гігієни в минулі роки, діарейні захворювання залишаються причиною смертності, якій можна запобігти, особливо серед дітей до 5 років.
Хоча протягом останнього десятиріччя економічна ситуація почала поліпшуватися, частина населення продовжує жити в бідності, яка асоціюється з поганими житловими умовами та великим скупченням людей; деякі громади не мають в достатній кількості чистої води, не мають системи видалення фекальних відходів із санітарною обробкою, відсутні холодильники для зберігання харчових продуктів – все це збільшує частоту діареї. Бідність також обмежує можливості надання збалансованого за поживними речовинами та за віком харчування або модифікації дієти в разі настання діареї задля пом’якшення та заміщення втрат поживних речовин.
Нещодавні досягнення в лікуванні захворювань, які супроводжуються діареєю, нова рецептура орального регідратаційного сольового розчину (POP), що містить низькі концентрації глюкози та солі, а також успіх у застосуванні додатків цинку, надають можливість ще зменшити тягар діарейних захворювань для громадського здоров’я та економіки. Нові методи, що застосовуються на додаток до профілактики й лікування дегідратації з використанням належних рідин: годування груддю, забезпечення продовження годування та селективне застосування антибіотиків зменшать тривалість і тяжкість епізодів діареї та частоту їх виникнення.
Медичні працівники, які працюють у поліклініках та інших закладах амбулаторної допомоги, є невід’ємним елементом пропаганди та впровадження вдосконаленого лікування діареї. З інформацією, поданою в цій статті, ви будете добре підготовлені до використання сучасних змін у лікуванні діареї. Цей документ має на меті акцентувати увагу на ролі надання збільшених об’ємів рідини, включно з розчином POP, продовженні годування та впровадження застосування додатків цинку як частини комплексного лікування діареї.
ДІАРЕЯ – це рідке або водянисте випорожнення щонайменше тричі за 24-годинний період.
Консистенція випорожнення більш важлива, ніж його частота. Часте виділення сформованого стулу не є діареєю. Немовлята, що живляться тільки грудним молоком, мають частий м’який, «тістоподібний» стул; це також не діарея.
У разі, якщо швидке проведення лабораторної діагностики неможливе, найбільш раціонально організувати лікування діареї на підставі клінічного типу захворювання, який легко визначається під час першого обстеження дитини. Можна виділити кілька клінічних типів діареї:
• Гостра водяниста (секреторна) діарея (включаючи холеру), яка триває кілька годин або днів: основною небезпекою є дегідратація та електролітні порушення.
• Гостра інвазійна діарея (з кров’ю або іншими домішками): основними небезпеками є пошкодження слизової оболонки кишечника, сепсис і розлади харчування; також можуть виникати інші ускладнення, включаючи дегідратацію.
• Персистуюча (хронічна) діарея, триває 14 днів чи довше: основною небезпекою є розлад харчування та серйозні інфекції позакишкової локалізації; також може виникати дегідратація.
Лікування кожного типу діареї повинне запобігати або усувати основну (-і) небезпеку (-ки), що властиві цьому типу захворювання.
У разі діареї має місце підвищена втрата води та електролітів (натрію, хлоридів, калію та бікарбонатів) із рідкими випорожненнями. Вода та електроліти також втрачаються з блюванням, потом, сечею та під час дихання.
ДЕГІДРАТАЦІЯ виникає, коли ці втрати перевищують надходження до організму і не заміщуються адекватно, внаслідок чого розвивається дефіцит води та електролітів. Об’єм рідини, що втрачається з випорожненнями впродовж 24 годин, може коливатися від 5 мл/кг маси тіла (близько норми) до 200 чи більше мл/кг маси тіла. Концентрація та кількість втрачених електролітів також відрізняються. Найпоширенішими причинами дегідратації є інфікування ротавірусом, ентеротоксигенною кишковою паличкою (ЕТКП) – Escherichia coli та під час епідемії – холерним вібріоном Vibrio cholerae серогруп 01 або 0139. Ступінь дегідратації визначається залежно від ознак і симптомів, що відображають об’єм втрат рідини.
На ранніх стадіях дегідратації немає жодних ознак або симптомів. Вони виникають у разі посилення дегідратації. Спершу ознаки та симптоми включають: спрагу, неспокійну поведінку або підвищену збудливість, зниження тургору шкіри, западання очей та тім’ячка (у немовлят). У разі тяжкої дегідратації ці явища стають більш вираженими, й у пацієнта можуть виникнути ознаки гіповолемічного шоку, в тому числі: порушення свідомості, зменшення виділення сечі, прохолодні вологі кінцівки, швидкий та слабкий пульс (пульс на променевій артерії може не визначатися), низький артеріальний тиск або такий, що не визначається, та периферичний ціаноз. Якщо терміново не розпочати регідратацію, швидко настає смерть.
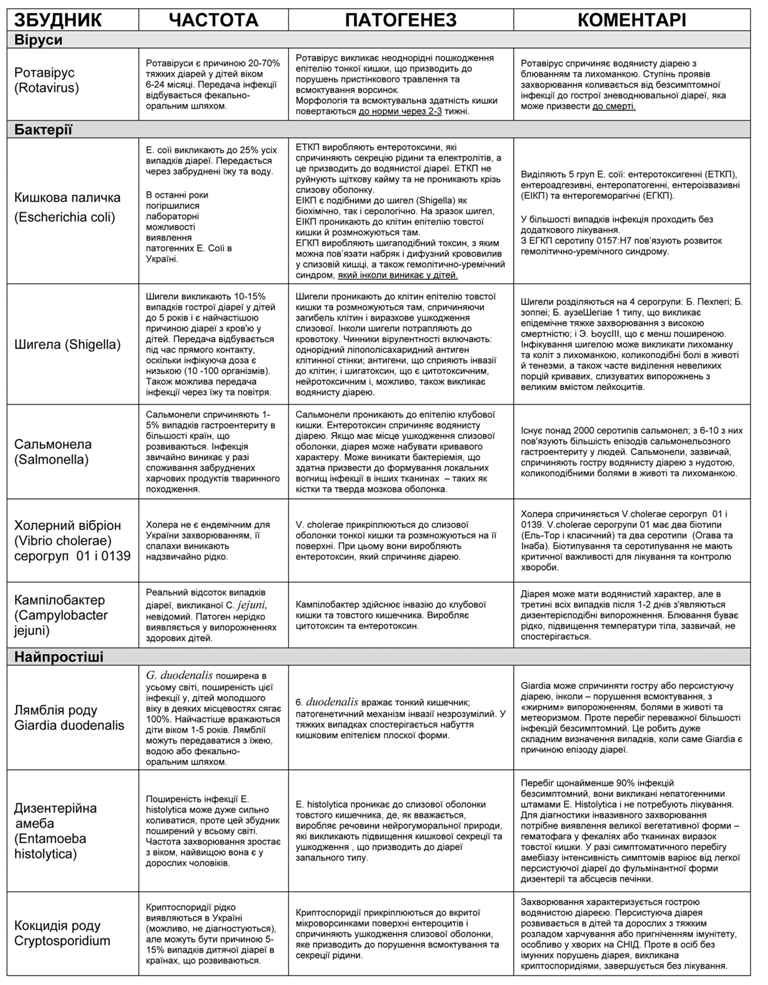
Основні збудники гострої діареї інфекційної природи у немовлят і дітей
До найпоширеніших збудників діареї інфекційної природи належать віруси, бактерії та паразити. Їхні властивості представлені в таблиці 1.
Таблиця 1. Основні збудники гострої діареї інфекційної природи у немовлят і дітей
Оцінка стану дитини з діареєю
Стан дитини, що має діарею, необхідно оцінити на наявність дегідратації, діареї з кров’ю, персистуючої діареї, порушення харчування та серйозних інфекцій позакишкової локалізації, щоб можна було розробити належний план лікування та реалізувати його без затримок. Інформація, отримана під час оцінювання стану дитини, повинна реєструватися у відповідних формах.
Збирання анамнезу
Розпитайте матір або іншу особу, що здійснює догляд за дитиною, про таке:
• тривалість діареї;
• присутність крові у випорожненнях;
• кількість епізодів водянистого випорожнення на день;
• кількість епізодів блювання;
• наявність лихоманки, кашлю або інших серйозних проблем;
• практику вигодовування до хвороби;
• тип і об’єм рідини (включно з грудним молоком) та їжі, що споживалися під час хвороби;
• фармацевтичні препарати або інші засоби, що їх приймала дитина;
• анамнез щеплень;
• коли останній раз у дитини було сечовиділення? Скільки разів було сечовипускання протягом останньої доби? Останніх 6 годин?
Фізикальне обстеження
Насамперед, перевірте наявність ознак і симптомів дегідратації. Шукайте такі ознаки:
• Загальний стан: чи є дитина активною; неспокійною або дратівливою; летаргічною або непритомною?
• Чи не запали у дитини очі?
• Чи є сухими слизові оболонки дитини?
• Коли дитині пропонується вода або POP для пиття, п’є вона нормально чи відмовляється пити, п’є жадібно або не в змозі пити через летаргічний стан чи кому?
Пальпуйте дитину, щоб оцінити:
• Тургор шкіри. У разі защипування та відпускання шкірної складки на животі фіксуйте, чи розправляється вона одразу ж, повільно або дуже повільно (за більш ніж 2 секунди)?
Далі перевірте наявність ознак інших важливих проблем. Шукайте такі ознаки:
• Чи містить випорожнення дитини кров?
• Чи кашляє дитина? Якщо так, підрахуйте частоту дихання та перевірте наявність втягнення грудної клітки.
• Чи є в дитини розлад харчування?
• Чи є в дитини менінгеальні симтоми?
Виміряйте температуру тіла дитини. Причиною лихоманки може бути тяжка дегідратація або інфекція позакишкової локалізації, такої, як пневмонія.
Лікування діареї
Лікування дитини з гострою діареєю інфекційної природи (ГКІ) залежно від тяжкості може проводитися як в амбулаторних умовах, так і в умовах стаціонару. Розв’язання питання доцільності госпіталізації окремого хворого потребує врахування багатьох факторів, серед яких вирішальне значення має тяжкість стану дитини. Слід, однак, враховувати епідеміологічні аспекти (організований дитячий колектив, наявність інших дітей у сім’ї), наявність у дитини хронічних захворювань внутрішніх органів; наскільки особи, які доглядають за дитиною (батьки, родичі, медичний персонал) здатні виконувати призначення лікаря, можливість спостереження дитини лікарем у динаміці (кожні 4–6 годин).
Абсолютним показаннями для госпіталізації є:
• Ексикоз III ст., ексикоз II ст. у дитини раннього віку.
• Висока гарячка у дитини раннього віку.
• Гемоколіт у дитини раннього віку.
• Наявність у дитини хронічних захворювань внутрішніх органів у стадії субкомпенсації (хронічна ниркова недостатність, цукровий діабет тощо).
• Імунодефіцит (первинний/вторинний).
• Наявність у сім’ї кількох дітей (за неможливості адекватно ізолювати дитину)/перебування дитини в організованому дитячому колективі (дитячому будинку, літньому таборі відпочинку тощо).
• Нездатність осіб, які доглядають за дитиною, виконувати призначення лікаря.
До відносних показань, за наявності яких рішення щодо госпіталізації має приймати лікар індивідуально у кожного хворого, належать:
• Ексикоз І ст., ексикоз II ст. у дитини старше трьох років.
• Наявність у дитини хронічних захворювань внутрішніх органів у стадії компенсації.
Вирішальними факторами в цих випадках є можливість лікаря спостерігати за дитиною в динаміці та відповідальне ставлення оточення дитини до призначень лікаря. Повторний огляд дитини в цих випадках має бути щонайменше через 4 години. В подальшому кратність оглядів визначається індивідуально відповідно тяжкості стану дитини. У разі погіршення стану дитину необхідно госпіталізувати.
Визначте ступінь дегідратації та оберіть план лікування
Користуйтеся критеріями, наведеними в таблицях 2, 5 для визначення ступеня дегідратації та вибору належного плану лікування або профілактики дегідратації.
Таблиця 2. Оцінка пацієнтів з діареєю на предмет дегідратації
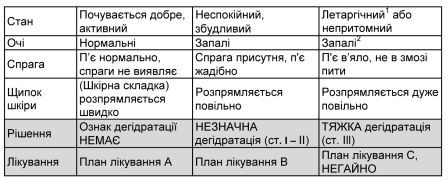
¹ «Летаргічний» – це НЕ одне й те ж саме, що «сонний». Дитина в летаргічному стані не просто спить: її свідомість затьмарена, і повністю розбудити її неможливо; дитина може повільно втрачати свідомість.
² У деяких немовлят і дітей очі виглядають дещо запалими в нормальному стані. Необхідно розпитати матір, чи є зараз очі дитини нормальними, чи вони запали сильніше, ніж завжди.
Дітей з незначною або тяжкою дегідратацією потрібно зважувати без одягу – це може допомогти в оцінці їхніх потреб у рідині. Якщо зважування не є можливим, для оцінки маси тіла можна використати вік дитини (див. таблицю 5). Лікування ніколи не повинне відкладатися через відсутність терезів.
Таблиця 3. Оцінка дефіциту рідини в дитини

Наприклад, у дитини, що важить 5 кг і виявляє ознаки ступеня «незначна дегідратація», дефіцит рідини становитиме 250–500 мл.
Лікування гострої секреторної діареї (без крові)
Завданням лікування є:
• запобігання розвитку дегідратації, якщо ознак дегідратації немає;
• усунення дегідратації, коли вона наявна;
• запобігання розладу харчування шляхом годування під час і після завершення діареї;
• зменшення тривалості й тяжкості діареї та частоти її майбутніх проявів шляхом застосування харчових добавок цинку.
Цієї мети можна досягти, дотримуючись обраного плану лікування, як описано нижче.
ПЛАН ЛІКУВАННЯ А: Лікування діареї вдома задля попередження дегідратації та розладу харчування
Діти без ознак дегідратації потребують додаткового введення рідини та солі для відшкодування втрат ними води та електролітів, що мають місце внаслідок діареї. Якщо цього не зробити, можуть виникнути ознаки дегідратації. Матерів треба навчати того, як запобігати дегідратації в домашніх умовах шляхом надання дитині більшого, ніж завжди, об’єму рідини; як попередити розвиток розладу харчування шляхом продовження годування дитини, і чому ці дії є важливими. Матері також повинні знати, які ознаки вказують на те, що дитину треба везти до медичного закладу. Ці кроки підсумовані нижче у формі чотирьох правил.
1. Давайте дитині більше рідини, ніж завжди, для попередження дегідратації
Якщо можливо, давати рідину, що містить сіль:
• розчин POP;
• підсолені напої (наприклад, підсолений рисовий відвар);
• овочевий суп із сіллю (якщо дитина до хвороби його вживала).
Необхідно навчити матерів додавати сіль (приблизно 3 г/л – повна чайна ложка без верху) до несоленого напою або супу в разі діареї у дитини (0,5 чайної ложки на 1 літр рідини).
Слід також давати просту чисту воду.
Уникайте підсолоджених цукром напоїв, що можуть спричинити осмотичну діарею та гіпернатріємію, таких, як газовані напої та фруктові соки фабричного виробництва, підсолоджений чай. Водночас доцільним є вживання не концентрованих відварів з сухофруктів.
Інші рідини, яких необхідно уникати, – це ті, що мають стимулювальний, сечогінний або проносний ефект, наприклад, кава, деякі лікувальні чаї.
Скільки рідини давати? Загальне правило є таким: давайте стільки рідини, скільки дитина або доросла людина хоче, доки діарея не припиниться. Після кожного рідкого випорожнення давайте:
• дітям до 2 років: 50–100 мл рідини;
• дітям віком від 2 до 10 років: 100–200 мл;
• дітям старшого віку/підліткам і дорослим: стільки рідини, скільки вони бажають.
2. Давайте дитині харчові добавки цинку (10 – 20 мг) щодня протягом 10 – 14 днів
Вважається, що застосування цинку в лікуванні гострої діареї діє ефективно на імунну функцію або структуру кишки, на функцію та процес відновлення епітелію під час діареї. Було визначено, що цинк відіграє критично важливу роль у функціонуванні металоензимних комплексів, полірибосом, клітинної мембрани та клітин як таких; це, своєю чергою, довело, що він також відіграє головну роль у рості клітин та функціонуванні імунної системи.
Дані показали, що цинк, який міститься в кишечнику, в разі діареї втрачається у великій кількості, а це може додатково збільшувати вже наявний дефіцит цинку, який є досить поширеним у багатьох країнах регіону.
Заміщення втраченого цинку є важливим для того, щоб допомогти одужанню дитини та підтриманню її здоров’я протягом наступних місяців.
Нещодавно з рандомізованих контрольованих досліджень, в яких оцінювався вплив додавання цинку на перебіг гострої та персистуючої діареї, були отримані переконливі дані на користь клінічної важливості цинку. Експерти зробили висновок, що надання харчової добавки цинку в дозі 10–20 мг на добу протягом 10–14 днів ефективно та значно зменшує тяжкість перебігу діареї та тривалість її епізоду.
Добавки цинку можна давати у формі сиропу або таблеток для розсмоктування – залежно від наявної форми та фінансової доступності (станом на травень 2008 року препарати цинку для дітей на фармацевтичному ринку України були відсутні). Надання добавки цинку на початку діареї зменшить тривалість і тяжкість епізоду, а також ризик розвитку дегідратації.
Витяги зі Спільної заяви ВООЗ /ЮНІСЕФ щодо клінічного лікування діареї:
«Країни повинні: ...зробити пріоритетом поліпшення доступності нової формули розчину і добавок цинку через приватні і державні канали; сприяти доступності препаратів цинку в лікарській формі, яка була б економічно ефективною та легкою в застосуванні для дітей як грудного, так і молодшого віку; визначити перепони до застосування ОРР, добавок цинку й методологій лікування вдома в разі гострої діареї...».
«Працівники охорони здоров’я повинні:
– рекомендувати дітям харчові добавки цинку в дозі 20 мг на добу протягом 10–14 днів (10 мг на добу для немовлят віком до 6 місяців)».
3. Продовжуйте годувати дитину для запобігання розладу харчування
Під час діареї слід продовжувати дотримання дитиною звичайної дієти за віком. Доцільним є вилучення продуктів, що спричинюють надмірне осмотичне навантаження на кишківник (морозиво, цукерки, тістечка, концентровані м’ясні бульйони). Рекомендовано продукти, які містять ніжну клітковину, що здатна обволікувати слизову, захищаючи її (печені яблука, банани). Дитині ніколи не можна відмовляти в їжі, і не слід розводити звичайну їжу. Годування не повинне перериватися. Метою цього є надання дитині стільки багатої на поживні речовини їжі, скільки вона прийме. У більшості дітей з водянистою діареєю апетит відновлюється після корекції дегідратації, тоді як діти з кривавою діареєю нерідко їдять мляво, доки не зникне хвороба. Цих дітей слід заохочувати до якнайскорішого відновлення нормального харчування.
Під час годування дитини поживні речовини, зазвичай, всмоктуються в кількості, достатній для підтримання постійного росту й набуття ваги.
Продовження годування також прискорює відновлення нормальної функції кишечника, в тому числі здатності до перетравлення та всмоктування різних поживних речовин.
Конкретні рекомендації подаються нижче.
Молоко: немовлятам будь-якого віку в разі грудного вигодовування слід дозволити їсти так часто і так довго, як вони бажають. Нерідко немовлята будуть їсти довше, ніж звичайно; це слід заохочувати. Немовлятам, яких не годують груддю, необхідно давати їхню звичайну дозу молочної суміші (або молока) щонайменше кожні З години, якщо можливо, в чашці. Спеціальні молочні суміші, що рекламуються для застосування в разі діареї, можуть використовуватись, але не є обов’язковими; їх не слід давати регулярно. Клінічно значуща нездатність переносити молоко рідко є проблемою. Немовлята до 6 місяців, яких годують грудним молоком та дають іншу їжу, повинні отримувати грудне молоко в збільшеній кількості (якщо дитина отримує інші види рідини, що не є молоком, слід використовувати чашку, а не пляшку). Коли дитина видужує, і кількість грудного молока для вигодовування збільшується, об’єм іншої їжі слід зменшувати. Це, зазвичай, займає близько тижня. Якщо це можливо, дитину слід перевести виключно на грудне вигодовування.
Підготовлено проектною групою при Міністерстві охорони здоров’я України, очолюваною першим заступником міністра охорони здоров’я України Миколою Проданчуком.
РОБОЧА ГРУПА:
Раїса Моісеєнко
начальник відділу організації охорони дитинства і материнства, МОЗ України;
Валентина Педан
заступник начальника відділу організації охорони дитинства і материнства, МОЗ України;
Людмила Чернишова
завідувач кафедри дитячих інфекційних хвороб та клінічної імунології, НМАПО ім.П.Л.Шупика, м. Київ;
Дмитро Самарін
доцент кафедри дитячих інфекційних хвороб та клінічної імунології, НМАПО ім. П.Л.Шупика, м. Київ;
Сергій Крамарів
завідувач кафедри дитячих інфекційних хвороб, Національний медичний університет ім. О.О.Богомольця, м. Київ.