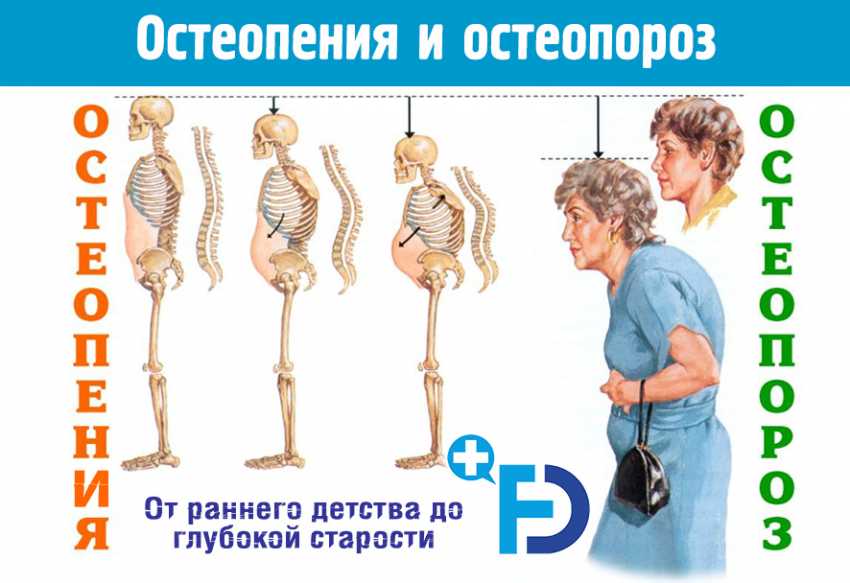
Остеопения и остеопороз: лечение, симптомы, диагностика
Остеопороз уже есть и останется в будущем серьезной проблемой, существенно влияющей на качество жизни большинства населения мира.
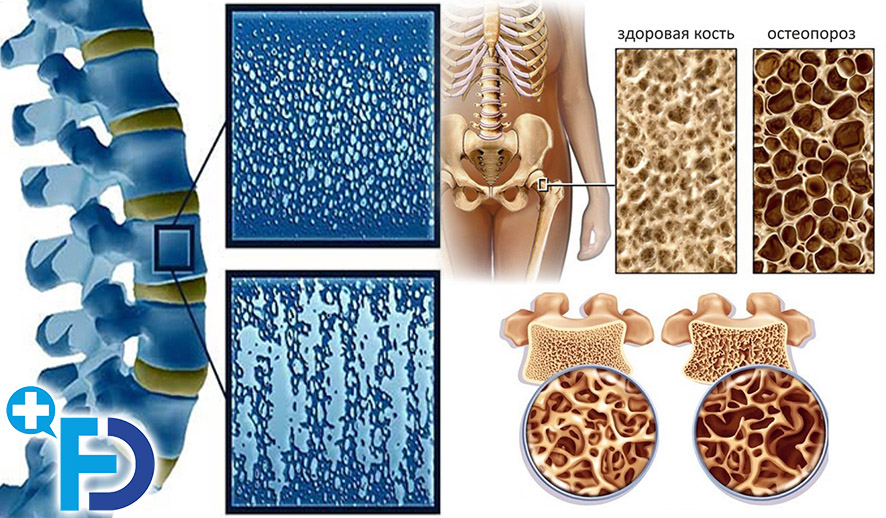
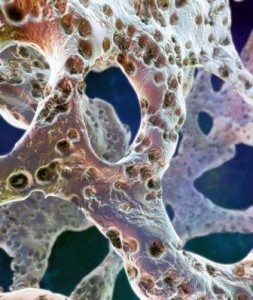
Согласно определению ВОЗ, под остеопорозом понимают метаболическое заболевание скелета, характеризующееся снижением костной массы и нарушением микроархитектоники кости, которое приводит к увеличению ее хрупкости и риска переломов.
Сейчас в мире насчитывается около 250 000 000 людей, страдающих от остеопороза. Так, в Российской Федерации 32,5% населения старше 50 лет сталкивается с этой проблемой, в США - 35%, в странах Скандинавии - 38%.
В структуре неинфекционной заболеваемости остеопороз по уровню распространения выходит на четвертое место, оставляя впереди только заболевания сердечно-сосудистой системы, опухолевые процессы и сахарный диабет. По мнению некоторых авторов, остеопороз и остеопения приобретают характер «молчаливой эпидемии».
Особую остроту проблема остеопороза приобретает среди женщин: 10-11% женщин, возраст которых достигает 30 лет, уже имеют проявления остеопенического синдрома, распространенность которого возрастает до 50% с наступлением у них менопаузы. Исследование состояния костной ткани женского населения Украины показали, что до менопаузы нормальное состояние определялся в 61% женщин, остеопения - у 35%, остеопороз - у 4%, после наступления менопаузы (возраст женщин до 70 лет) эти показатели выглядели так: нормальное состояние - в 28% женщин, остеопения - у 55%, остеопороз - в 17%. Среди обследованных женщин в возрасте 70-89 лет нормальное состояние костной ткани был в 2%, остеопения - у 47%, остеопороз - в 51%.
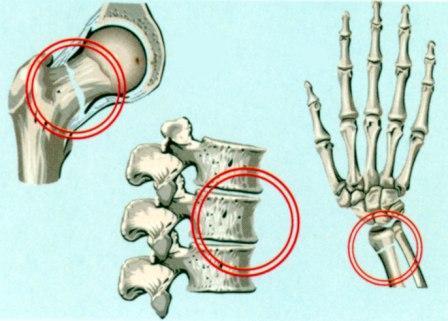
Лица с низкой плотностью костей имеют повышенный риск возникновения различных типов переломов. Так, в Беларуси ежегодно происходит около 100 тыс переломов, более половины из них связана с остеопорозом. Исследования, проведенные в различных регионах Украины, показали, что до 55 лет риск переломов костей имели 6,1% женщин, в возрасте 55-59 лет - 29,2%, 60-64 года - 41%, 65-69 лет - 55 , 7%, 70 и более лет - 76,9%.
В современной популяции старики - быстро растущая количественно возрастная группа населения земного шара. Подсчитано: ежегодное количество переломов будет значительно увеличиваться по мере старения населения. Прогнозируемое переломов во всем мире увеличится с 1700000 в 1990 году как минимум до 6300000 в 2050 году.
Таким образом, остеопороз уже есть и останется в будущем серьезной проблемой, существенно влияет на качество жизни большинства населения мира. Остеопоротические переломы приводят и к значительным экономическим затратам. Проведена в 2002г. Оценка таких расходов в США показала, что такие расходы на все остеопоротические переломы составляли 20 млрд долларов, а в странах Европейского Союза - около 30 млн американских долларов.
Выделяют первичный остеопороз обычно этот термин употребляют тогда, когда причинами остеопороза является менопауза и старения. Вторичный остеопороз развивается вследствие хронических заболеваний, приема лекарственных препаратов, других ятрогенных воздействий.
Первичный остеопороз чаще всего развивается после 50 лет, его называют инволюционным остеопорозом. Частота первичного остеопороза в развитая странах составляет 25-40%.
Несмотря на то, что остеопороз чаще всего поражает людей старших возрастных групп, особенно женщин, корни этой патологии, как правило, уходит глубоко в детский возраст. Становление здоровой костной системы у детей является не только результатом и проявлением оптимального протекания процесса остеогенеза, но и залогом нормального развития всего организма в целом как в детском возрасте, так и в последующих возрастных периодах.
Состояние костной ткани сейчас считается одним из маркеров,
характеризующий общее состояние здоровья
В подавляющем большинстве случаев остеопороз в детском возрасте вторичный. Он развивается как осложнение эндокринной, хронической соматической, аутоиммунной и аллергической, онкогематологической патологий, а также является следствием ятрогенных воздействий - медикаментозной терапии, вызвала потерю костной массы.
В детском возрасте чаще наблюдается первая ступень формирования остеопороза – остеопения, т.е. снижение костной массы. Остеопенический синдром у детей может быть проявлением критических возрастных изменений физического развития. Он регистрируется в 2,5 - 30,0% детей в дошкольном и младшем школьном возрасте и в 40,0 - 45,0% в подростковом и чаще всего связан с сколиозами, возрастными ендокринопатиямы, вегето-сосудистая дистония, патологией желудочно-кишечного тракта и др. Нарушение процессов костеобразования у ребенка может происходить вследствие неправильного питания, недостаточной физической активности, нарушений метаболических процессов и других факторов.
В формировании остеопенического синдрома важную роль играют такие гормоны, как паратиреоидный гормон, кальцитонин, витамин D-гормональная система, гормоны щитовидной, поджелудочной, половых желез, надпочечников и некоторые другие. Нарушением метаболизма этих гормонов отводится существенное место в патогенезе патологии костного обмена с вторичного остеопороза. Остеопенический синдром сопровождается также изменениями обмена макро- и микроэлементов, аминокислотно-белкового обмена и других звеньев гомеостаза.
Проживание в йододефицитных регионах, в тех, пострадавших от аварии на ЧАЭС, также являются существенными факторами риска развития остеопенического синдрома у детей и инволютивными остеопороза.
Очень важным показателем полноценности формирования костной массы является так называемый «пик костной массы» (ПКМ) - максимальное количество костной ткани, накопленной в процессе формирования скелета. Около 85% пика костной массы человек в норме набирает еще во время пубертатного периода, причем ее уровень генетически детерминирован и определяет прочность кости в течение всей последующей жизни человека.
Костная ткань содержит органические и неорганические компоненты. Органические вещества (матрикс костной ткани) представлены в основном белками и липидами, неорганические - в основном солями фосфата кальция. Неорганические (минеральные) компоненты составляют 65% массы костной ткани, они определяются как в компактной, так и в трабекулярной (губчатой) ее частях. Органические и неорганические компоненты в сочетании друг с другом образуют очень прочную структуру, обладает способностью сопротивляться растяжению, сжатию и тому подобное. Кроме этого, костная ткань является своеобразным депо и обеспечивает организм кальцием, фосфором, натрием и другими ионами, необходимыми для поддержания гомеостаза.
Основным структурным компонентом костной ткани является кальций, поскольку именно он обеспечивает ее постоянное обновление и формирование пиковой костной массы у детей. Общее количество кальция в организме возрастает от 25 г у новорожденного до 1,5 кг у взрослого человека. Однако поступление кальция в кости не сводится к простому его накопления. Костная ткань никогда не находится в состоянии метаболического покоя. Структурная целостность скелета человека поддерживается непрерывным процессом перестройки (ремоделирования). Скорость ремоделирования костной ткани составляет 2 - 10% в год.
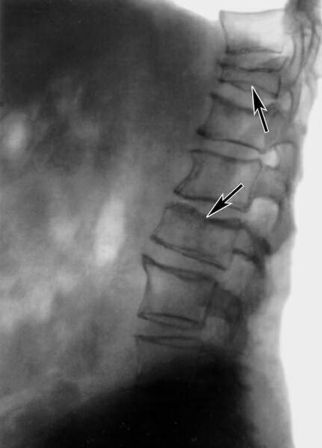
Рис.1. Рентгенограмма поясничного отдела позвоночника (боковая проекция) больного системный остеопороз: отмечается снижение рентгенологической плотности тел позвонков (остеопения), склероз субхондральных пластинок и вдавленные переломы в их центральных отделах (показаны стрелками).
Особенно интенсивный метаболизм кальция у детей. В подростковом периоде полностью обновляется костная ткань скелета каждые 1-2 года.
Гомеостаз кальция в организме находится под жестким многоуровневым контролем, прежде всего - гормональным, чем достигается оптимальный баланс между кальцием, поступающего в организм, тем количеством, что всасывается в кишечнике, и соотношением его уровней в плазме крови и костной ткани и выведением кальция из организма. Костная ткань достаточно чувствительна к недостаточному поступлению кальция в организм. Дефицит кальция неизменно ведет к его недостаточного содержания в костной ткани. По мере взросления ребенка ежедневная потребность в данном элементе существенно возрастает, достигая максимума в подростковом возрасте (когда происходит накопление пика костной массы). В дальнейшем количество кальция снижается до уровня, соответствующего показателю взрослого человека.
На резорбцию кости влияют три основных гормона - паратиреоидный, кальцитриол (метаболит витамина D) и кальцитонин. Основная функция паратиреоидного гормона - это поддержка в организме гомеостаза кальция. Кроме того, на процессы резорбции, тормозя их, влияют половые гормоны (эстрогены у женщин и тестостерон у мужчин). Снижение уровня половых гормонов в пубертатном периоде (например, в случае врожденного гипогонадизма) и повышение уровня пролактина негативно влияют на формирование костной ткани.
Значительную роль в процессах костного метаболизма играют глюкокортикоиды, влияя на синтез половых гормонов на всех уровнях. Тиреоидные гормоны также влияют на процессы остеосинтеза и резорбции: в случае гипертиреоза наблюдается уменьшение минеральной плотности костей, увеличению потерь кальция и фосфора с мочой.
Важными факторами формирования плотности костей в детском возрасте является рост ребенка и физическая активность, способствует усиленной минерализации костей. Динамика минеральной насыщенности костей зависит от пола - у девочек она растет более интенсивно, начиная с 10, а у мальчиков - с 13 лет.
У взрослых минеральный состав костной ткани определяется действием ряда факторов: наследственности, диетических привычек, двигательной активности, гормонального статуса и тому подобное. Уже с возраста 30-35 лет начинается потеря костной ткани, которая является универсальным феноменом биологии человека. Средняя потеря костной массы у женщины составляет примерно 1% в год по уровню пика массы костной ткани в репродуктивном возрасте. Ускорение темпов этого процесса наблюдается в первые 5 лет менопаузы.
Ведущую роль в нарушениях костного обмена в случае постменопаузального остеопороза играет стрессовое гормональный дисбаланс. Инволюционный остеопороз развивается постепенно, проявления его характерных симптомов достигают максимума через 10-15 лет после начала заболевания.
Основные клинические признаки первичного остеопороза следующие: боль в костях, чаще всего - в поясничном или грудном отделе позвоночника, медленное уменьшение роста, изменение осанки, прогрессирующее ограничение двигательной активности позвоночника, потеря массы тела. Переломы - это поздние и наиболее яркие проявления остеопороза. Особенно трагическими являются переломы шейки бедра, смертность при которых достигает 20-25% в течение первых 6 месяцев, а тяжелая инвалидизация грозит 40-45% таких больных.
Учитывая масштаб и социально-экономическую значимость проблемы, экспертами ВОЗ разработана глобальная стратегия по профилактике остеопороза, важное место в которой отводится ранней диагностике.
 «Золотым стандартом» диагностики остеопороза экспертами ВОЗ признана двоенергетична рентгеновская денситометрия, которая используется с этой целью с 1994 года. Метод имеет высокую чувствительность и специфичность, точность и низкую погрешность воспроизведения, минимальную дозу облучения, отмечается скоростью обследования, возможностью исследования осевого и периферического скелета, оценку соотношения жировой и мышечной ткани.
«Золотым стандартом» диагностики остеопороза экспертами ВОЗ признана двоенергетична рентгеновская денситометрия, которая используется с этой целью с 1994 года. Метод имеет высокую чувствительность и специфичность, точность и низкую погрешность воспроизведения, минимальную дозу облучения, отмечается скоростью обследования, возможностью исследования осевого и периферического скелета, оценку соотношения жировой и мышечной ткани.
Диагностика остеопенического синдрома в педиатрической практике имеет свои особенности. Современные денситометры обязательно учитывают не только паспортный, но и костный возраст ребенка, массу и длину ее тела, стадию пубертата и тому подобное. Вопрос о наиболее безопасный для применения в педиатрии метод денситометрии без потерь для его точности, чувствительности, воспроизведение большинством исследователей решается в пользу рентгеновской денситометрии. Однако в современных научных исследованиях, так же, как и в клинической практике, для исследования структурно-функционального состояния костной ткани (плотность, эластичность и прочность кости), степени остеопении или остеопороза все чаще отдается предпочтение ультразвуковой денситометрии.
Сейчас ультразвуковая денситометрия (ультрасонометрия) является общепринятым методом оценки костной ткани, который клинически не уступает аксиальной рентгеноденситометрией.
На начало 1999 года во всем мире насчитывалось около 5000 типов ультрасонометрив, которыми осуществляют измерения трабекулярной костной ткани в пяточной кости. Другие 1000 приборов используют для измерения компактных костей (большеберцовой кости, предплечья, фаланги пальца).
Основные преимущества ультразвуковой денситометрии следующие. Ультразвуковая оценка проводится неинвазивным путем; пациент не испытывает ионизирующего облучения и поэтому не избегает участия в исследовании; ультразвуковая аппаратура дешевле по сравнению с приборами для рентгеновской денситометрии; современные ультразвуковые устройства компактны и портативные; метод обеспечивает большую точность получаемых результатов; быстрое время сканирования (5 мин); заслуживает внимания также легкость в обслуживании аппаратуры и тому подобное. При обследовании детей эти преимущества особенно существенны, ведь они исключают опасения родителей по рентгеновского облучения, а также не вызывают сопротивления или какого-либо дискомфорта у ребенка.
Ультразвуковая денситометрия имеет преимущества также в случае обследования женщин в менопаузе, так как на фоне дефицита эстрогенов первично поражаются трабекулярные кости. Объектом исследования, как правило, служит пяточная кость. В Украине эта методика успешно применяется с середины 90-х годов прошлого века.
Вышеприведенные исследования, бесспорно, наиболее надежными современными маркерами состояния костной системы. В то же время при установлении диагноза первичного или вторичного остеопороза учитываются также данные анамнеза, оцениваются факторы риска, клинические проявления, результаты общеклинических методов обследования, в частности показатели фосфорно-кальциевого обмена, анализ маркеров костного метаболизма (кальций / креатинин мочи гидроксипролин / креатинин мочи пиридолин и дезоксипролин мочи).
Глобальная стратегия ВОЗ предполагает, на основании применения надежных методов диагностики и изучения особенностей клиники остеопороза, разработку действенных методов профилактики и лечения, начиная с антенатального периода и до преклонного возраста.
Доказано, что клинические проявления и лабораторные показатели остеопении у детей раннего и подросткового возраста значительно отличаются. Причины остеопороза у детей первого года жизни подавляющего большинства случаев связаны с дефицитом кальция у беременной, а в дальнейшем - кормящей ребенка грудью.
Только с 3 лет жизни ответственными за содержание кальция в организме ребенка преимущественно является характер ее питание, двигательная активность и витаминотерапия. В период усиления роста (от 3 до 5 лет) особенно большое значение имеет сбалансированный прием кальция и витамина D. Недостаточное потребление кальция в первые 30 лет жизни повышает вдвое риск развития остеопороза и патологических переломов.
Подавляющее большинство ученых и врачей-практиков во всем мире считают основой лечения остеопороза любого генеза рациональное питание и физическую активность пациента, отказ от вредных привычек. Только при соблюдении этих условий фармакологическая коррекция будет эффективной.
Между прочим, популяционные исследования показали, что около 60% людей потребляют недостаточное количество кальция.
Некоторые отечественные ученые считают, что поступление необходимого количества кальция с продуктами питания имеет преимущества по сравнению с фармакологическими средствами. Нормы суточного потребления кальция в различные возрастные периоды колеблются от 1000 до 1600 мг. Основным источником кальция являются молочные продукты: сыр (от 600 до 1000 мг кальция в 100 г), плавленые сыры (300 мг), нежирное молоко (120 мг), йогурт. Кроме того, значительное количество кальция содержат орехи, особенно лесные (290 мг в 100 г), некоторые овощи, например, сельдерей (240 мг), рыба с костями (в зависимости от способа ее приготовления количество кальция колеблется от 3000 до 350 мг). Необходимо отметить, что сохранение костной массы - задача значительно легче, чем ее восстановление. В связи с этим особое значение приобретает профилактика остеопороза, которую следует проводить в течение всей жизни. В этом случае нужно уделять серьезное внимание формированию пиковой массы костной ткани, а также предупреждению возрастного дефицита минерального состава костей. Поскольку генетические детерминанты костной ткани обусловлены заранее, основное внимание следует уделить средовым факторам, периода роста костей в детском и юношеском возрасте, беременности, лактации и периода перименопаузы.
Показания для проведения денситометрических исследований у женщин
1. Наличие выраженных факторов риска:
• дефицит эстрогенов
• Ранняя менопауза (45 лет)
• Длительная вторичная аменорея (1 года)
• первичный гипогонадизм
• Терапия кортикостероидами (7,5 мг в день в течение года и более)
• Перелом шейки бедра у матери
• Низкий индекс массы тела (19 кг / м2)
• Другие заболевания, которые влияют на метаболизм костной ткани
• анорексия
• мальабсорбция
• Первичный гиперпаратиреоз
• гипертиреоз
• трансплантация органов
• Хроническая почечная недостаточность
• длительная иммобилизация
• Синдром Иценко-Кушинга
2. Данные рентгенографического обследования о наличии остеопении и / или деформаций позвонков.
3. Наличие переломов в анамнезе, особенно бедра, позвонков или запястья.
4. Уменьшение роста, наличие грудного кифоза.
(По В.В.Поворознюком).
Ориентировочные нормы суточного потребления кальция
в разные возрастные периоды и в случае физических нагрузок
Дети и молодежь (2-24 лет) 1200 мг
Мужчины старше 24 лет 1000 мг
Женщины в возрасте от 24 лет до менопаузы 1000 мг
Беременные и кормящие:
- до 19 лет 1600 мг
- старше 19 лет 1200 мг
Женщины в постменопаузе
- без терапии 1500 мг
- с терапией эстрогенами 1000 мг
(По В.В.Поворознюком)
Профилактика и лечение перименопаузального остеопороза
1. Профилактика - достижение максимально возможного костной массы в период полового созревания;
- достижение максимально возможного костной массы в период полового созревания;
- предотвращение негативного влияния экзогенных и эндогенных факторов на костную ткань (нерациональное питание, гиподинамия, хронические инфекции, интоксикации, заболевания органов пищеварения и т.д.).
2. Лечение
- рациональное питание (достаточное содержание кальция, витамина D, белков)
- в случае необходимости - прием препаратов кальция, витамина D;
- препараты, повышающие плотность костной ткани, улучшают ее прочностные характеристики (биофосфонаты, кальцитонин) - по назначению специалиста;
- заместительная гормональная терапия (после консультации гинеколога)
- флавоноиды (натуральные метаболиты растительного происхождения) - по назначению врача и тому подобное.
(По В.В.Поворознюком)
Профилактика остеопении и остеопороза у детей
Во внутриутробном периоде:
- рациональное питание беременной;
- прием беременной препаратов кальция, витамина D.
От 0 до года жизни:
- грудное вскармливание;
- рациональное введение докорма, прикорма;
- витаминотерапия;
- стимуляция двигательной активности;
- пребывание на свежем воздухе;
- солнечное облучение (прогулки в рассеянной тени).
После года жизни:
- достаточная двигательная активность;
- рациональная диетотерапия;
- достаточное пребывание на свежем воздухе с рациональным солнечным облучением;
- прием витаминно-минеральных препаратов (по назначению врача).
Зореслава ШКИРЯК-НИЖНИК, Марьяна Хименко, Тамара Сиротченко, Наталья Числовский
ГУ «Институт педиатрии, акушерства и гинекологии АМН Украины» Национальная медицинская академия последипломного образования им. П.Л. Шупика, г.. Киев Луганский государственный медицинский университет МЗ Украины