Грибковые заболевания кожи (Дерматомикозы)
МИКОЗЫ У ДЕТЕЙ
По данным ВОЗ, микозами страдает каждый четвёртый житель нашей планеты.
Заболеваемость микозами в Украине в последнее время резко возросла и имеет тенденцию к еще большему росту.
Среди более чем 100000 видов патогенных и условно-патогенных грибов, которые существуют в природе, около 500 могут приводить к грибковым заболеваниям человека – микозам.
Грибковые дерматозы распространены повсеместно. По данным ВОЗ, ими страдает каждый четвертый житель Земли. При этом 95% составляют поражения кожи, ногтей, волос и 5% – слизистых. Заболеваемость микозами в Украине в последнее время резко возросла и имеет тенденцию к еще большему росту. Это связанно с экономическим положением (отсутствием возможности у людей приобретать необходимые предметы ухода за кожей, плохое санитарное состояние бань, бассейнов, спортивных залов); низким культурным уровнем населения; неконтролируемым применением антибиотиков широкого спектра действия и других химиопрепаратов; увеличением числа пациентов с нарушением иммунной системы.
Опасность микозов не ограничивается поражением кожи и слизистых.
Источниками заражения микозами являются больные люди, носители, животные, а также предметы и вещи, инфицированные ими. Заражение может происходить в душевых, банях, бассейнах, бальнеологических и спортивных залах, физкультурно-оздоровительных комплексах, а также в семье, детских коллективах, коллективах военнослужащих. Повышенная влажность и температура окружающей среды в сочетании с повышенной потливостью создают условия для мацерации кожи. При нарушении неспецифических и специфических защитных сил организма грибы вызывают заболевания.
Грибковые заболевания:
♦ встречаются в виде спорадических случаев, не связанных между собой
♦ имеют эпидемическое распространение
♦ обладают природной очаговостью
В патогенезе дерматомикозов большое значение имеют:
♦ возраст пациента
♦ пол
♦ нарушение обменных процессов
♦ расстройства кровообращения
♦ изменение баланса витаминов
♦ дисбактериоз
♦ повышенное потоотделение
♦ трофические расстройства
♦ сопутствующие острые и хронические инфекции
♦ травмы, трение, мацерация
Для заражения нужны определенные условия:
♦ Наличие патогенного и вирулентного возбудителя
♦ Наличие предрасполагающих факторов
♦ Состояние макроорганизма
Особенности микозов у детей
Анатомическая недостаточность структурных компонентов детской кожи (недифференцировка клеток соединительной ткани, обильная васкуляризация и гидрофильность) приводят к тому, что в ней защитные компоненты весьма не совершенны. Этому способствует и то обстоятельство, что бактерицидность секрета сальных и потовых желез снижена, а водно-липидная пленка имеет нейтральную среду или слабощелочную, а не кислую, как у взрослых. Все это обуславливает легкую ранимость детской кожи, особенно на ранних этапах развития детей, ее склонность к образованию трещин, более легкому развитию патологического процесса, довольно частому развитию пиодермитов, микозов.
В этом отношении нельзя недоучитывать слабость гипофизарно-надпочечниковой системы, что способствует снижению окислительно-восстановительных процессов в тканях детей, а также недостаточная зрелость клеток коры головного мозга, недифференцировка вегетативной нервной системы в детском возрасте. С другой стороны, большая васкуляризация детской кожи, высокая интенсивность протекания обменных процессов благоприятствуют активности регенеративных реакций, а слабая теплопроводимость кожи предохраняет организм от переохлаждения и перегревания.
Грибы, равно как и другие патогенные микроорганизмы, оказывают общетоксическое и сенсибилизирующее действие на организм и тем самым способствуют развитию аллергических заболеваний, ухудшают течение хронических патологических процессов, отрицательно влияют на иммунитет.
Период новорожденности и грудного возраста также более благоприятен в отношении ряда инфекционных кожных заболеваний в связи с тем, что уровень естественного иммунитета находится в прямой зависимости от состояния иммунитета матери. Частота инфекционных заболеваний, в том числе и дерматомикозов, возрастает в возрасте от 1 до 8 лет, так как после 1 года жизни сила врожденного иммунитета ослабевает, а приобретенный еще недостаточно отрегулирован.
В секреторной функции кожи детей, по сравнению со взрослыми, имеет место повышенное продуцирование холестерина сальными железами, соединений кальция и фосфора – потовыми железами. Вместе с тем у новорожденных и детей младшего возраста отмечается ослабление синтеза витамина D и кератинизация эпидермиса, что сказывается на снижении защитных свойств кожи, в частности на ее бактерицидности.
Среди дерматофитий у детей чаще всего встречается микроспория, что обусловлено выраженной контагиозностью инфекции и вирулентностью ее возбудителей, которые на одежде, игрушках, предметах обихода могут сохранять патогенность свыше года, а во внешней среде (почва, песочницы) – более месяца.
Микроспория
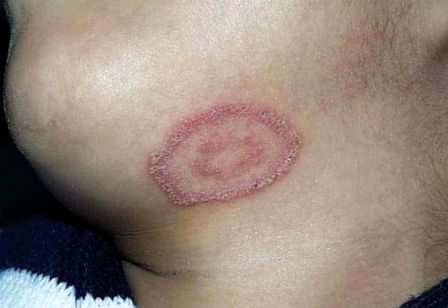 МИКРОСПОРИЯ (МИКРОСПОРОЗ) – инфекционное заболевание кожи и волос (редко ногтей), обусловленное грибами: антропофильный – Microsporum ferrugineum и зооантропофильный – Microsporum canis, которые у человека паразитируют в коже и ее придатках. Заражение происходит в основном при контакте с больным животным или через предметы, инфицированные их шерстью. Заражение от человека возможно не более чем в 3 – 4% случаев. Инкубационный период при микроспории, вызванной Microsporum canis, 5 – 7 дней, при микроспории, вызванной Microsporum ferrugineum, 4 – 6 недель. Зооантропонозной микроспорией болеют преимущественно дети. Для заболевания характерна сезонность.
МИКРОСПОРИЯ (МИКРОСПОРОЗ) – инфекционное заболевание кожи и волос (редко ногтей), обусловленное грибами: антропофильный – Microsporum ferrugineum и зооантропофильный – Microsporum canis, которые у человека паразитируют в коже и ее придатках. Заражение происходит в основном при контакте с больным животным или через предметы, инфицированные их шерстью. Заражение от человека возможно не более чем в 3 – 4% случаев. Инкубационный период при микроспории, вызванной Microsporum canis, 5 – 7 дней, при микроспории, вызванной Microsporum ferrugineum, 4 – 6 недель. Зооантропонозной микроспорией болеют преимущественно дети. Для заболевания характерна сезонность.
Клинические проявления: при поражении на волосистой части головы – 1 или 2 крупных очага диаметром от 3 до 5 см и несколько мелких, с четкими границами, наслоением серовато-белых чешуек, волосы все обломаны на высоте 4 – 5 мм.
ТРИХОФИТИЯ
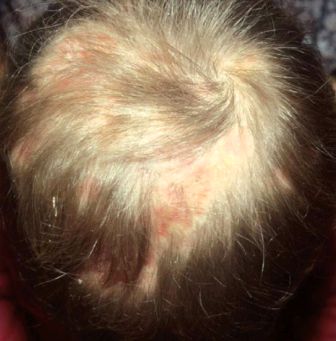 ТРИХОФИТИЯ у детей вызывается антропофильным – Trichophyton tonsurans и зооантропофильным – Trichophyton mentagrophytes грибами, которые у человека паразитируют на гладкой коже и в ее придатках. Заражение происходит при контакте здоровых детей с больными или через предметы (шапки, расчески, игрушки), которыми пользовались больные. Возможно инфицирование от взрослых, страдающих хронической трихофитией. Инкубационный период при поверхностной трихофитии составляет до 1 недели, при антропонозной – от 1 недели до 2 месяцев.
ТРИХОФИТИЯ у детей вызывается антропофильным – Trichophyton tonsurans и зооантропофильным – Trichophyton mentagrophytes грибами, которые у человека паразитируют на гладкой коже и в ее придатках. Заражение происходит при контакте здоровых детей с больными или через предметы (шапки, расчески, игрушки), которыми пользовались больные. Возможно инфицирование от взрослых, страдающих хронической трихофитией. Инкубационный период при поверхностной трихофитии составляет до 1 недели, при антропонозной – от 1 недели до 2 месяцев.
Клинические проявления: при поражении на волосистой части головы – мелкие очаги без воспалительных явлений, с незначительным шелушением, волосы обломаны на высоте 2 – 3 мм; на гладкой коже – овальные или округлые очаги, с четкими границами, возвышающимся валиком по периферии ярко-красного цвета, состоящим из пузырьков и корочек.
Диагностика
♦ Бактериоскопическое исследование
♦ Бактериологическое исследование
♦ Люминесцентное исследование
Показания к госпитализации:
1. При наличии указания на непереносимость гризеофульвина, пенициллина.
2. При сопутствующей патологии (заболевания крови, печени, почек).
3. При неэффективности лечения в амбулаторных условиях.
Лечение:
♦ гризеофульвин – 16 мг/кг в сутки
♦ кетоконазол – 200 мг в сутки
♦ итраконазол – 200 мг в сутки
♦ тербинафин – 250 мг в сутки
♦ флуконазол – 50 мг в сутки
В комплексную терапию необходимо включать:
♦ витамины (А, С, поливитамины)
♦ общеукрепляющие препараты
♦ вазоактивные средства
♦ иммуномодуляторы
♦ гeпатопротекторы
Наружное лечение
Производится бритье волос, мытье головы мылом и щеткой 1 раз в 7 – 10 дней. Пораженные участки кожи на волосистой части головы смазываются в течение 2 – 3-х недель утром 2 – 5% спиртовым раствором йода или препаратом К-2 (йод кристаллический 5,0 г, тимол 2,0 г, деготь березовый 10,0 г, рыбий жир 15,0 г, хлороформ 45,0 г, спирт камфорный 40,0 мл), а вечером одной из нижеприведённых мазей (салициловая кислота 1,5 г, гризеофульвин 1,5 г, димексид 5 мл, вазелин 30,0 г); (салициловая кислота 3,0 г, сера осажденная 10,0 г, деготь березовый 10,0 г, вазелин 100г), 10 – 15% серно-дегтярная мазь или противогрибковые кремы (мази).
Профилактика
♦ Своевременное выявление, изоляция и лечение больных.
♦ Дезинфекция инфицированных вещей.
♦ Санитарно-эпидемиологическая обработка помещений (первичная, текущая, заключительная).
♦ Плановые осмотры детских коллективов (карантин, дезинфекция).
♦ Тщательное наблюдение за парикмахерскими (систематический осмотр персонала, дезинфекция инструментов).
♦ Отлов беспризорных кошек, собак, тщательное обследование люминесцентной лампой членов семьи больного, домашних животных.
♦ Ветеринарный надзор за животными (своевременное выявление больных животных, их изоляция).
♦ Санитарно-просветительная работа.
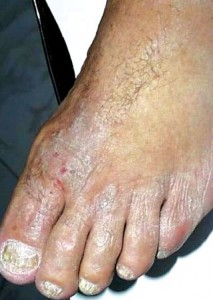
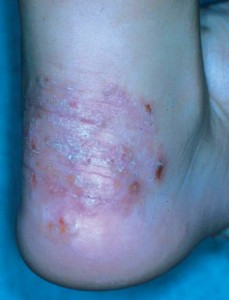
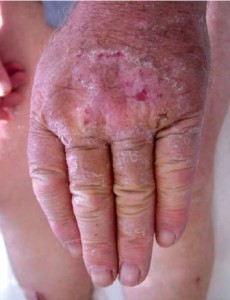
РУБРОМИКОЗ. РУБРОФИТИЯ
Руброфития обусловлена высоковирулентным антропофильным возбудителем – красным трихофитоном (Trichophyton rubrum Castellani), являющимся в 60–90% случаев причиной возникновения микоза стоп. Дети болеют рубромикозом в основном в возрасте 7–15 лет. Клинически заболевание протекает в виде поражения стоп и кистей, ногтевых пластинок (редко), ген
ерализованного рубромикоза. Факторами, способствующими генерализации инфекции, служат заболевания висцеральных органов, длительное использование антибиотиков, глюкокортикоидов и цитостатиков, иммунодефицитные состояния.
 |
 |
 |
 |
Клинические разновидности
♦ Дисгидротическая форма
♦ Гладкой кожи и складок
♦ Сквамозно-гиперкератотическая форма
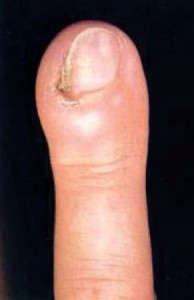
♦ Рубромикоз ногтей
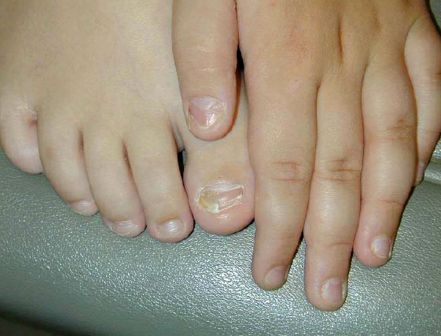 Различают несколько типов поражений ногтевых пластинок:
Различают несколько типов поражений ногтевых пластинок:
♦ Нормотрофический. В толще ногтевой пластинки появляются белые, желтые пятна, полосы. Свободный край пораженных ногтевых пластинок неизменен, иногда зазубрен.
♦ Гипертрофический. Ногтевая пластинка серовато-бурого цвета, тусклая, утолщенная, деформированная (подногтевой гиперкератоз), легко крошится.
♦ Атрофический. Происходит истончение тела ногтя, вплоть до его отторжения (онихолизис).
Диагноз многообразных форм рубромикоза на основании только клинических симптомов труден, так как, особенно у детей, наблюдается чрезвычайный полиморфизм клинических симптомов.
Общее лечение
При распространенных поражениях и поражении ногтевых пластинок внутрь препараты: гризеофульвин, флуконазол, кетоконазол, итраконазол, тербинафин. При острых воспалительных явлениях препараты: антигистаминные и гипосенсибилизирующие. При хроническом течении: иммуномодуляторы, биогенные препараты, биогенные стимуляторы, ангиопротекторы, витамины.
Наружная терапия
При острых воспалительных явлениях:
♦ Ванночки (37 – 38°С) – отвар ромашки, дубовой коры, KMNO4.
♦ Примочки нитрата серебра 0,25 – 0,5%, резорцина – 2%, танина – 2%, KMNO4 1:6000-1:8000.
После стихания острых воспалительных явлений:
♦ анилиновые красители (1 – 2% растворы)
♦ спиртовый раствор йода (2%)
♦ фукорцин
♦ антимикотические мази и кремы
При онихомикозах: мази-пластыри, ногтевые наборы, лаки.
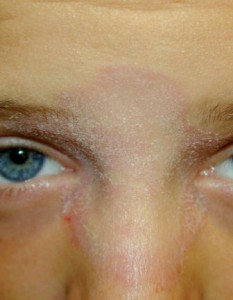
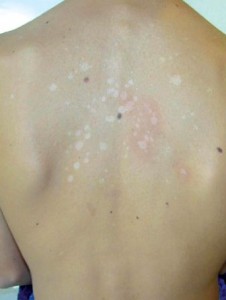
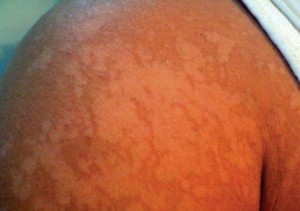
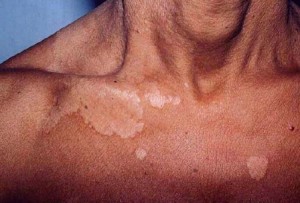
ОТРУБЕВИДНЫЙ ИЛИ РАЗНОЦВЕТНЫЙ ЛИШАЙ
ОТРУБЕВИДНЫЙ ИЛИ РАЗНОЦВЕТНЫЙ ЛИШАЙ поражает роговой слой эпидермиса и наблюдается в основном в препубертатном и пубертатном периоде, когда начинает отмечаться повышенная функция эккринных и апокринных потовых желез в связи с функционированием половых желез.
Рецидивированию, а также возникновению дерматоза способствует нерациональный гигиенический режим, перегревание ребенка. Заболевание контагиозно, известны случаи инфицирования грудных детей от больной матери и заражения детей в семьях при пользовании общей постелью.
 |
 |
 |
Дополнительные методы исследования
– Микроскопия препарата, обработанного гидроксидом калия – берут чешуйки на предметное стекло, капают гидроксид калия 15 – 20%, подогревают и после этого исследуют под микроскопом. В препарате видны нити псевдомицелия и круглые дрожжевые нити, из-за чего картина получила название «макароны по-флотски».
– Осмотр под лампой Вуда – характерно зеленовато-синее свечение чешуек. Если больной недавно мылся, свечение исчезает, т.к. люминоферы водорастворимы и легко смываются.
разноцветный лишай
Лечение
1. Общее лечение.
- Кетоконазол, 200 мг в сутки внутрь в течение 7 – 14 дней.
- Кетоконазол, 400 мг внутрь, однократно или флуконазол 400 мг внутрь однократно, повторить прием через 1 неделю.
- Итраконазол (итрал, итрасин, изол ), 200 мг внутрь 2 раза в первый день, затем по 200 мг в сутки в течении 5 суток.
2. Местное лечение.
- Сульфид селена, 2,5% лосьон или 2,5% шампунь, наносят на пораженные участки на 10 – 15 минут, затем смывают. Применяют ежедневно в течение недели.
- Пропиленгликоль, 50% водный раствор, наносят на пораженные участки кожи 2 раза в сутки в течение 2 недель.
- Кетоназол, 2% шампунь (низорал, дермазол, эберсепт).
- Кремы с производными имидазола (кетоназол, эконазол, миконазол, клотримазол) 1 – 2 раза в сутки на протяжении 2 недель.
Вторичная профилактика.
- Кетоназол. 2% шампунь, 1 – 2 раза в неделю.
- Сульфид селена, 2,5% лосьон или шампунь.
- Мыло с салициловой кислотой и серой.
КАНДИДОЗ
КАНДИДОЗ (синонимы: кандидамикоз, монилиаз, бластомикоз, молочница и др.) – инфекционное заболевание человека, вызываемое дрожжеподобными грибами рода Candida. Как нозологическая форма заболевание впервые описано в 1839 году Лангенбеком (Langenbeck В.). Начало планомерного исследования кандидоза относится к середине прошлого столетия, когда грибы рода Candida были охарактеризованы Робином (Robin, 1853). Через 86 лет III Международный конгресс микробиологов (1939) официально закрепил обозначение дрожжеподобных грибов под названием Candida. К настоящему времени кандидоз изучен достаточно. Достигнуты успехи в области строения, антигенной структуры и свойств возбудителя; получили освещение вопросы патоморфологии и патогенеза; установлено многообразие клинических проявлений заболевания; в клиническую практику внедрены эффективные препараты для лечения кандидоза.
 |
 |
 |
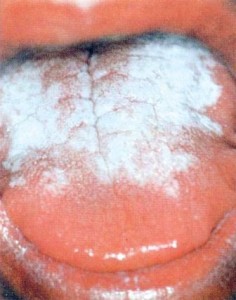 |
Грибы Candida распространены повсеместно. Как представители нормальной микрофлоры они обнаруживаются на слизистых оболочках пищеварительного тракта и прежде всего – на слизистой ротовой полости у 14 – 50% практически здоровых лиц. Наиболее характерной локализацией кандидозного процесса являются слизистые оболочки, выстланные многослойным плоским эпителием. Подобная тропность гриба Candida объясняется особенностями химического состава многослойного плоского эпителия за счет содержания в нем гликогена и гликогенофилией дрожжеподобных грибов. Самая распространенная и первоначальная форма кандидоза – поражение слизистой оболочки полости рта и ротоглотки, чаще всего наблюдается у новорожденных и ослабленных детей. В клинической практике сохраняется прежнее название этого процесса – «молочница».
Выделяют следующие локализации молочницы в полости рта и глотки:
стоматит, гингивит, глоссит, ангину, фарингит.
Стоматит может быть первичным у здоровых детей первых месяцев жизни и вторичным, возникающим на фоне каких-либо соматических заболеваний. Для кандидозного глоссита характерно наличие беловатого налета на поверхности языка, за исключением краев и кончика; в дальнейшем налет может становиться коричневым или желто-коричневым. Больных беспокоит сухость и жжение во рту.
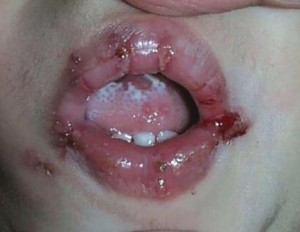 Эрозия углов рта (перлеш) представляет вариант интертригинозного поражения на границе слизистой оболочки ротовой полости и красной каймы губ. Слизистая оболочка мацерируется, приобретает серовато-белый цвет, на дне складки образуются эрозии и трещины.
Эрозия углов рта (перлеш) представляет вариант интертригинозного поражения на границе слизистой оболочки ротовой полости и красной каймы губ. Слизистая оболочка мацерируется, приобретает серовато-белый цвет, на дне складки образуются эрозии и трещины.
Хейлит характеризуется краснотой, отеком и шелушением красной каймы губ. Последняя истончается, исчерчена радиарными бороздками, имеет серовато-синеватый оттенок. В ряде случаев красная кайма губ может покрываться болезненными кровоточащими трещинами, белыми пленками или кровянистыми корками с эрозиями.
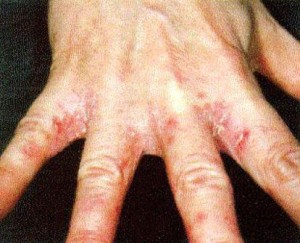
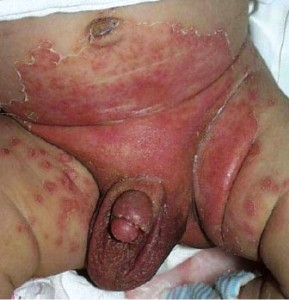
Кандидоз кожи. У детей заболевание имеет картину интертригинозных поражений или поверхностных изъязвлений кожи и кистей, больших складок тела (пахово-бедренных, грудных, межпальцевых, межъягодичных, крайней плоти).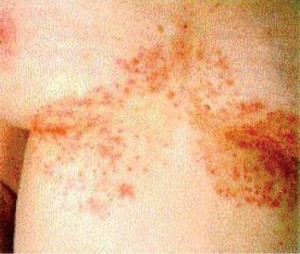 При кандидозе крупных складок образуются обширные, поверхностно-эрозированные очаги поражения с четко очерченными границами, отсевами в виде везикулезных высыпаний, покрытых иногда импетигинозными корочками. В некоторых случаях картина напоминает мокнущую экзему.
При кандидозе крупных складок образуются обширные, поверхностно-эрозированные очаги поражения с четко очерченными границами, отсевами в виде везикулезных высыпаний, покрытых иногда импетигинозными корочками. В некоторых случаях картина напоминает мокнущую экзему.
Интертригинозные поражения стоп и кистей начинаются с появления пузырьков, после вскрытия которых образуются эрозии с воспалительным красным ободком по периферии. Заболевание сопровождается зудом, жжением, незначительной болезненностью и без лечения тянется годами, время от времени обостряясь.
Лечение кандидоза. При кандидозе проводится комплексная терапия, направленная на восстановление нарушенных функций органов и систем, особенно иммунной системы. Симптоматическое лечение имеет целью купирование симптомов, беспокоящих больного, уменьшение воспалительных явлений на коже и слизистых оболочках. Важное значение имеет диетическое питание. Пища должна быть полноценной по составу основных ингредиентов (белков, жиров, углеводов) соответственно возрасту больного. Ограничиваются сахар и продукты, способствующие брожению и дискинезии желудочно-кишечного тракта. Пища, механически и химически щадящая, принимается небольшими порциями 5 – 6 раз в день. В диету включаются продукты, подавляющие рост грибов (морковь, морская капуста, лимон и др.). Большую роль в нормализации биоценоза играют молочнокислые блюда. Диета обогащается витаминами С, группы В, фолиевой кислотой.
При лечении кандидоза широкое применение нашли иммуномодулирующие препараты, такие как тактивин, тималин, нуклеинат натрия. Для коррекции эндокринных нарушений подбираются соответствующие препараты в индивидуальной дозировке. Наряду с перечисленными средствами для купирования кандидозного процесса обязательно назначается системное и местное антимикотическое лечение. Пораженные участки слизистой оболочки полости рта традиционно обрабатываются 2 – 4% раствором бикарбоната натрия, растворами буры в глицерине, анилиновыми красителями. Более эффективным является местное применение специфических противогрибковых препаратов: пимафуцина в каплях, гель дактарина и др. При поражении кожи эффективно применение кремов: экзифин, травоген, дактарин, клотримазол.
Прогноз. При своевременно выявленном и леченном кандидозе прогноз обычно благоприятный. Тяжелый прогноз у недоношенных и ослабленных новорожденных, в случаях возникновения у них септического кандидозного процесса, а также у больных с хроническим кандидозом, особенно у детей с эндокринными нарушениями и иммунодефицитом.
ПРОФИЛАКТИКА МИКОЗОВ У ДЕТЕЙ
Необходимо выявлять и лечить микозы в детских коллективах, в семье. Систематически должен проводиться санитарный надзор за обследованием и лечением лиц, работающих с детьми, за уборкой и дезинфекцией помещений и инвентаря в банях, душевых, бассейнах. Необходимы правильный уход за кожей рук, ног, борьба с повышенной потливостью, что достигается ежедневными гигиеническими ваннами для ног со сменой чулок и носков, желательно хлопчатобумажных, при плоскостопии – использованием супинаторов.
Тетяна СВЯТЕНКО, д.м.н.
Олена ШЕВЧЕНКО
Дніпропетровська медична академія