Особливості церебрального кровозабезпечення. Ішемічний інсульт
У загальній структурі захворювань серцево-судинної системи порушення мозкового кровообігу вирізняються найбільш тяжкими медичними, соціальними та економічними наслідками. Найскладніша форма судинних захворювань – інсульт. Він може стати тяжким ускладненням або фатальним наслідком різноманітних патологічних процесів.
У світі щорічно інсульт виникає у понад 15 млн людей і майже п’ять мільйонів помирають внаслідок нього.
Для клінічного розуміння топічного ураження при інсульті слід згадати анатомо-фізіологічні особливості церебрального кровопостачання, яке здійснюється судинами двох басейнів: каротидного (забезпечує 2/3 мозкової тканини) і вертебрально-базилярного (забезпечує 1/3 мозку). Каротидний басейн складається з двох внутрішніх сонних артерій (ВСА), які відгалуджуються від загальних сонних артерій, та їх гілок. ВСА надходять до порожнини черепа через каротидні канали, а, проходячи крізь печеристі пазухи, роблять крутий вигин, що за формою нагадує латинську букву S (сифон сонної артерії). Від кожної внутрішньої сонної артерії на основі мозку відходять орбітальна (a. ophtalmica), передня ворсинчаста (a.chorioidea anterior) та задня сполучна артерії (a. communicans posterior). Поблизу зовнішнього кута зорового перехрестя ВСА поділяється на дві великі судинні гілки: передню мозкову артерію (a. cerebri anterior) – ПМА та середню мозкову артерію (a. cerebri media) – СМА, що є найбільшою артерією мозкового кровопостачання. Обидві передні мозкові артерії з’єднуються між собою завдяки поперечному анастомозу – передній сполучній артерії (a. communicans anterior).
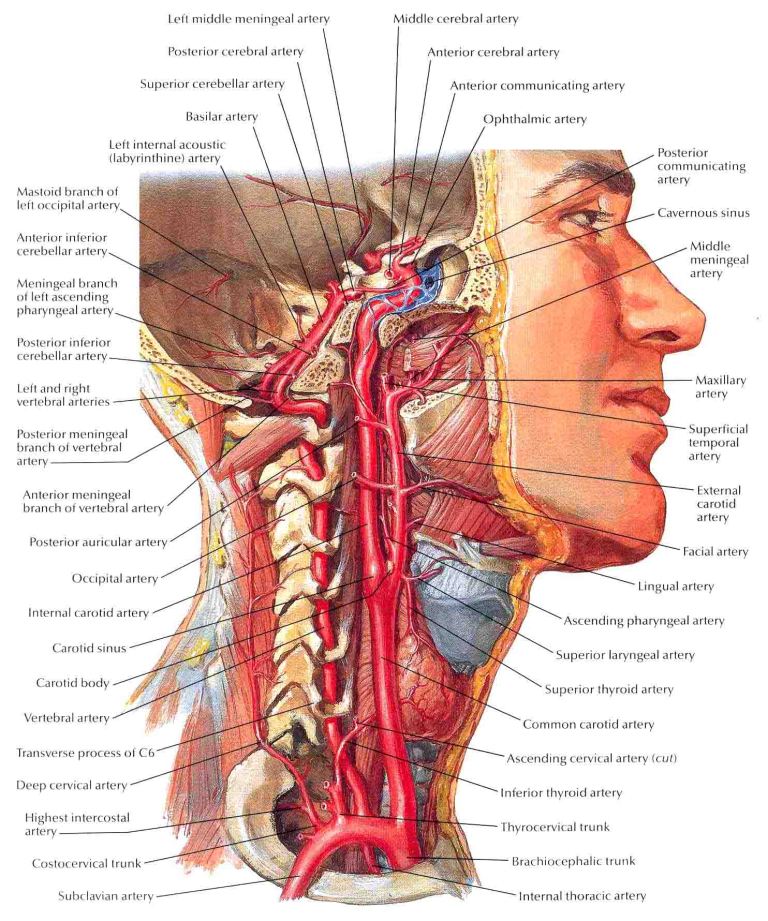
Вертебрально-базилярний басейн (ВББ) складається з двох хребтових артерій (ХА), що відгалуджуються від підключичних артерій та їх гілок. Особливістю ВББ є те, що ХА проходять через отвори в поперечних відростках шести шийних хребців та надходять до порожнини черепа крізь великий потиличний отвір, перетинаючи його мембрану. Далі обидві ХА розташовуються на основі довгастого мозку та, поступово зближуючись, біля нижнього краю варолієвого мосту, зливаються в одну – основну (базилярну) артерію (a. basilaris) – ОА (БА). ОА, пройшовши по середній лінії основи варолієвого мосту до його межі з ніжками мозку, поділяється на дві задні мозкові артерії (a.а. cerebri posterior) – ЗМА. Хід ХА поділяється на два рівні: екстракраніальний та інтракраніальний, які, в свою чергу, ще умовно поділяються на чотири відрізки (V1-V4). Три з них (V1-V3) належать екстракраніальному відділу, а один (V4) – інтракраніальному.
Відрізок V1 – від підключичної артерії до шийного хребця С6, відрізок V2 проходить у кістковому каналі, утвореному отворами поперечних відростків шийних хребців С6-С2. Відрізок ХА V3 має складний хід, де артерія огинає перший шийний хребець (атлант) до входу в порожнину черепа. Відрізок V4 – від входу в порожнину черепа до злиття з основною артерією. Особливе місце посідає стан кровообігу в вертебрально-базилярному басейні (ВББ) через специфіку мозкових утворень – центрів життєзабезпечення, що отримують кров з цього басейну: стовбур мозку, мозжечок, потиличні долі та медіобазальні відділи скроневих долей великих півкуль головного мозку, верхньошийний відділ спинного мозку та хребта, внутрішнє вухо, а також значною мірою – гіпоталамус та підкоркові вузли. На противагу каротидам, які дають трофіку, головним чином, руховим апаратам (моторним та премоторним полям лобної долі та частково – стріопалідарним ядрам), ВББ забезпечує кров’ю поряд з усіма церебральними рівнями вегетативних структур органи чуття (зір, нюх, рівновага, смак), а також всі елементарні види чутливості, тобто всі системи суто адаптаційного призначення.
Кровообіг обох басейнів не ізольований, а контактує між собою, що є прикладом досконалих адаптаційно-пристосувальних механізмів в організмі. Кожна задня мозкова артерія з’єднується з внутрішньою сонною артерією за допомогою задньої з’єднувальної артерії (a. communicans posterior). Важливу роль у підтриманні рівномірного розподілу крові між обома півкулями мозку виграє велике артеріальне, або Вілізієве коло (circulus arteriosus Willisii), яке забезпечує анастомозування між двома судинними басейнами і сформоване внутрішніми сонними та основною артеріями з їх гілками на основній частині мозку. Крім того, існує так зване мале, або бульбарне коло (circulus arteriosus bulbaris), що забезпечує колатеральний кровообіг довгастого мозку й розташовується на його основі, утворене хребтовими та спиномозковими артеріями.
Порушення кровотоку в одній із внутрішніх сонних або хребтової артерій компенсується за рахунок колатерального кровообігу переважно через внутрішню сонну артерію протилежного боку та основну артерію через Вілізієве коло. Проте в фізіологічних умовах кров із внутрішньої сонної артерії одного боку не надходить до протилежної півкулі через однаковий тиск у судинах Вілізієвого кола.
Отже, інсульт посідає одне з перших місць серед причин смертності і завжди перше – в структурі стійкої втрати працездатності. Не більше 20% осіб, що перенесли церебральний інсульт, можуть повернутися до попередньої роботи. Серед усіх видів інсультів переважають ішемічні ураження мозку. Ішемічні інсульти становлять 70–85 % випадків.
Ішемічний інсульт найчастіше развивається при звуженні чи закупорці артерій, що живлять клітини головного мозку. Не отримуючи необхідні їм кисень та поживні речовини, клітини мозку гинуть. Слід звернути увагу, що динаміка загибелі нервової тканини при ішемічному ураженні настає поступово. Навколо епіцентру вогнища ішемії (ядра) формується зона ішемічної напівтіні (пенумбри), де нейрони ще залишаються життєздатними, але метаболізм у них суттєво пригнічений. Ще дистальніше – зона олігемії – недостатнього кровозабезпечення. Зона загибелі нейронів досить швидко зростає (див. рис.), проте протягом від години до трьох шанси запобіганню загибелі нейронів ще дуже високі (терапевтичне вікно), тому використання реканалізації судин шляхом тромболізису та відновлення кровопостачання є надзвичайно актуальним. З іншого боку, всі способи нейропротекції є також найбільш актуальними саме в цей проміжок часу. Тому, в разі клінічного встановлення діагнозу інсульту або підозри на нього слід якнайшвидше доправити хворого в стаціонар.
Клінічно інсульт може виявлятися загальномозковими та вогнищевими неврологічними симптомами.
Загальномозкові симптоми інсульту бувають різні. Цей симптом може виникати у вигляді порушення свідомості, оглушення, сонливості або, навпаки, збудження, можливе також короткочасне запаморочення протягом кількох хвилин.
На тлі загальномозкових симптомів інсульту з’являються вогнищеві ознаки. Клінічна картина залежить від того, яка ділянка мозку уражена внаслідок порушення її кровопостачання.
Для окклюзії СМА характерні контрлатеральні геміпарез, гемігіпестезія, гомонімна геміанопсія. Спостерігається контрлатеральний парез зору. При ураженні домінантної півкулі розвивається афазія, при ураженні недомінантної – апраксія, агнозія, асоматогнозія і анозогнозія.
При окклюзії окремих гілок СМА виникають парціальні синдроми: моторна афазія в поєднанні з контрлатеральним парезом верхньої кінцівки та лицьового нерва при ураженні верхніх гілок; сенсорна афазія при ураженні нижніх гілок.
При окклюзії ПМА развивається параліч контрлатеральної нижньої кінцівки, контрлатеральний хапальний рефлекс. Характерні абулія, абазія, персеверація, нетримання сечі.
Порушення кровотоку в басейні ВСА має різноманітні прояви. Можливий безсимптомний перебіг; можуть виникати симптоми недостатності кровотоку в системі СМА або зонах суміжного кровопостачання (частіше між ПМА і СМА – слабкість або парестезії в контрлатеральній руці, центральний контрлатеральний парез лицьового і під’язичного нервів). Можливий розвиток монокулярної сліпоти з контрлатеральним геміпарезом.
При окклюзії задньої мозкової артерії можливий розвиток одного з двох синдромів: поєднання гомонімної геміанопсії з амнезією, дизлексії (без дизграфії) і легкого контрлатерального геміпарезу з геміанестезією; або поєднане ураження окорухового нерва з контрлатеральними мимовільними рухами, геміплегією або атаксією.
При окклюзії гілок базилярної артерії виникає атаксія; контрлатеральна геміплегія і геміанестезія; іпслатеральный парез зору з контрлатеральною геміплегією; міжядерна офтальмоплегія, ністагм із запамороченням, нудотою, блюванням; шум у вухах та втрата слуху.
При окклюзії стовбура базилярної артерії чи обох хребтових артерій виникає тетраплегія, горизонтальний парез зору, кома, синдром «закритої людини».
Про вогнищеві неврологічні симптоми свідчать такі розлади:
• рухові: моно-, гемі-, парапарези тощо, парези черепно-лицьових нервів, гіперкінези та ін.;
• мовні: сенсорна, моторна афазія, дизартрія тощо;
• чутливі: гіпалгезія, анестезія, порушення глибокої, складних видів чутливості та ін.;
• координаторних: вестибулярна, мозжечкова атаксія, астазія, абазія та ін.;
• зорових: скотоми, квадрантні і геміанопсії, амавроз, фотопсії та ін.;
• коркових функцій: астереогноз, апраксія та ін.;
• пам’яті: фіксаційна амнезія, дезорієнтація в часі та ін.
Таким чином, раптове або поступове виникнення вогнищевої неврологічної симптоматики в поєднанні із загальномозковими розладами або без них, наявність факторів ризику розвитку інсульту свідчать про виникнення гострого порушення мозкового кровообігу.
Оцінка неврологічного дефіциту (рухових, когнітивних функцій) відбувається за спеціальними шкалами, про що йтиметься в наступних публікаціях.
Діагностичні ознаки, характерні для ішемічного інсульту: наявність в анамнезі ІХС, інфаркту міокарда, миготливої аритмії, ураження клапанів серця, цукровий діабет та транзиторні ішемічні атаки; виникає частіше під час сну або відразу після пробудження; переважання вогнищевих симптомів над загальномозковими, відносна стабільність життєво важливих функцій, передусім дихання, збереження свідомості або певна «відстроченість» її пригнічення; вік хворих – старші особи; дебют захворювання на тлі нормальних чи помірно знижених-підвищених цифр артеріального тиску.
Для підтвердження клінічного діагнозу у хворих з підозрою на ішемічний інсульт необхідним є застосування спеціальних методів діагностики, особливості яких буде висвітлено в наступних публікаціях.
Хочете знати більше – прочитайте:
1. Валикова Т.А., Алифирова В.М. – Инсульт: этиология, патогенез, классификация, клинические формы, лечение и профилактика.– 2003.– с. 70-82
2. Виленский Б.С. Инсульт. – СПб: Медицинское информационное агентство, 1995. – 288 с.
3. Гуляев Д.В., Петренко О.Э., Гуляева М.В. Об организации борьбы с инсультом // Судинні захворювання головного мозку. – 2006. – №1. – С. 8-22.
4. Гусев Е.И. Проблема инсульта в России // Журн. неврол. и психиатр. – 2003. – № 9. – С. 3-7.
5. Евзельман М. А. – Ишемический инсульт. Орёл, 2003.– С.121
6. Зозуля Ю.П., Волошин П.В., Міщенко Т.С. та ін. Сучасні принципи діагностики та лікування хворих із гострим порушенням мозкового кровообігу: Метод. реком. – К., 2005. – 64 с.
7. Міщенко Т.С. Епідеміологія цереброваскулярних захворювань в Україні // Судинні захворювання головного мозку. – 2006. – № 1. – С. 3-7.
8. Михеев В.В., Мельничук П.В. – Нервные болезни. – «Медицина», 1981. – С. 543.
9. Manica G. Prevention and treatment of stroke in patients with hypertension // Clin. Ther. – 2004. – Vol. 26 (5). – Р. 631-648.
10. Суслина З.А., Верещагин Н.В., Пирадов М.А., – Подтипы ишемических нарушений мозгового кровообращения: диагностика и лечение, Том 3,№ 5,2001.
Похожие материалы
-
 ПАРКИНСОНИЗМ. Болезнь Пакринсона: причины, симптомы и лечение
ПАРКИНСОНИЗМ. Болезнь Пакринсона: причины, симптомы и лечение
-
 Рефлекс. Класифікація рефлексів. Особливості розвитку нервової системи
Рефлекс. Класифікація рефлексів. Особливості розвитку нервової системи
-
 Анатомо-фізіологічні особливості нервової системи
Анатомо-фізіологічні особливості нервової системи
-
 Біль у спині. Основні причини і методи лікування
Біль у спині. Основні причини і методи лікування
-
 Синдром «ГОЛОВНАЯ БОЛЬ». Мигрень. Причины и симптомы головных болей.
Синдром «ГОЛОВНАЯ БОЛЬ». Мигрень. Причины и симптомы головных болей.

