Вітряна віспа та інфекційна ерітема
Вітряна віспа та інфекційна ерітема (п’ята хвороба) – дитячі захворювання, що мають загрозу для плода, якщо мати інфікується під час вагітності. На щастя, плід не завжди страждає від даних хвороб. Однак, вагітна жінка повинна проконсультуватися у свого лікаря, якщо вона уразилася подібними інфекціями.
Щоб уникнути ускладнень (і їй самій, і дитині), слід вжити відповідних заходів і, після консультації лікаря, пройти необхідне лікування.
Приблизно 85% – 95% вагітних жінок нечутливі до вітряної віспи і приблизно 60% – нечутливі до інфекційної ерітеми. Якщо жінка впевнена, що перенесла дані захворювання, можна не хвилюватися з цього приводу під час вагітності, навіть якщо в цей час ви мали контакт з інфікованим. Тільки ті жінки, які не перенесли даних хвороб раніше, ризикують заразитися ними.
Що таке «вітряна віспа»?
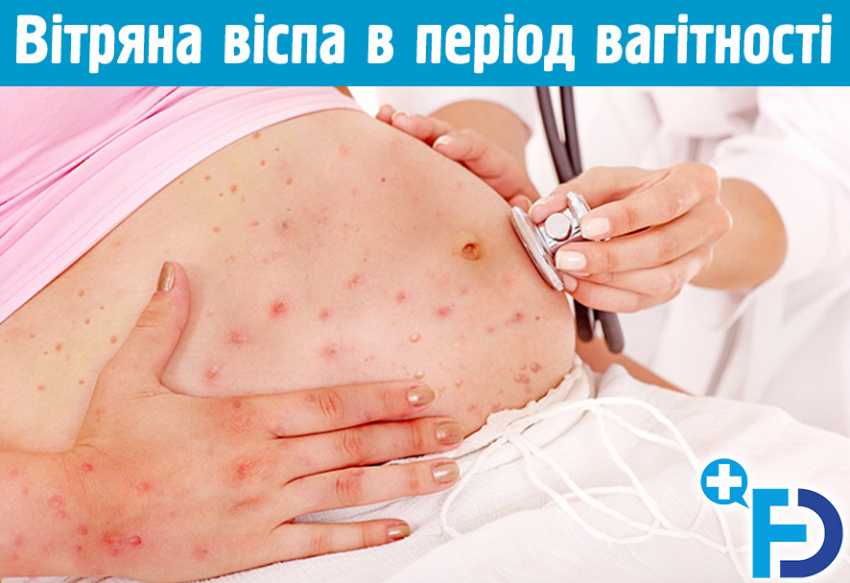
Вітряна віспа – це вірусна інфекція, що характеризується, в основному, висипом, сверблячкою та лихоманкою. Зазвичай, симптоми проявляються на 14 – 18 день після зараження. Водночас, якщо тяжкі ускладнення не є типовими для дітей, приблизно у 15% дорослих, які захворіли, може розвинутися тяжка форма пневмонії. Така пневмонія особливо небезпечна для вагітної жінки.
Вітряна віспа передається повітряно-крапельним шляхом та під час безпосереднього контакту з висипом інфікованого. Інфікована людина є заразною від одного до двох днів перед появою висипу та до моменту припинення розповсюдження висипу, у той час, коли він покривається кіркою (переважно через 5 днів після початку появи висипу).
Для чутливої до даної інфекції вагітної жінки, яка має контакт з інфікованим членом родини, ризик зараження вітряною віспою становить 90%, тому вона мусить негайно проконсультуватися у лікаря. Якщо вона мала контакт з інфікованим за межами дому, ризик зараження може бути нижчим.
Яку загрозу становить вітряна віспа для плоду?
Існує загроза вродженого синдрому вітряної віспи, групи вроджених вад: це рубці, дефекти м’язів та кісток, неправильно розвинуті чи паралізовані кінцівки, голова менша норми, сліпота, судоми та затримка розумового розвитку.
Такий синдром виникає приблизно у 2% дітей, матері яких інфікувалися вітряною віспою у перші 20 тижнів (першу половину) вагітності, і рідко виникає, якщо зараження сталося після 20 тижня. Такі вроджені вади іноді визначаються до народження під час ультразвукового дослідження.
Яку загрозу становить вітряна віспа для новонародженого?
У новонародженого може розвинутись тяжка форма вітряної віспи, якщо висип у матері з’явився в період 5 днів до пологів чи 2 дні після пологів. Заражаються від 25% до 50% новонароджених. У них з’являється висип у період від 5 до 10 днів після народження. За відсутності лікування до 30% новонароджених помирають.
На щастя, тяжкість інфекції зменшується, якщо негайно після народження розпочато лікування шляхом введення препарату варіцелла-зостер імуноглобуліну. У такому випадку у більшості дітей була легка форма хвороби. Якщо, незважаючи на лікування, розвиваються сер- йозні симптоми, можуть допомогти антивірусні препарати (такі як ацикловір). Якщо висип у матері з’являється за 6 – 21 день до пологів, у дитини виникає невеликий ризик розвитку легкої форми інфекції.
Чи часто трапляються випадки вітряної віспи в період вагітності?
Приблизно одна з 2000 жінок може захворіти на вітряну віспу під час вагітності. Цифра може змінитися до того часу, як діти, яким зараз обов’язково роблять щеплення від вітряної віспи, досягнуть дітородного віку.
До зачаття або під час першого пренатального візиту лікар запитує жінку, чи хворіла вона на вітряну віспу або чи робили їй щеплення. Якщо ні, або ж якщо жінка не пам’ятає, лікар запропонує аналіз крові для визначення імунітету до даної хвороби. Приблизно 85% жінок, які не хворіли на вітряну віспу, мають до неї імунітет. У 1995 році адміністративний комітет харчових продуктів та лікарських препаратів ухвалив вакцину проти вітряної віспи. Якщо аналіз крові підтвердив, що у жінки немає імунітету до вітряної віспи і вона ще не вагітна, вона повинна визначитися щодо щеплення та відкласти плани зачаття не менш як на місяць після щеплення. У випадку, якщо жінка вже вагітна, щеплення не робиться.
Якщо вагітна жінка мала контакт з інфікованим, і тести визначили, що вона не має імунітету, своєчасне лікування може запобігти хворобі або пом’якшити її перебіг. Якщо вагітна жінка заразилася вітряною віспою, вона може отримувати лікування у вигляді орального антивірусного препарату ацикловіру для полегшення симптомів. Сучасні дослідження підтверджують, що цей препарат безпечний для вживання під час вагітності. Якщо у вагітної жінки з’являються симптоми пневмонії, необхідно госпіталізувати її та лікувати великими дозами ацикловіру внутрішньовенно.
Чи можна запобігти зараженню вітряною віспою чутливій до вірусу вагітній?
Експерти рекомендують, щоб чутлива до вірусу вагітна жінка, яка була в контакті з інфікованим вітряною віспою, отримала варіцелла-зостер імуноглобуліни (безпечні для матері та дитини). Якщо препарат було прийнято протягом 72 годин після контакту, він допомагає запобігти розвитку вітряної віспи або полегшити її перебіг. Це дуже важливо для вагітної, адже такі ускладнення вітряної віспи, як пневмонія, частіше зустрічаються у дорослих, ніж у дітей. Невідомо, чи допомагає застосування варіцелла-зостер імуноглобулінів вагітною жінкою захистити плід від інфекції.
Як може вагітна жінка, чутлива до вітряної віспи, запобігти зараженню?
Чутлива до вірусу вагітна жінка повинна уникати контакту з інфікованою людиною або чутливою до цієї хвороби, яка була в контакті з інфікованим протягом минулих 10 – 21 днів.
Чи може вагітна жінка заразитися вітряною віспою від дитини, якій нещодавно зробили щеплення?
Хоча й нечасто, але були зафіксовані випадки, коли дитина безпосередньо після щеплення передавала вірус іншим. Вважається, що дитина може бути заразною, якщо навколо місця ін’єкції з’являються ранки (що в деяких випадках можуть з’являтися в місці уколу). Вагітна жінка, чутлива до вітряної віспи, повинна обговорити з лікарем можливість відміни щеплення дітей, які мешкають у домі, до післяпологового періоду.
Чи може оперізувальний лишай завдати шкоди плоду?
Причиною оперізувального лишаю може бути лімітована реактивація вірусу вітряної віспи, зазвичай, через роки після перенесеної інфекції. Він викликає болючі локальні утворення пухирців. Були випадки вроджених вад після перенесеного під час вагітності оперізуючого лишаю. Однак, ризик їх виникнення досить незначний.
Що таке «інфекційна еритема» (п’ята хвороба)?
Інфекційна еритема (п’ята хвороба) – це розповсюджене, зазвичай, легке захворювання, що передається повітряно-крапельним шляхом. У дітей воно викликає висип на обличчі у вигляді «ляпасу», рідше – невисоку температуру, головний біль, біль у горлі, біль у суглобах. Ця хвороба викликана парвовірусом В19. Вона отримала свою назву, бо була під номером 5 в списку розповсюджених причин дитячого висипу та лихоманки.
В інфікованих дорослих часто спостерігається біль та набряки суглобів, рідше з’являється висипання, ще рідше симптоми, характерні для грипу. Зазвичай, симптоми з’являються між 4 та 14 днем після інфікування. Близько 20% інфікованих людей не мають симптомів і близько 60% дорослих перенесли дану інфекцію у дитинстві, часто навіть не підозрюючи цього.
Вакцини проти п’ятої хвороби не існує.
Яку загрозу несе дана інфекція для плоду?
На щастя, дуже часто, коли матері уражаються даним вірусом, він не загрожує плоду. Однак, коли плід все ж інфіковано, вірус може порушити його здатність продукувати червоні кров’яні клітини, що призводить до небезпечної форми анемії, серцевої недостатності та у 9% спричиняє ризик смерті плоду, що спричинює викидні чи мертвонародження. Смерть плоду вірогідніша у випадку, якщо вагітна жінка заразилася у перші 20 тижнів вагітності. Інших випадків вроджених вад при п’ятій хворобі під час вагітності не було зареєстровано.
Хто може захворіти на інфекційну еритему?
Будь-яка чутлива людина може заразитися інфекційною еритемою. Вагітній жінці краще бути обережною, припускаючи, що вона чутлива до цієї хвороби. Особливо, якщо вона знаходиться у колективі, в якому є вірогідність зараження, наприклад, жінки з малими дітьми, вчителі, дитячі лікарі. За допомогою аналізу крові можна визначити, чи були ви колись інфіковані і чи знаходитесь ви, таким чином, у групі ризику. У дослідженні, проведеному в Данії в 1999 році, було відмічено, що в період спалаху даної хвороби 13% вагітних жінок інфікувалися вірусом. Чутливі до інфекції вчителі молодших класів та інші, чия робота була пов’язана з малими дітьми, мали у 3 рази більше «шансів» заразитися, ніж представники інших професій. Однак, більшість вагітних жінок заразилися від власних дітей. Чим більше було дітей у чутливої вагітної жінки, то більшими була вірогідність зараження.
У порівнянні з вагітними жінками без дітей у домі, жінки з однією дитиною мали в три рази більше шансів заразитися, у той час як жінки з трьома та більше дітьми мали у вісім разів більше шансів заразитися даним вірусом. Відповідно, деякі досліди підтвердили, що заражалися близько 50% чутливих вагітних жінок від інфікованої дитини, у порівнянні з 20% чутливих до вірусу вчителів та лікарів, які мають справу з інфікованими дітьми.
На щастя, матері і ті, хто працює з дітьми, швидше за все, мають імунітет до даного захворювання. Якщо виникає спалах інфекційної еритеми на роботі, вагітна жінка повинна обговорити з лікарем можливість відпустки на цей період. Щоб зменшити ризик зараження, вагітна жінка повинна ретельно мити руки після доторкання до серветок, які використовувались інфікованими дітьми. Вона також не повинна пити та їсти з посуду, який використовували хворі.
Що необхідно робити вагітній жінці, якщо вона мала контакт із хворим на інфекційну еритему?
У випадку, якщо вагітна жінка мала контакт із хворим на інфекційну еритему, їй необхідно терміново проконсультуватися з лікарем. Якщо вона мала контакт з інфікованим хворим на стадії інфікування захворювання (зазвичай, до появи висипу), лікар може порекомендувати аналіз крові для виявлення чутливості до інфекційної еритеми та для підтвердження наявності захворювання в даний момент.
Як лікується інфекційна еритема у вагітних жінок?
Не існує ліків для лікування інфекційної еритеми. При інфікуванні вагітної жінки лікар буде пильно за нею спостерігати на наявність проблем у плода. Значні ускладнення стану плода, приміром ненормальне накопичення рідини навколо серця, легень чи черевної порожнини, що, можливо, є наслідком тяжкої форми анемії, як зазначалося раніше, можуть бути виявлені при повторних ультразвукових дослідженнях. Більшість ускладнень стану плода розвиваються до 10 тижня після інфікування матері. Якщо в цей час не виявлено жодних проблем при ультразвуковому дослідженні, подальше тестування не рекомендується.
Вчені шукають найефективніші методи лікування плоду, що підпав під ці потенційно небезпечні для життя ускладнення. Використовується підтвердження інфекції шляхом нещодавно розроблених тестів, що можуть визначити парвовірус В19 у зразку навколоплідної рідини (отриманого шляхом амніоцентезу) або крові плоду (отриманої через пуповину).
Процедура транскутанного отримання зразка крові плоду через пуповину може допомогти встановити тяжкість анемії плода та провести внутрішньоматкове переливання крові безпосередньо до кровоносної судини пуповини.
Ще не відомо, наскільки ефективними є дані методи і широко вони не застосовуються. Траплялися випадки, коли плід із значними ускладненнями від інфекції виживав без лікування та не мав патології після народження.