Пароксизмальная тахикардия (ПТ). Причины, симптомы, лечение
Пароксизмальная тахикардия (ПТ) – это внезапное увеличение частоты сердечных сокращений до 140–250 в минуту при сохранении, в большинстве случаев, правильного регулярного ритма. Она представляет собой серию экстрасистол с большой частотой, идущие одна за другой (экстрасистолическая тахикардия).
Характерной особенностью пароксизмальной тахикардии является также ее внезапное завершение. Преходящим эпизодом («пробежкой») тахикардии принято считать "залп" минимум из пяти экстрасистол. Пароксизмальную тахикардию называют устойчивой при наличии приступов, длящихся не менее 30–60 с. Основным механизмом возникновения ПТ являются частые эктопические импульсы, возникающие в гетеротопных очагах– предсердиях, атриовентрикулярном соединении, желудочках.
Наджелудочковые ПТ объединяют группу нарушений ритма, при которых эктопический водитель ритма локализуется над общим стволом пучка Гиса. В большинстве случаев они имеют подобную ЭКГ–картину и их четкая топическая диагностика без специального исследования затрудняется. В таких случаях при постановке диагноза ограничиваются общей формулировкой: пароксизмальная наджелудочковая тахикардия.
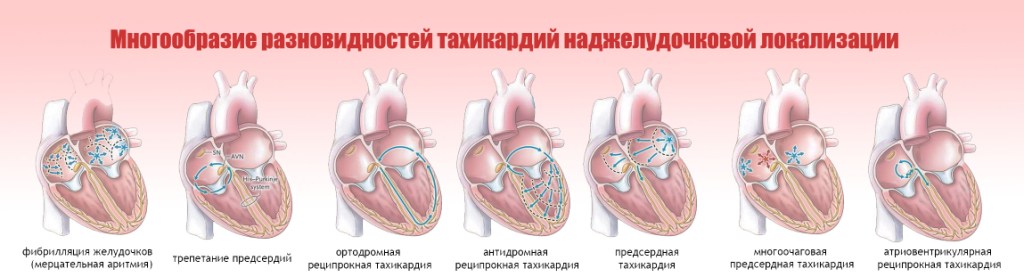
Пароксизмальная наджелудочковая тахикардия
Наджелудочковая пароксизмальная тахикардия может наблюдаться при ишемической болезни сердца, гипертонической болезни, инфаркте миокарда, пороках сердца, кардиомиопатиях, миокардитах, хроническом легочном сердце. Провоцирует ее гипоксия, гипокалиемия, ацидоз или алкалоз, передозировка дигиталиса, симпатомиметическими препараты, эуфиллин, механическое перерастяжение предсердия.
Узловая (с АВ-узла) предсердно-желудочковая ПТ наблюдается как при вышеперечисленных заболеваниях сердца, так и у практически здоровых людей. Провоцирующими ее факторами могут быть эмоциональный стресс, курение, употребление кофе, алкоголя, физическая нагрузка, иногда прием сердечных гликозидов.
Больные жалуются на сердцебиение, общую слабость, похолодание конечностей, потливость, чувство тяжести в голове и эпигастральной области, иногда головокружение, усиление перистальтики кишечника, неустойчивый стул. Характерны частые позывы к мочеиспусканию, выделение большого количества светлой мочи в конце приступа. Некоторые больные возбуждены, проявляют беспокойство (вегетативная дисфункция), жалуются на боль в груди, удушье. Приступы тахикардии, затянулись, при наличии стенокардии могут сопровождаться развитием сердечной недостаточности (застой в малом и/или большом круге кровообращения), кратковременная потеря сознания.
Снижение артериального давления и уменьшение сердечного выброса во время приступов наджелудочковой ПТ могут вызвать ишемию миокарда, реже – инфаркт миокарда.
Частота сердцебиения постоянна и не увеличивается при изменении положения тела, физическом напряжении.
Тахикардия, пароксизмальная тахикардия ЭКГ-диагностика
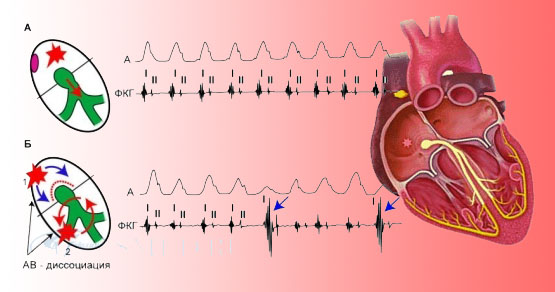
Регистрируется правильный ритм с частотой 140–250 в 1 мин. Желудочковые комплексы не изменены (не расширены), перед ними могут определяться несколько деформированы, двухфазные или отрицательные зубцы Р (предсердная ПТ). При узловой предсердно– желудочковой ПТ зубец Р перед QRS не определяется, поскольку он формируется одновременно с желудочковым комплексом или во II, III отведении и aVF регистрируются зубцы Р после комплексов QRS.
Лечение пароксизмальной наджелудочковой тахикардии
Купирования приступа наджелудочковой пароксизмальной тахикардии. Рефлекторные пробы. Купирование пароксизма начинают с применения методов рефлекторного возбуждения блуждающего нерва (вагусные пробы). Наиболее распространенная проба Вальсальвы– задержка дыхания с натуживанием на высоте вдоха в течение 5–10 с, желательно в положении лежа, при закрытой голосовой щели и зажатой носу. Также можно вызвать рвотный рефлекс путем раздражения пальцами корня языка. Иногда приступы купируются при глубоком вдохе, при кашле, сильном нажатии на верхнюю часть живота, надувании воздушного шарика (в момент, когда она лопается). Вагусные пробы эффективны в 70–80 % случаев. Если пароксизм связан с интоксикацией сердечными гликозидами, больного госпитализируют в кардиологическое отделение.
В момент восстановления ритма с помощью рефлекторных проб могут возникать желудочковые экстрасистолы, короткие "пробежки" желудочковой тахикардии и очень редко – фибрилляция желудочков.
 Медикаментозное купирование наджелудочковой ПТ. Согласно Приказу МЗ Украины № 191 от 5.05.2003 года («Об утверждении временных государственных социальных нормативов предоставления медицинской помощи по специальности»Общая практика– семейная медицина») препаратами выбора являются:
Медикаментозное купирование наджелудочковой ПТ. Согласно Приказу МЗ Украины № 191 от 5.05.2003 года («Об утверждении временных государственных социальных нормативов предоставления медицинской помощи по специальности»Общая практика– семейная медицина») препаратами выбора являются:
1. Аденозин– 6 мг (2 мл) в/в болюс;
2. Верапамил (изоптин, финоптин, лекоптин)– 10 мг в/в болюс;
3. Амиодарон (кордарон)– 5 мг/кг массы тела, в первые сутки до 800 мг;
Верапамил вливается в вену в начальной дозе 10 мг (4 мл 0,25 % раствора) без разведения, медленно – в течение 30–40 с. Восстановление синусового ритма ожидается в ближайшие 1–5 мин. При необходимости– инъекцию верапамила (10 мг) можно повторить через 30 минут.
Аденозин вводится в/в струйно, 6 мг (2 мл) быстро – за 3–5 с. Эффект наступает не позднее 1–2 мин. В условиях неэффективности предыдущей дозы инъекцию аденозина можно повторить – 4 мл, 6 мл последовательно через каждые 5 минут.
Антагонист адреналина (ИИИ группа антиаритмических препаратов) амиодарон (кордарон) назначается в первые сутки по 200 мг 4 раза в день, далее – первую неделю 200 мг дважды в день (под ЭКГ контролем), далее 200 мг один раз в день.
Верапамил и аденозин являются основными препаратами, которые применяются для купирования наджелудочковой ПТ. Верапамил переносится лучше. После ввода аденозина примерно у половины больных наблюдаются побочные явления– головная боль, покраснение лица, затруднение дыхания. Однако они абсолютно безопасны и исчезают через 20–30 с.
Аденозин-агонист пуринергические рецепторов клеточной мембраны. Препарат обладает ультракоротким периодом на полжизни – 10 с. В организме образуется путем дефосфорилирования АТФ. В целом, проявляя свойства косвенного блокатора Са2 +– каналов, он подобен верапамила.
При исходном низком АД, синдроме слабости синусового узла, WPW – синдроме начинают купирования наджелудочковой ПТ с введения аденозина. При выраженной гипотензии (АД < 90 мм рт. Ст.) До инъекции антиаритмикам вводят в/м или п/к 0,3–0,5 мл 1 % раствора мезатона. В некоторых случаях этого достаточно для купирования приступа ПТ. Если больному вводили β-блокаторы, то на втором этапе может быть использован только аденозин, поскольку введение верапамила после приема β-адреноблокаторов может осложниться коллапсом.
Если начальная доза верапамила или аденозина не привела к нормализации ритма– возможны два варианта решения:
1. Повторить инъекцию того же препарата;
2. Заменить верапамил на аденозин или наоборот.
Согласно Приказу МОЗ Украины № 24 от 17.01.2005 года»Об утверждении протоколов предоставления медпомощи по специальности»Медицина неотложных состояний»при стабильной гемодинамике купирование наджелудочковой ПТ (с узкими комплексами QRS) проводят в такой последовательности :
АТФ 2 мл в/в болюсом;
• при неэффективности – верапамил 2–4 мл в/в.
альтернатива:
• кордарон 150–300 мг в/в;
• или новокаинамид до 10 мл в/в.
Почти никогда дело не доходит до электроимпульсной терапии (ЭИТ). При наджелудочковой ПТ и нестабильной гемодинамике ЭИТ проводится после премедикации (2 мл сибазона в/в) в таком режиме: 100 Дж, при отсутствии эффекта – повторно, 200 Дж, при отсутствии эффекта – повторно, 300 Дж.
При наджелудочковой ПТ и явном синдроме WPW противопоказаны сердечные гликозиды и верапамил.
Прием любого антиаритмического препарата полезно дополнить 1–2 таблетками транквилизатора средней силы (элениум, реланиум, нозепам), а при их непереносимости– принять 60–80 капель корвалола, валокордина.
ЭКГ– диагностика. Комплексы QRSТ значительно деформированы, расширены (0,14 с и более), в основном положительные или отрицательные во всех грудных отведениях (рис. 1.11). Интервалы RR не обязательно одинаковые, как при наджелудочковой форме ПТ с блокадой ножки пучка Гиса. Зубцы Р регистрируются независимо от желудочкового комплекса, поскольку предсердия могут возбуждаться ретроградно или под влиянием импульсов, идущих из синусового узла. Поскольку зубец Р часто накладывается на желудочковые комплексы, он не всегда рассматривается.
После нападения желудочковой ПТ на ЭКГ в течение нескольких часов или дней могут регистрироваться отрицательные зубцы Т, иногда с депрессией сегмента ST (посттахикардиальний синдром).
Желудочковая пароксизмальная тахикардия
Клинически желудочковая форма ПТ характеризуется приступами сердцебиения с внезапным началом и завершением. Однако в отличие от наджелудочковой ПТ форуме синдрома»спастической мочи».
Причины желудочковой пароксизмальной тахикардии
Наиболее частой причиной желудочковой ПТ является ИБС, особенно ИМ, постинфарктный кардиосклероз, аневризма сердца. Желудочковая ПТ также случается у больных кардиомиопатии, пороки сердца, застойную сердечную недостаточность различной этиологии, с интоксикацией гликозидами.
Клинически желудочковая форма ПТ характеризуется приступами сердцебиения с внезапным началом и завершением. Однако в отличие от наджелудочковой ПТ форуме синдрома»спастической мочи». Больные жалуются на общую слабость, удушье, боли или ощущение тяжести в груди. Могут преобладать симптомы, связанные с ишемией мозга: головокружение, нарушение зрения, афазия, парезы, обморочные состояния. Значительно чаще, чем при наджелудочковой ПТ отмечаются явления острой сердечной недостаточности (отек легких, кардиогенный шок).
Частота сердечных сокращений во время приступа колеблется в пределах от 120 до 200 в 1 мин; ритм правильный, хотя в отличие от наджелудочковой ПТ может наблюдаться некоторая его нерегулярность. Артериальное давление, как правило, снижен. Вены шеи пульсируют с меньшей частотой по сравнению с частотой артериального пульса, поскольку систолическое предсердий контролируется синусовым узлом.
Желудочковая пароксизмальная тахикардия ЭКГ–диагностика
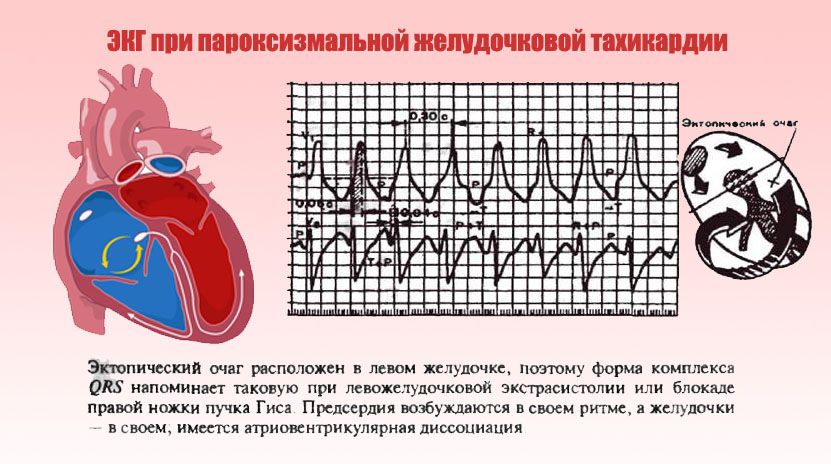
Комплексы QRSТ значительно деформированы, расширены (0,14 с и более), в основном положительные или отрицательные во всех грудных отведениях. Интервалы RR не обязательно одинаковы. Зубцы Р регистрируются независимо от желудочкового комплекса, поскольку предсердия могут возбуждаться ретроградно или под влиянием импульсов, идущих из синусового узла. Поскольку зубец Р часто накладывается на желудочковые комплексы, он не всегда рассматривается.
После нападения желудочковой ПТ на ЭКГ в течение нескольких часов или дней могут регистрироваться отрицательные зубцы Т, иногда с депрессией сегмента ST (посттахикардиальний синдром).
Лечение желудочковой пароксизмальной тахикардии
Купирование пароксизма желудочковой ПТ
• Если пароксизм развивается на фоне или составляет основу кардиогенного (аритмического) шока, а также в тех случаях, когда приступ сопровождается острой сердечной недостаточностью, препаратом выбора, и по сути – спасение больного, является электроимпульсная терапия (100–300 Дж) после премедикации сибазоном (2 мл в/в).
• В менее ургентной ситуации препаратами выбора является лидокаин, соталол или амиодарон.
• Лидокаин вводится в/в струйно 4 мл 2 % раствора (80 мг), растворенный вдвое 5 % глюкозой или изотоническим раствором, в течение 3–4 мин. Эффект наступает либо во время инъекции, или после нее. Через 20 мин концентрация лидокаина в крови падает вдвое и в случае необходимости его можно ввести повторно, но не более 320 мг в сутки. Препарат назначается по факту возникновения аритмии. Поддержание ритма – соталолом или амиодароном.
• Соталол (неселективный β-адреноблокатор пролонгированного действия) назначается в дозе 80–320 мг/сут в два приема.
• Амиодарон назначается в первые сутки по 200 мг 4 раза в день, далее первую неделю 200 мг дважды в день (под ЭКГ контролем), далее 200 мг один раз в день (аналогично как при наджелудочковой ПТ).
• При отсутствии положительного результата от медикаментозного лечения– показанной является ЭИТ.
• Альтернативу лидокаина составляет новокаинамид. Препарат вводится в/в 10 мл 10 % раствора в равном объеме 5 % глюкозы или изотонического раствора натрия хлорида вместе с мезатоном (0,25–0,5 мл 1 % раствора) в одном шприце. После измерения АД в течение 2–2,5 мин вводится 2 мл раствора. Опять контролируется АО (допускается снижение на 10–15 мм рт.ст.). Манипуляцию продолжают с интервалами для повторного контроля АД после введения каждых 3,5–4 мл смеси до эффекта или исчерпав высшую разовую дозу, содержащуюся в шприце.
Через 40–60 мин вливания новокаинамида можно повторить. Эффект закрепляют в/м инъекцией препарата по 5–10 мл каждые 4 ч (максимальная суточная доза 4,0 г– 40 мл 10 % раствора).
Больного желудочковую ПТ, как правило, госпитализируют.
Согласно Приказу МОЗ Украины № 24 от 17.01.2005 года»Об утверждении протоколов предоставления медпомощи по специальности»Медицина неотложных состояний»купирования ПТ с широкими комплексами QRS проводят в такой последовательности :
• АТФ 2 мл в/в болюсом;
• При неэффективности– кордарон 150–300 мг (3–6 мл 5 % раствора) в/в.
альтернатива:
• новокаинамид до 10 мл в/в,
• или лидокаин 1,0–1,5 мг/кг в/в болюсом (4–6 мл 2 % раствора).
При отсутствии положительной динамики от медикаментозного лечения является показанной ЭИТ.
Блокада
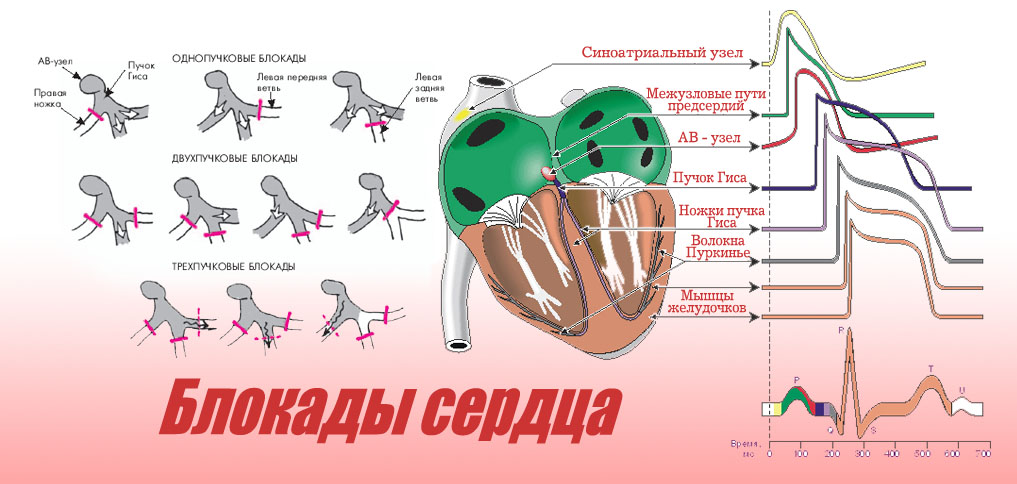
Неотложная помощь требуется при полной атриовентрикулярной блокаде. Ее предвестником может быть появление у больного атриовентрикулярной блокады I–II степени тяжести, но возможен и внезапное развитие атриовентрикулярной блокады III степени.
При атриовентрикулярной блокаде I степени на ЭКГ регистрируется увеличение продолжительности интервала Р–Q более 0,20 с преимущественно за счет сегмента PQ. Продолжительность зубцов Р и комплексов QRS не изменена.
При неполной (частичной) АВ– блокаде II степени нарушения АВ–проводимости более выражено. Это приводит к тому, что не все предсердные импульсы проводятся на желудочки, в результате чего наблюдается выпадение отдельных желудочковых сокращений. На ЭКГ в этот момент регистрируется только зубец Р, а следующий за ним желудочковый комплекс QRST отсутствует. Таким образом, при АВ– блокаде II степени число сокращений предсердий больше, чем желудочков. Соотношение предсердного и желудочкового ритмов при АВ– блокаде II степени принято обозначать 2:1, 3:1, 4:3 и т. д.
Типы блокад сердца
Выделяют три типа АВ–блокады II степени:
1. Неполная АВ– блокада II степени I типа с периодами Самойлова– Венкебаха (Мобитц I).
2. Неполная АВ– блокада II степени II типа (Мобитц II).
3. Неполная АВ– блокада II степени III типа (неполная АВ–блокада высокой степени).
Неполная АВ–блокада II степени I типа с периодами Самойлова-Венкебаха (Мобитц I)
При этой блокаде проводимость в АВ–соединении прогрессивно ухудшается от сокращения к сокращению, пока АВ–узел становится не способен провести очередной виток желудочков. Это приводит к выпадению сокращения желудочков. Во время длительной паузы проводимость по АВ–узлу восстанавливается и очередной импульс легко проводится к желудочкам. На ЭКГ регистрируется прогрессирующее удлинение интервала PQ в течение нескольких циклов (от трех до пяти) от комплекса к комплексу до момента выпадения желудочкового комплекса, когда регистрируется изолированный зубец Р, после которого идет длинная пауза. После паузы очередной синусовый импульс проводится нормально, а потом снова наступает торможение проведения импульса к следующему выпадения систолы желудочков. Далее этот цикл повторяется (периоды Самойлова–Венкебаха).
Неполная (частичная) АВ–блокада II степени I типа (Мобитц I) сопровождает часто острые заболевания (острый ревматизм, миокардиты, инфаркт миокарда), может быть вызвана передозировкой препаратов наперстянки и антиаритмических средств. Такая блокада имеет преимущественно временный характер, нередко снимается атропином, не вызывает гемодинамических нарушений и не требует специального лечения.
Неполная АВ–блокада II степени II типа (Мобитц ИИ)
Этот тип АВ–блокады также характеризуется периодическим ухудшением атриовентрикулярной проводимости и выпадением желудочкового комплекса при нормальном или постоянно удлиненном интервале PQ. Выпадение сокращения желудочков может происходить регулярно после постоянного числа сокращений сердца или отличаться хаотичностью. Такой тип блокады чаще наблюдается при дистальном нарушении предсердно– желудочковой проводимости на уровне ветвей пучка Гиса, поэтому комплексы QRS могут быть расширены и деформированы.
Тип 2 (Мобитц II) АВ–блокады, как правило, сопровождает те же заболевания, что и блокада I типа, но поражения проводящей системы носит при этом более глубокий и устойчивый характер. Блокада нередко сопровождается гемодинамическими нарушениями. Место развития блокады – пучок Гиса, нередко в сочетании с блокадой одной из ножек пучка Гиса, что представляется прогностически опасным, так как может трансформироваться в полную АВ–блокаду. Возможно развитие и углубление гемодинамических расстройств, синкопальных состояний, приступов Морганьи–Адамса–Стокса.
Неполная АВ–блокада II степени III типа
Такая блокада получила еще название неполной АВ–блокады высокой степени, значительно прогрессирующей АВ– блокады II степени. При этом на ЭКГ выпадает или каждый второй или два и более подряд желудочковых комплексов. Когда ЧСС достигает 40 уд/мин и менее могут появляться симптомы нарушения мозгового кровообращения (головокружение, потемнение в глазах и кратковременные приступы потери сознания. Выраженная желудочковая брадикардия может способствовать образованию заменяемых (ускользающих) сокращений и ритмов.
Появление такой АВ– блокады связывают с теми же причинами, что и при АВ–блокаде II степени I или II типа.
Блокада III степени (полная АВ–блокада)
АВ–блокада III степени – полное прекращение проведения возбуждения от предсердий к желудочкам. Развивается полная АВ– диссоциация, при которой предсердия возбуждаются в своем, более частом ритме, а желудочки – в своем, более медленном. Зубцы Р не связаны с комплексами QRS и находятся на разном расстоянии перед ними, на них и за ними. Если импульс с предсердий изредка проводится на желудочки, то интервал RR уменьшается, и такая блокада считается субтотальной. Выделяют проксимальную и дистальную АВ–блокаду III степени.
Проксимальная АВ–блокада III степени (узловая, предсердно-желудочковая блокада типа А) – проведение импульсов от предсердий на желудочки полностью прерывается на уровне предсердно-желудочкового узла. Частота сокращений желудочков определяется деятельностью замещенного водителя ритма с предсердно-желудочкового соединения и обычно не превышает 40–50 уд/мин. Желудочковые комплексы не расширены, продолжительность QRS < 0,11 с. Возможны эпизоды потери сознания.
Дистальная АВ– блокада III степени (стволовая, АВ– блокада типа Б) возникает, если проведение импульсов от предсердий на желудочки полностью прекращается ниже предсердно– желудочкового узла (уровень пучка Гиса или уровень ножек пучка Гиса) – так называемая трипучкова блокада. Заместитель источника ритма обычно расположен в одной из ветвей пучка Гиса. Комплексы QRS расширены и деформированы, QRS > 0,12 с, ЧСС 30–40 уд/мин и менее.
При возникновении полной АВ–блокады на фоне мерцания предсердий (синдром Фредерика) на ЭКГ регистрируются волны мерцания f и правильный медленный желудочковый ритм.
У некоторых больных наблюдаются повторные приступы с судорогами, цианозом, болью в области сердца, иногда потерей сознания, с отсутствием пульса и артериального давления (приступы Морганьи–Эдемса–Стокса). Эти приступы чаще наблюдаются при неустойчивой полной блокаде и связанные с временным прекращением кровообращения через асистолии в момент переключения на идиовентрикулярный ритм. Иногда короткие приступы асистолии проявляются стертой картиной-кратковременной потерей сознания, коллапсом, слабостью.
Острые проксимальные полные АВ–блокады могут наблюдаться при инфаркте миокарда задней стенки левого желудочка. Это объясняется тем, что задняя стенка левого желудочка и АВ–узел кровоснабжаются правой коронарной артерией. Такие блокады отличаются благоприятным течением и через несколько дней исчезают. Острая переходная форма полной АВ–блокады может наблюдаться и при интоксикации препаратами наперстянки.
Острые дистальные полные АВ–блокады, затрудняющих ИМ передней стенки, прогностически неблагоприятные (летальность до 80 %), их возникновение обусловлено тяжелым повреждением межжелудочковой перегородки.
Хроническая форма проксимальной полной АВ–блокады затрудняет ИБС, аортальные пороки, кардиомиопатии и может быть изолированной аномалией. В этом случае блокада, как правило, не дает осложнений, частота ритма редко бывает меньше 50 в минуту. Хронические дистальные АВ–блокады III степени в половине случаев обусловлены склеротическими и дегенеративными изменениями проводящих путей.
Основные осложнения полной АВ–блокады:
1) значительное замедление ритма с приступами Морганьи–Эдемса–Стокса;
2) повторные приступы желудочковой тахикардии или фибрилляции желудочков, которые наступают в результате блокады импульса на выходе из эктопического очага или постепенного снижения активности эктопического центра, которые могут перейти в фибрилляцию желудочков с последующей остановкой сердца;
3) развитие сердечной недостаточности, поскольку через редкие сокращения миокарда постепенно снижается минутный выброс сердца.
Наличие синкопальных состояний, развернутых приступов Морганьи–Эдемса–Стокса и сердечной декомпенсации является показанием к имплантации искусственного водителя ритма.