Брадикардия сердца. Брадикардия – диагностика, причины и лечение
Что такое брадикардия или медленное сердце?
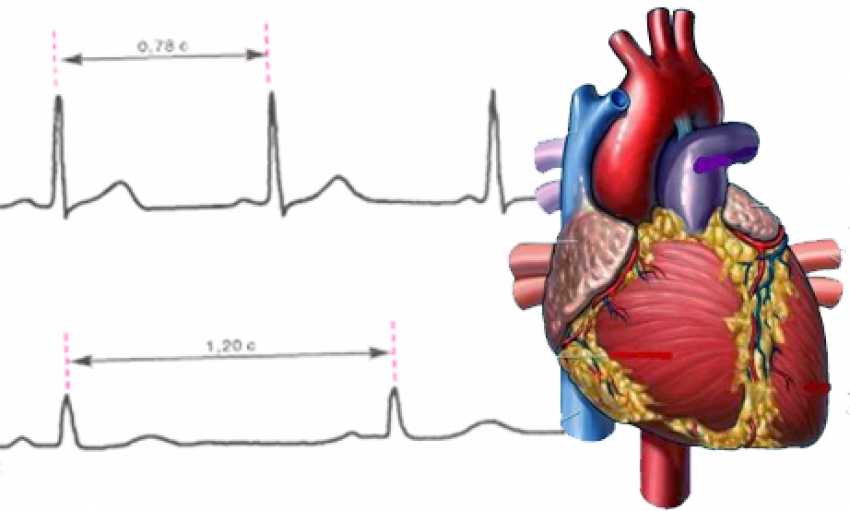
Брадикардия – состояние, при котором частота сердечных сокращений становится меньше 60 ударов/минуту. Эта граница достаточно условна, но она вполне применима у взрослого человека (в педиатрической практике действуют совершенно другие критерии).
Промедление или ошибка в назначении этиотропной терапии брадикардии может стоить жизни больному.
Если тахикардия всегда являлась или элементом естественной приспособительной реакции организма, или патологией, то брадикардия (или вариант ее существования) рассматривается как норма для организма, или как изначально патологический процесс, или как крайняя степень истощения приспособительных реакций.
Когда мы имеем дело с хорошо тренированным человеком, регистрация у него пульса реже, чем 60 ударов в минуту в состоянии покоя – обычное дело. Собственный опыт обследования спортсменов позволил зарегистрировать значительно более экстремальные частоты: при холтеровском мониторировании электрокардиограммы у одного молодого человека 17 лет удалось в предутренние часы зарегистрировать частоту сердечных сокращений 32 в минуту. Во время тренировки этот же молодой человек оказался способен развить синусовую тахикардию 180 сердечных сокращений в минуту. Подобная вариабельность в сочетании с полным отсутствием каких-либо жалоб на состояние здоровья, компактным «капельным» сердцем по данным обзорной рентгенографии, нормальной формой и размером камер и стенок сердца (ФВ 72%) позволяют с высокой степенью вероятности говорить о физиологичности подобной брадикардии и прогнозировать успешную спортивную карьеру для такого обследуемого (в данном случае – футболиста). Подобные состояния Э.В.Земцовский «назвал синдромом синусового узла». Такой феномен характерен для спортсменов, вырабатывающих в себе выносливость при длительных нагрузках (циклические виды спорта).
Что могло бы насторожить при обследовании спортсмена в случае брадикардии?
Диагностика брадикардии
 1. Наличие жалоб.
1. Наличие жалоб.
Необходимо помнить, что, как правило, в современном большом спорте, особенно в циклических видах, мы имеем дело с подростками, которые не очень расположены жаловаться, поэтому их очень важно вовремя «разговорить». В подобном деле неоценима роль медика, работающего со спортсменом, и полное к нему доверие.
Жалобы могут быть самыми разнообразными. Обычные методики сбора анамнеза могут не дать результата. Продолжительное время такой пациент будет без всякого дискомфорта для себя выполнять достаточно высокий уровень обычных человеческих нагрузок, поэтому необходимо акцентировать внимание на переносимости специальных нагрузок во время тренировки или соревнований. Не всегда спортсмен может сформулировать свои ощущения языком, привычным для врача, стоит попытаться выучить его термины. Есть смысл поискать в его ощущениях проявления слабости, головокружение, сердцебиение. Эти ощущения не специфичны только для брадикардии. Тахикардия может вызвать их с не меньшим успехом. Особенно часто вводит в заблуждение ощущение сердцебиения: оно может сопутствовать как брадикардии, так и тахикардии, и нормальной частоте сердечных сокращений.
2. Ритм становится более ригидным.
Раннее появление такого признака – прерогатива суточного мониторирования электрокардиограммы. Исходя из этого, можно сделать очень простой вывод: холтеровское мониторирование ЭКГ должно быть рутинной практикой в медицине.
Если у спортсменов брадикардию можно считать вариантом нормы, то обнаружение ее у других людей, не занимающихся активно спортом, требует объяснения (напомню, что сейчас мы говорим о молодых людях, которые считают себя практически здоровыми). Для удобства можно разделить эту когорту на две:
♦ те, кто ощущает дискомфорт, связанный с редким пульсом;
♦ те, кто такого дискомфорта не ощущает.
Появление неприятных ощущений связано с двумя факторами:
• скоростью развития брадикардии (при постепенном нарастании брадикардии до определенного момента пациенты ее не ощущают);
• степенью ее выраженности (даже сверхмощное сердце не в состоянии обеспечить адекватный выброс при ЧСС, например, 16 ударов в минуту).
Примеры брадикардии
1. Молодой человек 30-ти лет проходил медицинскую комиссию для получения допуска к работе на высоте (монтажник). При обследовании у него была выявлена брадикардия (41/минуту). На ЭКГ зарегистрирована полная поперечная атриовентрикулярная блокада. В допуске к высотным работам ему отказали, чем вызвали его невероятное возмущение. Для начала он продемонстрировал комиссии свою исключительную физическую выносливость (отжался от пола в стойке на руках 30 раз), кроме того, как оказалось, он недавно выиграл первенство города по легкой атлетике. После того, как первоначальная эмоциональная реакция улеглась, пациент признался, что за последние три года ему действительно стало тяжелее переносить физическую нагрузку, и он перестал получать от нее удовольствие. В обыденной жизни никакого дискомфорта он не испытывал. При дальнейшем дообследовании у него была диагностирована гипертрофическая кардиомиопатия. После диагностических исследований пациенту установили искусственный водитель ритма с автономной стимуляцией всех камер сердца, после чего у него значительно улучшилась переносимость физических нагрузок. К работе на высоте этого пациента так и не допустили.
2. Молодой человек 30-ти лет считал себя абсолютно здоровым. Он учился в Москве на заочном отделении в институте физической культуры и работал тренером в Киеве. Во время очередной поездки на сессию он оказался в одном купе поезда с молодой красивой и очень остроумной женщиной. Они проговорили почти всю ночь, выпив несметное количество пива. Уже подъезжая к Киеву, парень начал чувствовать странную сонливость и сухость во рту. При прибытии на вокзал Киев-пассажирский студент чувствовал себя откровенно плохо, но у него хватило сил не потерять сознание, выйти из вагона и дойти до медицинского пункта вокзала. Когда автор осматривал этого пациента, обращали на себя внимание выраженная брадикардия (35/минуту), сухость всех слизистых, сонливость, широкие зрачки и резко выраженная гипотензия (70/40 мм рт ст). Клиническая картина позволяла диагностировать отравление клофелином. После оказания помощи пациент был госпитализирован в токсикологическое отделение, откуда впоследствии выписался с выздоровлением.
Холтеровское мониторирование ЭКГ должно быть рутинной практикой в медицине
Причины брадикардии
Можно отметить, что и в первом случае, и во втором причиной брадикардии были патологические ситуации. При этом, в первом случае, брадикардия нарастала несколько лет, что дало возможность организму до известной степени адаптироваться к ней, а во втором у пациента не было такой возможности. Нельзя сказать, что только клофелин способен вызывать брадикардию. Передозировка и отравление очень многими лекарствами (особенно их сочетаниями!) могут вызвать появление этого симптома. В этот список входят, например, β-адреноблокаторы, антагонисты кальция, чемеричная вода и т.д. Просто клофелин очень любим криминалитетом. Значительную брадикардию могут вызвать соли лития, применяемые в психиатрической практике. Правда, при их отмене брадикардия за 2–3 недели самостоятельно исчезает. Очень интересно действие трициклических антидепрессантов: в терапевтических концентрациях они вызывают ускорение ЧСС, при передозировке же, наоборот, брадикардию.
Кроме острых и хронических интоксикаций, о чем упомянуто выше, причиной брадикардии у молодых пациентов могут являться некоторые хронические заболевания.
Автор наблюдал несколько пациентов от 15 до 40 лет, у которых причиной выраженной брадикардии был гипотиреоз, нескольких пациентов с острой и хронической печеночной недостаточностью, причем в одном случае (пациент с фульминантным гепатитом) именно брадикардия была первым симптомом резкого ухудшения состояния.
В ряде случаев причиной брадикардии может быть миокардит или острая миокардиодистрофия.
Автор наблюдал развитие выраженной брадикардии у пациента с дифтерией. Диагноз был поставлен с опозданием, лечение начато поздно. У этого пациента после выписки из больницы сохранились признаки слабости синусового узла. Принимая во внимание, что пациенту на момент госпитализации было 16 лет, причиной СССУ* следует считать дифтерию.
______________________________________
* (синдром слабости синусового узла)
У другого пациента, 20 лет, после тяжелых соревнований развилась резкая брадикардия, появилась одышка. При эхокардиоскопии выявлено дилятацию полостей сердца и значительное снижение фракции выброса (до 28%). Температурная реакция отсутствовала. Несмотря на массивную стероидную и антибактериальную терапию, пациент скончался через трое суток лечения от прогрессирующей сердечной недостаточности. На секции выявлена фрагментация миокардиального синцития, истощение коркового вещества надпочечников с кровоизлияниями в него. Возможно, источником септицемии был обнаруженный кариозный зуб с признаками периодонтита. Со слов тренера, молодой человек последние несколько дней жизни принимал таблетки от зубной боли, но, учитывая плотный график тренировок и соревнований, не попал к стоматологу.
Описанный случай позволяет лишний раз напомнить, что физические перегрузки приводят к иммунодефицитным состояниям, и сепсис вследствие этого у спортсменов – не редкость.
Коснемся и такой причины брадикардий, как травмы грудной клетки. М.С. Кушаковский описывает инфаркты в зоне синусового узла при закрытой травме грудной клетки, в свою очередь, Н.М. Амосов и Я.А. Бендет упоминают о возникновении блокад после неудачной канюлизации верхней полой вены и ненормального дренирования легочных вен в кардиохирургической практике. Описаны блокады как причины брадикардий при случайном прошивании элементов проводящей системы сердца при имплантации клапанов сердца.
При обнаружении брадикардии у молодого человека следует выяснить, чувствует ли он какой-нибудь дискомфорт? Если нет, то потерпеть с выводами до регистрации электрокардиограммы. При обнаружении бессимптомной синусовой брадикардии логично предложить обследуемому после выполнения эхокардиоскопии и холтеровского исследования пробу с физической нагрузкой, которая и позволит либо оценить ситуацию как физиологическую, либо будет основанием для дообследования.
При наличии жалоб возможно вмешательство даже до регистрации ЭКГ. Такие меры, как назначение м-холинолитика, эуфиллина, b-адреномиметика при выраженной брадикардии, приводящей к синдрому малого выброса, являются обязательными даже без возможности регистрации электрокардиограммы. При неэффективности последних, синдром малого выброса является показанием для применения временной кардиостимуляции (трансвенозной или хотя бы трансторакальной). Является большой ошибкой ассоциировать инвазивное вмешательство с целью нормализации частоты сердечных сокращений только с пожилым возрастом.
Во всех случаях необходимо внимательно осмотреть грудную клетку: наличие любого признака травматизации грудной клетки является показанием для обязательной регистрации электрокардиограммы независимо от наличия жалоб.
Физиологический вариант брадикардии в пожилом возрасте встречается значительно реже, хотя полностью исключить его возможность нельзя: возьмем, например, практикующих йогов. Поскольку большинство пожилых людей в нашем обществе роднит с йогами только объем потребляемой пищи, то мы перейдем к другим, более часто встречающимся ситуациям.
Синдром синусового узла
 Самая частая причина брадикардии в пожилом и старческом возрасте – дегенеративно-дистрофические изменения в ткани проводящей системы сердца. В ряде случаев – это синдром синусового узла (тахи-бради), иногда – полная атриовентрикулярная блокада. Обнаружение такой брадикардии является прямым показанием к инвазивному вмешательству – установке кардиостимулятора. Если же кроме регистрируемой брадикардии у пациента появляются обмороки, то установку кардиостимулятора следует считать неотложной процедурой. Нельзя согласиться с практикой длительного «выдерживания» пациента с такой брадикардией на медикаментозной терапии (кроме случаев, когда брадикардия является следствием воспалительного отека, например при инфаркте миокарда или миокардите). Пациент с брадикардией на фоне склеротических поражений всегда является потенциальным кандидатом на внезапную смерть, поскольку никто не изучает состояние его возможных водителей ритма нижних порядков. Случай, который у одного может привести к приступу Морганьи-Адамса-Стокса, у другого приведет к внезапной смерти.
Самая частая причина брадикардии в пожилом и старческом возрасте – дегенеративно-дистрофические изменения в ткани проводящей системы сердца. В ряде случаев – это синдром синусового узла (тахи-бради), иногда – полная атриовентрикулярная блокада. Обнаружение такой брадикардии является прямым показанием к инвазивному вмешательству – установке кардиостимулятора. Если же кроме регистрируемой брадикардии у пациента появляются обмороки, то установку кардиостимулятора следует считать неотложной процедурой. Нельзя согласиться с практикой длительного «выдерживания» пациента с такой брадикардией на медикаментозной терапии (кроме случаев, когда брадикардия является следствием воспалительного отека, например при инфаркте миокарда или миокардите). Пациент с брадикардией на фоне склеротических поражений всегда является потенциальным кандидатом на внезапную смерть, поскольку никто не изучает состояние его возможных водителей ритма нижних порядков. Случай, который у одного может привести к приступу Морганьи-Адамса-Стокса, у другого приведет к внезапной смерти.
Нельзя обойти вниманием такой феномен, как артериальная гипертензия при брадикардии. В ряде случаев, особенно при патологической брадикардии, для сохранения адекватной перфузии жизненно важных органов организм как бы «пытается компенсировать» недостающую частоту спазмом периферических сосудов. Часто врачи начинают снижать это давление, не устранив гемодинамически значимую брадикардию. Это приводит к катастрофическим последствиям.
Следующей причиной, которая может привести к брадикардии пожилого человека, является медикаментозное воздействие. Наиболее часто мы сталкиваемся с брадикардией при дигиталисной интоксикации, хотя, отметим, что сейчас дигитализация назначается значительно реже. Еще двадцать лет назад вторым препаратом после дигиталиса, вызывающим брадикардии у пожилых людей, был клофелин, обильно ими поглощавшийся. Сейчас вперед выдвинулись β-адреноблокаторы, антагонисты кальция и их сочетания. Одновременное назначение дилтиазема и атенолола или препаратов длительного действия (бетаксолол!) через определенное время гарантированно приводит пациента к неуправляемой гипотензии и брадикардии.
Самое сложное в диагностике причин таких брадикардий – сбор анамнеза. Даже если пожилой человек и помнит, что он принимает, то далеко не всегда он помнит, принял ли он лекарство. Нам достаточно часто приходится иметь дело с передозировками гипотензивных препаратов, дигиталиса (особенно, когда забывают перейти из режима насыщения в режим поддерживающих доз), кордарона.
В ряде случаев мы сталкивались с нарушением стандартизации лекарственных препаратов.
Пациент длительно принимал генерический атенолол в дозе 150 мг/сутки, затем сын привез ему несколько упаковок атенолола другого производителя. Через несколько дней пациент оказался в отделении кардиологической реанимации с резко выраженной гипотензией и брадикардией. Как оказалось, при применении стандартизированного препарата ему достаточно 100 мг/сутки.
Такая причина брадикардии как гипотиреоз у пожилых людей встречается, причем гораздо чаще, чем можно предположить. Невнимание лечащего врача иногда приводит к трагическим последствиям в абсолютно курабельной ситуации.
Представьте себе пожилого человека, например, еще и перенесшего инфаркт миокарда. У него есть отеки, одышка, слабость. То, что кроме этого имеется еще и сонливость, запоры, сухость кожи (он же получает мочегонные!) скорее всего, вообще не будет замечено. Температуру тела никто вообще не будет измерять, а отсутствие ее повышения при, скажем, простудных заболеваниях, будет отнесено на счет общей ареактивности пациента с хронической сердечной недостаточностью. Через какое-то время такой пациент скончается, и его смерть отнесут на счет все той же хронической сердечной недостаточности, так и не попытавшись выяснить, если не при жизни, так хоть после смерти, как там вела себя щитовидная железа.
Трагизм подобной ситуации заключается в простоте коррекции такого состояния L-тироксином. Совершенно понятны возможности исследования гормонов щитовидной железы в условиях районных больниц, но почему все забывают о возможности назначения пробной терапии? Да, действительно, мы начинали с очень маленьких доз, увеличивая их ступенчато по 12,5 мг тироксина, но в ряде случаев такое титрование было вознаграждено совершенно фантастическим эффектом лечения.
СИНУСОВАЯ БРАДИКАРДИЯ
Остановимся еще на некоторых причинах брадикардии, которые могут вызвать ее в любом возрасте. Из курса инфекционных болезней мы знаем о существовании брадикардии при status typhosus. Принимая во внимание нынешнюю эпидемиологическую ситуацию, не исключено, что с такими пациентами придется столкнуться. Описаны дисфункции синусового узла при бруцеллезе, паразитарных инвазиях.
В ряде случаев не только гипотиреоз, но и тиреотоксикоз (при особенно тяжелых формах с некротизацией ткани синусового узла) может быть причиной брадикардии. Случаи брадикардии описаны при практически всех системных заболеваниях соединительной ткани, при сахарном диабете (!), при мышечной дистрофии Фридрейха. Мы наблюдали пациента с огромным флотирующим тромбом в нижней полой вене, который достигал свободным концом до ушка правого предсердия.
Воздействия ЦНС (иногда связанные с нашими медицинскими манипуляциями) довольно часто могут быть причиной брадикардии. Напомним также о брадикардии как компоненте гипертензионно-ликворного синдрома. Чрезмерные вагусные воздействия могут вызвать даже рефлекторную остановку сердца.
Последний раздел нашего обзора посвящен брадикардии, которая и у пожилых, и у молодых является, к сожалению, предвестником смерти. Эта брадикардия возникает при полном истощении возможностей компенсации и сопровождается резкой гипотензией, гипотермией и нарушением сознания. Электрокардиографически регистрируются значительно уширенные желудочковые комплексы со значительно удлиненным интервалом QT. По мере прогрессирования состояния наблюдается миграция водителя ритма от синусового узла к водителям ритма низших порядков с конечным исходом в мелковолновую фибрилляцию желудочков, а чаще, – сразу в асистолию. Этот сценарий реализуется практически при всех причинах терминальных состояний и является финальным проявлением полиорганной недостаточности. В этом случае мы такому пациенту ничем помочь не можем.